Ангина у ребенка до года, в 2 и 3 года / Mama66.ru
В межсезонье многие дети внезапно начинают жаловаться на острую боль в горле, да ещё и на фоне других «простудных» симптомов. В большинстве случаев это оказывается тонзиллит, или по-простому, ангина. На сегодняшний день это, пожалуй, самая распространённая инфекция. Именно поэтому очень важно, чтобы все родители представляли себе симптомы и способы лечение ангины у детей.


К сожалению, в силу распространённости этого заболевания, многие мамы относятся к ангине совсем не серьёзно. Иногда даже пытаются лечить её исключительно народными средствами. И вот тут родителей подстерегает ловушка: в некоторых случаях народных средств и соблюдения действительно достаточно, однако тонзиллит – весьма разнообразная болезнь, и то, что помогло в одном случае окажется бесполезным в другом.
Важно понимать, что любая болезнь требует адекватного и соответствующего лечения, а также серьёзного к себе отношения. В противном случае даже банальная ангина может привести к серьёзным осложнениям.
Почему возникает воспаление
Тонзиллит, или ангина — это воспаление миндалин. Как правило, поражаются нёбные миндалины, однако в ряде случаев заболевание может перекидываться и на другие органы. Заболевание это инфекционное, а возбудителем могут быть как бактерии, чаще всего, стрептококк, так и вирусы. Кстати, ангина у детей 1–2 лет, как правило, всё-таки вирусного происхождения, тогда как у детей старшего возраста преобладает именно стрептококковая ангина. Значительно реже возбудителем тонзиллита могут стать грибковые микроорганизмы.
Как правило, ангина развивается на фоне переохлаждения или резкого снижения иммунитета вследствие других заболеваний, часто, простудных. Снижение иммунитета создаёт благоприятные условия для развития и размножения различных микроорганизмов. В результате, в организме резко уваливается количество собственной патогенной флоры, и начинается воспаление.
Впрочем, подобные инфекции передаются также воздушно-капельным путём, через кашель или разговор. Кроме того, бактерии и вирусы, вызывающие тонзиллит, очень живучие. То есть, заразиться можно через общую посуду и игрушки. Поэтому, если кто-то в вашей семье заболел ангиной, постарайтесь не только максимально сократить общение с ним, но и выделить ему отдельную посуду. Сложнее всего дело обстоит в семьях с двумя и более детьми. Заболевает один, и необходимо как-то предотвратить заражение остальных.
Виды и симптомы ангины
Учитывая, что существует тонзиллит нескольких типов, логично предположить: каждый из них обладает собственным набором симптомов и особенностей. Впрочем, существуют и общие признаки ангины у детей.
Традиционно ангина начинается внезапным повышением температуры тела до 38, а то и до 40 градусов, у ребёнка начинает болеть горло, ему тяжело глотать, а иногда и говорить. Если заглянуть в горло, то можно увидеть, что ткани миндалин приобретают ярко-красный цвет.


Для бактериальной формы ангины характерен светлый, гнойный налёт на миндалинах. Внешний вид этого налёта может свидетельствовать в пользу той или иной формы тонзиллита.
Самой лёгкой и безопасной считается катаральная ангина. Она не вызывает критического повышения температуры, да и болезненные ощущения в горле не чрезмерные. Зато симптомы интоксикации: слабость, потеря аппетита, тошнота и рвота могут быть ярко выраженными.
Более сложными являются такие формы ангины, как фолликулярная и лакунарная. В случае если у вашего ребёнка началась одна из этих двух форм ангины, то, скорее всего, вас ждёт повышение температуры даже выше 40 градусов. Кроме того, у ребёнка могут увеличиться углочелюстные лимфатические узлы. Их легко нащупать под ушками, там, где крепятся нижняя и верхняя челюсть. В случае воспаления, узлы будут не только увеличены, но и вызывать болезненные ощущения.
Фолликулярный тонзиллит выражен также образованием на миндалинах небольших гнойных нарывов – фолликул. Для лакунарной ангины характерен очаговый жёлто-белый налёт. Кстати, схожий налёт образуется на миндалинах при грибковой форме ангины, и определить на глаз, с чем именно приходится иметь дело, не всегда способен даже врач, что уж говорить о родителях ребёнка. В случае ангины попытки самостоятельно определить диагноз бесполезны.
Выделяют также дифтерийную ангину, возбудителем которой является дифтерийная палочка. Одним из самых характерных и опасных симптомов этого вида тонзиллита являются приступы удушья. Пожалуй, это самый опасный вариант развития событий, больше других нуждающийся в наблюдении врача.
В случае с вирусным тонзиллитом налёта на миндалинах не будет вообще. При осмотре горла просто видно сильное покраснение и увеличение миндалин в размерах .
Выделяют также первичную ангину, то есть непосредственно воспаление миндалин, и вторичную — воспаление на фоне других заболеваний. Провоцирующим заболеванием может выступать дифтерия, скарлатина, монокулез, а также некоторые заболевания крови, такие, как лейкоз и агранулоцитоз.
Заподозрить ангину у ребёнка до года особенно тяжело, ведь сам он не сможет рассказать родителям о своих ощущениях. Поговорим о том, по каким признакам можно предположить ангину у грудничка или малыша чуть постарше.


Внимательно присмотритесь к поведению малыша. Из-за больного горла ему будет тяжело проглатывать излишек слюны. Значит, в случае ангины слюноотделение повысится, вам чаще придётся вытирать личико ребёнка. Кроме того, малыш становится беспокойным, плаксивым, нервным. Никуда не денется и повышенная температура, часто сопровождаемая тошнотой.
Диагностика
К счастью, диагностировать ангину у детей в 2–3 года достаточно легко. Главное, как можно скорее вызвать врача. Педиатр же на основании осмотра, а также рассказа родителей о симптомах без труда поставит диагноз.
Другое дело, что для назначения адекватного лечения необходимо установить, чем именно вызвана ангина. Для этого необходимо провести анализ налёта с гланд. Сейчас уже существуют экспресс-тесты, позволяющие почти мгновенно определить наличие стрептококков, буквально за несколько минут.
Кроме того, может быть назначен анализ крови на антитела. Это так же позволит определить, с чем именно придётся иметь дело при лечении: с бактериальной или вирусной ангиной.
Доврачебная помощь при ангине
Что может сделать мама ещё до того, как в квартире появится врач? Прежде всего, сбить температуру, если она поднялась выше определённого значения. Вообще, лихорадка стимулирует выработку антител, поэтому хвататься за жаропонижающее едва температура поднялась на полградуса, нет никакой необходимости. Другое дело, что действительно высокая температура тяжело переносится ребёнком, а также может вызвать необратимые изменения белка в организме ребёнка.
Так когда же пора сбивать температуру? Все зависит от возраста ребёнка и от того, как он себя чувствует. В возрасте до года 38 градусов — это уже – повод принять жаропонижающее. В более старшем возрасте не стоит беспокоиться до тех пор, пока температура не поднимется до 39. Впрочем, если у ребёнка в 2 года ангина, и температура вызывает у него сильный дискомфорт, лучше всё-таки принять лекарство.
Использовать для этого желательно Парацетамол или Ибупрофен в таблетках, а не в сиропе, чтобы не нагружать пищеварительную систему ребёнка ещё и обилием различных красителей и ароматизаторов. Поскольку у грудных детей повышенная температура часто вызывает рвоту, то им целесообразнее будет вводить свечи ректально.
Не забывайте о том, что для снижения температуры необходимо обильное питье. Это может быть тёплый некрепкий чай, отвары целебных трав или несладкие соки и морсы. Без этого снизить температуру не удастся. Вряд ли что-то получится и в том случае, если ребёнка закутали в тёплую одежду и уложили под одеяло. Лучше его вообще раздеть, оставить только трусики. Избавиться придётся и от одноразового подгузника, так как они способствуют повышению температуры тела.


Также необходимо тщательно проветривать помещение, в котором находится ребёнок. Естественно, на время проветривания больного нужно вывести из комнаты. Сквозняки в этот период ему противопоказаны. Однако и застоявшийся воздух вряд ли принесёт облегчение. Кроме проветривания, необходимо также поддерживать высокую влажность, в районе 50–60%. Для этого лучше использовать увлажнитель воздуха.
Помогут облегчить состояние ребёнка полоскания. Самым простым и довольно действенным является полоскание полости рта и горла раствором поваренной соли. На стакан тёплой воды нужно всыпать чайную ложку соли. Аналогичным способом может быть приготовлен раствор соды.
Прекрасно обеззараживают и смягчают слизистую настои целебных трав, такие, как ромашка или календула. Многие советуют полоскать рот ребёнка слабым раствором марганцовки. В любом случае средство для полоскания должно обладать обеззараживающими свойствами.
Что пропишет врач?
Соблюдение всех указанных выше мер поможет существенно облегчить состояние ребёнка. Однако без квалифицированного лечения не обойтись в любом случае. Как и чем лечить ангину у детей 1–2 лет? Для многих родителей ответ очевиден: антибиотиками.
К сожалению, некоторые родители вообще не обращаются к врачам, самовольно выбирая лекарство на основе прошлых болезней ребёнка или советов других родителей. Бывает и так, что такие серьезные меры совершенно нецелесообразны, так как не всегда ангина требует применения антибиотиков. В случае вирусной природы заболевания от антибиотиков не будет никакого толку, в этом случае необходимы противовирусные препараты.
Но даже в том случае, когда речь идёт действительно о бактериальной инфекции, самостоятельный выбор лекарств вряд ли окажется удачным. В идеале, прежде чем назначать конкретное средство, врач должен сделать бактериальный посев на восприимчивость к антибиотикам, чтобы определить, какой именно препарат даст наилучший эффект. Кроме того, очень важно правильно подобрать дозу и длительность курса приёма препаратов. В противном случае можно не только не долечить тонзиллит, но и спровоцировать дополнительные осложнения болезни.
Впрочем, есть родители, которые, наоборот, имеют предубеждение против антибиотиков. В этом случае они могут вовсе отказаться принимать назначенный врачом препарат, либо попытаться сократить курс приёма, убрав антибиотик, как только ребёнку станет легче. Однако облегчение симптомов вовсе не означает, что инфекция побеждена. В итоге, когда мамы самовольно отменяют препарат, бактерии вновь начинают размножаться, а заодно и вырабатывают иммунитет к активному веществу. Это означает, что в следующий раз придётся применять более сильный препарат. Подробнее о приеме антибиотиков при ангине и восстановлении организма после этого →


Вообще, если вы сомневаетесь в назначении врача, лучше проконсультируйтесь с другим педиатром для подтверждения или опровержения назначений.
Как антибиотики, так и противовирусные препараты могут назначаться не только в таблетках, но и в виде спреев. В этом случае обеспечивается попадание препарата непосредственно к месту воспаления, минуя пищеварительную систему. Однако при применении спреев важно помнить, что делать это нужно через 1–1,5 после еды. И минимум 30 минут после этого нельзя ни есть, ни пить. Да и говорить желательно поменьше. Даже небольшое количество воды просто смоет лекарство в желудок, лишая смысла всю процедуру.
Проблемы могут возникнуть с детьми первого года жизни. Дело в том, что они не могут задерживать дыхание на время впрыскивания. Если момент впрыскивания совпадёт с вдохом, то может возникнуть ларингоспазм. Чтобы избежать этого, достаточно прыскать препарат не в горло, а на внутреннюю сторону щеки. Активное вещество всё равно попадёт на миндалины вместе со слюной, зато ларингоспазм вам точно не грозит.
Понятно, что различные формы ангины не только протекают по-разному, но и вылечить их можно за разный промежуток времени. Так, катаральная ангина проходит в течение 7–10 дней, в то время, как на лечение фолликулярной или лакунарной ангины может потребоваться до 3_х недель. Это не означает, что все 3 недели ребёнок будет чувствовать себя плохо. Основные симптомы спадут так же примерно через неделю, однако ещё 2 недели необходимы для того, чтобы ребёнок окреп и восстановился.
Чего делать ни в коем случае не стоит
Не пытайтесь силой накормить ребёнка. Во-первых, повышенная температура и активная борьба с инфекцией вполне обоснованно снижают аппетит, чтобы не отвлекать силы организма на переваривание пищи. Во-вторых, в острый период ребёнку действительно больно глотать, и далеко не всякая пища ему подойдёт. Идеальным вариантом буду пюре, каши, супы. От жёсткой пищи придётся отказаться на некоторое время.
Многие советуют детям соблюдать постельный режим. Связано это с потенциальной нагрузкой на сердце и печень. Однако по-настоящему актуальна эта мера только в случае серьёзных осложнений, которые встречаются очень редко. Если же ребёнку действительно плохо, он сам предпочтёт пребывать в покое.
Ещё один не самый полезный совет, который могут дать родственники – это согреть шею: завернуть в шарф или делать тёплые компрессы. Делать этого не стоит, так как нагрев стимулирует прилив крови к заражённой области, которая затем разносит заразу по всему организму. Таким образом можно спровоцировать развитие осложнений.


Раньше, помимо полоскания, врачи рекомендовали смазывать миндалины обеззараживающими препаратами. Сейчас некоторые родители или бабушки могут дать аналогичный совет. Однако согласно последним исследованиям эффект от подобного действия может быть прямо противоположным ожидаемому. Дело в том, что при смазывании миндалин есть риск повредить слизистую оболочку, облегчив проникновение микроорганизмов глубже в ткани. Таким образом, по незнанию, можно поспособствовать распространению инфекции.
Когда нужно ехать в стационар?
Многие врачи настаивают на том, что ангину у детей до года необходимо лечить в стационаре. Некоторые педиатры говорят о том, что и в 3 года ребёнка необходимо госпитализировать. Неужели тонзиллит нельзя лечить дома? На самом деле, можно, и даже полезно.
Во-первых, в домашних условиях ребёнок будет чувствовать себя спокойнее, сможет расслабиться, его ничто не будет пугать. Во-вторых, на одного врача в больнице приходится не меньше десятка больных детей, тогда как своему ребёнку мама может обеспечить надлежащий уход и присмотр, а также индивидуальный подход.
В каких случаях всё-таки стоит согласиться на госпитализацию:
- Если у ребенка наличествуют сопутствующие серьёзные заболевания, такие, как сахарный диабет, почечная недостаточность и так далее.
- Если врачи находят симптомы осложнений ангины, например, абсцессы, флегмон шеи или ревматоидный артрит.
- Имеют место ярко выраженные симптомы интоксикации: спутанность мыслей, тошнота и рвота, несбиваемая температура, судороги.
Возможные осложнения
Современная медицина позволяет успешно лечить ангину без каких-либо осложнений. Однако в редких случаях, когда родители не проявляют должного внимания к ребёнку, или же его иммунная система настолько ослаблена, что совсем не может сопротивляться заболеванию, есть риск развития очень серьёзных осложнений.
Так, в случае, если родители систематически не долечивают ангину у своего ребёнка, есть риск развития хронического тонзиллита. В такой ситуации ребёнку и родителям придётся значительно чаще сталкиваться с симптомами ангины.


Хронический тонзиллит требует куда более длительного и сложного лечения. Кроме того, на фоне хронического воспаления выше риск развития таких осложнений, как ревматические артриты.
На фоне серьёзных заболеваний иммунной системы, в том числе ВИЧ, ангина может вызвать нагноение миндалин.
Профилактика ангины
Как вы помните, для развития заболевания необходим либо контакт с больным человеком, либо существенное снижение иммунитета. Поэтому для профилактики тонзиллита необходимо, прежде всего, постараться оградить своего ребёнка от контактов с заболевшими. К сожалению, в детских учреждениях это сделать очень сложно.
Поэтому намного важнее поддерживать иммунитет ребёнка. Важно не допускать переохлаждения. Но это не значит, что ребёнка на всякий случай нужно закутать получше. Он всегда должен быть одет по погоде.
Кроме того, два раза в год, весной и осенью, стоит пропивать с ребёнком курс витаминов. Это способствует укреплению иммунитета. В летнее время малыш должен есть больше фруктов.
Конечно, все мы давно привыкли к детским ангинам, но не стоит забывать о том, что они требуют к себе самого серьёзного отношения. Ведь на карту поставлено здоровье вашего ребёнка. Очень важно своевременно вызвать врача и строго соблюдать все его рекомендации.
Рекомендуем к просмотру: Доктор Комаровский об ангине у детей
Советуем почитать: Ребенка беспокоит боль в ухе? Обратите внимание, возможно, это признак отита
Симптомы Ангины у Детей Разных Возрастов + Диагностика

Тщательный осмотр горла помогает врачу подтвердить клинический диагноз ангины
Классическая ангина у детей начинается остро, а вот симптомы заболевания иногда значительно различаются даже среди детей одной возрастной группы.
Проявление ангины в зависимости от возраста детей
Симптомы ангины у ребенка зависят от разных факторов, но главная роль принадлежит возрасту ребенка и наличию у него сопутствующих аллергических или хронических заболеваний.
Ангина (тонзиллит) практически не встречается среди детей младше трех лет. Это связано с недоразвитием иммунной системы ребенка в целом, и недоразвитием ткани миндалин в частности.
Для формирования ярко-выраженной воспалительной реакции в миндалинах – тонзиллита или ангины – в ответ на вирусную или бактериальную инфекцию, миндалины должны подрасти не только в размере, но и состоять из зрелых, активных лимфоцитов. Такой стадии развития миндалины обычно достигают в пятилетнем возрасте, хотя некоторые дети заболевают локализованным тонзиллитом уже в возрасте трех лет.

Миндалины у детей младше трех лет еще не сформированы полностью и не способны на локализованный иммунный ответ. Склонность к диатезу и другим аллергическим заболеваниям у этих малышей, способствует появлению дополнительного отека тканей носоглотки при вирусной инфекции
Возрастная группа от трех до пяти лет
Дети младшего дошкольного возраста часто отвечают на вирусную или бактериальную инфекцию общей воспалительной реакцией. Иммунная система малыша в 3 года бывает еще неспособна полностью сформировать локализованное воспаление миндалин в виде тонзиллита или ангины, поэтому первые признаки ангины у ребенка могут напоминать симптомы других инфекционных заболеваний и приводить к диагностическим ошибкам.
Ангина у маленьких детей часто начинается с:
- Разных по интенсивности и характеру болей в животе
- Тошноты
- Рвоты
- Диареи
- Длительного плача или быстрой смены настроения
- Прерывистого сна
- Отказа от еды
- Обильного слюноотделения
- Резких болей в ушах
- Конъюнктивита
- Повышения температуры до 38 градусов
- Боли в горле, чаще связанной с отеком ткани миндалин
Детская ангина начинается с тошноты, рвоты и диареи потому, что в общую реакцию воспаления вовлекаются лимфатические узлы, расположенные в брюшной полости.
Боли в животе у малышей бываю достаточно интенсивными и выходят на первый план в клинической картине заболевания. В этой связи, маленькие пациенты с начавшимся острым тонзиллитом, порой оказываются в приемном покое детской хирургии с диагнозом «острый аппендицит».
Необходимо помнить, что вирусные ангины у малышей встречаются гораздо чаще, чем бактериальные, и поэтому ангина проявляется кожной сыпью у некоторых детей.

Кожная сыпь, хорошо заметная на этом фото – нередкий симптом вирусной ангины у детей дошкольного возраста
Боль в горле у малышей обычно появляется на второй-третий день заболевания, и как симптом, не обладает доминирующим характером. Она скорее сопутствует общей картине недомогания.
Неудивительно, что родители и близкие больных малышей часто пропускают начало заболевания и не знают как понять, что у ребенка ангина.
Симптомы ангины в возрасте от пяти до десяти лет
В этой группе заболеваемость ангиной самая высокая. Иммунная система детей уже обладает способностью ограничить воспалительную реакцию тканью миндалин и привести к тонзиллиту.
Признаки ангины у детей от пяти до десяти лет зависят от природы возбудителя заболевания:
| При вирусной ангине | При бактериальной ангине |
|
|

Припухлость и болезненность подчелюстных лимфоузлов – частый симптом бактериальной ангины
Ангина у детей от пяти до десяти лет выражается не только в воспалении ткани миндалин, в начале заболевания появляются симптомы общего воспаления, такие как тошнота, боли в животе и общая слабость.

Наряду с краснотой, припухлостью и гнойным воспалением в тканях миндалин, у детей от пяти до десяти лет, страдающих ангиной, на первый план в клинической картине заболевания выходят и системные воспалительные реакции
Подростковый и юношеский период

Высокая температура, головная боль и выраженная боль при глотании – классическая «триада» симптомов ангины в подростковом и юношеском возрасте
Ангина у ребенка в подростковом возрасте почти ни чем не отличается от ангины у взрослого человека, так как ее симптомы связаны с локальной воспалительной реакцией лимфоидной ткани в горле. Именно острая, сильная боль в горле и является постоянным симптомом ангины в этой возрастной группе, который помогает определить наличие вирусного или бактериального тонзиллита.
Другими симптомами ангины, сопутствующими острой и сильной боли в горле являются:
- Высокая температура (выше 38 градусов)
- Резкая болезненность подчелюстных и шейных лимфоузлов
- Выраженная боль в горле при глотании жидкой пищи
- Неприятный запах изо рта
- Усиливающиеся боль в горле при попытках говорить, иногда полная потеря голоса
- Головные боли
- Головокружение при смене положения
- Боли в околоушной области
- Боли в суставах и мышцах
Боли в области шеи — особенно частый симптом при ангине у подростков. Они являются «визитной карточкой» воспаления подчелюстных и шейных лимфоузлов. Вовлекаясь в воспалительный процесс вместе с миндалинами, лимфатические узлы страдают от отека и увеличиваются в размере. Это приводит к растяжению их соединительнотканной капсулы, которое и выражается в острой локальной боли.
Жалобы на боли в животе среди этой группы детей являются скорее исключением, чем правилом и должны сразу насторожить родителей ребенка.
Осмотр горла
Врач педиатр хорошо знает как распознать ангину у ребенка. Для того, чтобы понять как выглядит заболевание, необходимо проведение тщательного визуального исследования органов носоглотки.

Осмотр горла ребенка необходимо проводить при помощи специального фонарика, только в этом случае врач сможет подтвердить воспаление миндалин и заметить первые признаки осложнения
В случае вирусной ангины горло ребенка воспалено равномерно. Покраснение распространяется не только на ткани миндалин, но и на их дужки, язычок, небо и заднюю стенку носоглотки, по которой может стекать беловатая или желтоватая пенистая жидкость.
Иногда на поверхности языка, щек и верхнего неба видны мелкие пузырьки, заполненные жидкостью. Такой симптом появляется при герпетической ангине (разновидность вирусной ангины). Гнойные пробки в миндалинах при вирусной ангине отсутствуют.

Ткани горла при вирусной ангине покрыты раномерной краснотой. Миндалины зачаастую не увеличены в размере
В случае бактериальной ангины воспалительный процесс захватывает преимущественно ткань миндалин и отчетливо локализован. Миндалины, их дужки и язычок верхнего неба ярко-красного цвета на фоне нормального розового цвета слизистой щек, верхнего неба и задней стенки глотки.
В тканях миндалин выявляются рыхлые налеты, гнойные пробки разного размера и цветового оттенка – от ярко белого до желтовато-серого. Слизистые поверхности щек и носоглотки свободны от высыпаний и пузырьков.

Налеты белого и желтовато-белого цвета хорошо видны на миндалинах у детей с бактериальным тонзиллитом
Исключение серьезных заболеваний похожих на ангину

Для детей от месяца до трех лет диагноз ангины является редким исключением из правил. Самые маленькие пациенты чаще страдают от вирусных или бактериальных назофарингитов
Не следует забывать, что тонзиллит практически не встречается у детей до года. У годовалого ребенка на фоне вирусной инфекции могут воспалиться ткани носоглотки.
При непосредственном вовлечении ткани миндалин в воспалительный процесс у грудничков и ползунков, врачом проводится дифференциальная диагностика ангин и таких грозных заболеваний как:
- Общее заражение крови – сепсис – бактериального или грибкового генеза
- Инфекционный мононуклеоз
- Лейкоз (рак крови) и другие онкологические заболевания
- Острый назофарингит, острый фарингит
- Дифтерия глотки
- Гиповитаминозы
- Сахарный диабет первого типа
- Иммунодефицитные заболевания
К счастью, в большинстве случаев в процессе вовлечения тканей носоглотки в воспалительный процесс у малышей виновны вирусы, и диф диагноз помогает подтвердить это. Не встречая на своем пути зрелой «армии» лимфоцитов, они беспрепятственно проникают в клетки тканей и органов ребенка и вызывают общее воспаление. Острый вирусный фарингит или назофарингит – лишь его небольшая часть.

Если у ребенка младше трех лет обнаруживаются беловато-желтоватые пленки или пробки на ткани миндалин, родители должны немедленно обратиться к врачу. Время в таких случаях идет не на дни, а на часы!
Видео в этой статье – прямая и очень доступная инструкция для родителей как правильно осматривать горло ребенка при появлении первых симптомов ангины.
Симптомы при которых следует немедленно обращаться к врачу

Ангина вполне может показать свой коварный характер и привести к серьезным и неожиданным осложнениям
В большинстве случаев ангина протекает достаточно благоприятно и может закончиться полным выздоровлением в течении одной-двух недель, в зависимости от эффективности проводимого лечения. Но не стоит думать, что тонзиллит всегда ведет себя так невинно. Ангина вполне может показать свой коварный характер и привести к серьезным и неожиданным осложнениям.
При появлении следующих симптомов, родителям следует не откладывать обращение к врачу:
- Отказ проглатывать даже жидкость
- Глухость и грубость голоса, отказ говорить
- Появление отека и боли в области нижней челюсти
- Невозможность открыть рот
- Появление напряжения в мышцах шеи, сильная боль в шее при попытках наклона головы
- Нерегулярные дыхательные движения или возникновение дыхательных «пауз» во время сна
- Ребенок стал очень тихим, слабым или усталым
- Повышенная сонливость
- Отсутствие мочеиспускания в течении суток
Лабораторные исследования
Диагноз острого тонзиллита обычно не представляет трудности даже для начинающего врача или медработника потому, что клинические признаки ангины трудно не заметить.
Однако провести грань между бактериальной и вирусной ангиной часто невозможно, и одного клинического диагноза тонзиллита бывает недостаточно для назначения этиотропной (уничтожающей непосредственного возбудителя болезни) терапии. Поэтому для постановки окончательного диагноза врач назначает проведение лабораторных исследований.

Современная медицина располагает рядом экспресс тестов для подтверждения клинического диагноза ангины. Лабораторные исследования позволяют провести дифференциальную диагностику и отличить вирусную ангину от ангины бактериальной
Главным диагностическим тестом для ангины является мазок из зева или экспресс-тест на наличие в миндалинах бактерий — стрептококков (гемолитических стрептококков группы А или стафилококков).
Мазок при ангине берется с слизистой миндалин и окружающих их тканей. Затем взятая микробная культура «высевается» на специальные питательные среды в чашки Петри и помещается в термостат.
Результат теста считается положительным, если в чашках отмечается рост бактериальных колоний. Если рост бактерий отсутствует то врач подтверждает диагноз вирусного тонзиллита.

Колонии стрептококков или стафилококков выглядят как гладкие крупинки творога, желтоватого или беловатого оттенка, «рассыпанные» по чашке Петри
Кроме мазка из зева врач может назначить и другие лабораторные исследования. Общие анализы при ангине у детей обычно подтверждают наличие реакции воспаления в организме.
Так например, в общем анализе крови при ВИРУСНОЙ ангине наблюдается:
- Повышение числа лимфоцитов (ткани миндалин состоят именно из них) и других иммунных клеток, например, моноцитов.
- Понижение числа нейтрофилов и макрофагов.
- Показатели белых клеток крови могут варьировать в широких пределах, у некоторых детей они остаются в пределах нормы в течении всего заболевания, но могут отмечаться и резко повышенные показатели.
Показатели крови значительно изменяются и при БАКТЕРИАЛЬНОЙ ангине:
- Лейкоцитоз — резкое повышение числа белых клеток крови (лейкоцитов)
- Повышение числа иммунных клеток (нейтрофилов, моноцитов, тучных клеток)
- Признаки раздражения костного мозга продуктами воспалительной реакции (появление незрелых клеточных форм – миелоцитов – в кровотоке)
- Снижение количества лимфоцитов (они первыми вступают в борьбу с инфекцией и первыми погибают)
- СОЭ (скорость оседания эритроцитов) при ангине у ребенка обычно повышена. Сопутствующие хронические заболевания (аллергические или системные) способствуют повышению СОЭ.
- Общий анализ мочи позволяет вовремя распознать вовлечение в воспалительный процесс ткани почек. Высокое содержание в моче белых клеток крови — лейкоцитов подтверждает диагноз пиелонефрита. Появление в моче красных кровяных клеток – эритроцитов указывает на гломерулонефрит.
- Мазок из зева и носа на наличие дифтерийной палочки помогает исключить наличие грозного заболевания у ребенка – дифтерии.
- Вирусологические и серологические исследования – взятие смывов и мазков из носоглотки для определения вирусов в организме

Симптомы тонзиллита исчезают в течении недели при правильном, подтвержденном исследованиями диагнозом, и своевременно назначенном этиотропном лечении
Когда исчезают главные симптомы
При своевременном лечении главные симптомы ангины – сильная боль в горле, высокая температура и головная боль – исчезают в течении семи, десяти дней. Для того, чтобы ангина не привела к появлению осложнений на сердце, почки и суставы, следует правильно оценивать появляющиеся симптомы ангины у ребенка и во время обращаться к лечащему врачу за советом.
В большинстве случаев заболевание ангиной протекает благоприятно, и ребенок возвращается в детский коллектив здоровым.
фото, лечение, причины и симптомы
Ангина (по-латински ango значит душить) у малышей 2-3 лет — заболевание небных миндалин. По-другому болезнь еще называют тонзиллитом от латинского слова tonsilla — миндалина. Код ангины по МКБ-10: JO3.
Содержание статьи:
Разновидности и атипичные формы
У маленьких детей встречаются следующие разновидности ангины:
- грибковая (микотическая),
- некротическая,
- катаральная,
- флегмонозная,
- лакунарная,
- герпетическая,
- фолликулярная,
- вирусная.
Для атипичной формы тонзиллита у малышей характерно болезнетворное воздействие бактерий, грибков и вирусов, которые обычно не являются патогенными. Также для такого вида заболевания типична смешанная этиология, т.е. ангина вызвана сразу несколькими патогенами (и вирусом, и бактерией).
Также ангину можно разделить:
- Первичная: болезнь возникает как самостоятельный процесс.
- Вторичная: патология сопровождает иные инфекционные болезни:
- дифтерию,
- мононуклеоз,
- скарлатину.
Причины возникновения
Тонзиллит у ребенка могут вызывать:
- Вирусы (основная причина появления ангины у малышей 2-3 лет):
- Коксаки,
- герпеса,
- аденовирусы,
- гриппа,
- пикорнавирусы,
- энтеровирусы.
- Грибки:
- Бактерии:
- стрептококки,
- спирохеты,
- бацилла Леффлера,
- диплококки,
- стафилококки,
- гонококки.
Вирусы
При ослабленном иммунитете человек становится восприимчив к воздействию патогенных вирусов. Они попадают в организм малыша через рот (дети часто облизывают игрушки, грязные пальцы и даже едят землю или снег) и внедряются в лимфоидную ткань миндалин. Чаще всего пик вирусных заболеваний приходится на осень или весну. Именно в этот период люди едят мало свежих овощей и фруктов и реже бывают на свежем воздухе из-за плохой погоды.
Грибки
У детей микотическая ангина чаще всего вызвана грибками Candida. Чаще всего они благополучно существуют на слизистой ротоглотки у ребенка, но при слабом иммунитете и сахарном диабете могут вызвать тонзиллит.
Бактерии
Бактерии в норме присутствуют в любом организме. Как правило, они не оказывают болезнетворного влияния на организм, но при сниженном иммунитете становятся причиной болезни. Также к собственным бактериям человека присоединяются патогены из внешней среды.
Самый знаменитый возбудитель ангины бактериального вида: β-гемолитический стрептококк группы А. Он способствует серьезным изменениям в ткани миндалин ребенка. Микроорганизм вырабатывает специфичный фермент стрептокиназу, расплавляющую ткани и уничтожающую клетки иммунитета.
Симптомы ангины
Для ангины у детей характерно появление следующих симптомов:
- сухость и першение во рту,
- головная боль,
- трудности при глотании,
- повышение температуры,
- рвота или диарея,
- галитоз,
- увеличение лимфоузлов,
- повышенная утомляемость.
Иногда заболевание сопровождается небольшим кашлем с отхождением гнойных пробок (при наличии).
Фото: как выглядит
Вирусная ангина у маленького ребенка.
Гнойные пробки на миндалинах у малыша 2 лет.
Контент может оказаться неприятным для просмотра

Грибковый тонзиллит у ребенка.
Контент может оказаться неприятным для просмотра

Диагностика
Стандартная диагностика ангины включает:
- фарингоскопию,
- лабораторные исследования,
- мазок из зева.
Фарингоскопия
В ходе фарингоскопии врач исследует следующие изменения:
- отек небных дужек;
- налет на миндалинах;
- наличие пузырьков на мягком небе;
- увеличение миндалин;
- наличие гнойных пробок.
Лабораторная диагностика
Исследования в лаборатории включают:
- ОАК, он показывает:
- повышение СОЭ;
- сдвиг количества лейкоцитов;
- изменение процентного соотношения моноцитов и лимфоцитов.
- ПЦР (полимеразная цепная реакция) позволяет быстро и точно найти возбудителей инфекции.
- ИФА (иммуноферментный анализ) определяет наличие вирусов и пр.
Исследование мазка из зева
Патоген, который стал причиной тонзиллита, определяется в ходе исследований:
- Бактериоскопического метода, позволяющего с помощью специальной окраски выявить в мазке нити грибков и стрептококки.
- Серологического анализа, который предназначен для выявления β-гемолитического стрептококка.
- Бактериологического анализа.
Лечение
Медикаменты при ангине у детей назначаются врачом на основании данных диагностики. Продолжительность терапии зависит от тяжести патологии и наличия сопутствующих заболеваний. Чаще всего тонзиллит у маленьких детей лечится амбулаторно, но при наличии признаков сильной интоксикации требуется госпитализация.
Физиотерапевтическое лечение
У маленьких детей редко применяются методы физиотерапии, но они способны улучшить самочувствие малыша и ускорить его выздоровление. Чаще всего физиотерапевтическое лечение назначается после снятия острых симптомов. Оно должно комбинироваться с режимом сна и питания. В детском возрасте результаты физиотерапии сохраняются дольше, поэтому требуется меньше сеансов.
При ангине у маленьких детей применяют:
- УФО,
- электрофорез,
- УВЧ.
Орошение
Малыши часто не умеют полоскать горло, поэтому для их лечения используют спреи. У детей можно применять далеко не все аэрозоли.
Список разрешенных спреев:
- Мирамистин,
- Тантум Верде,
- Аквалор,
- Хлорофиллипт.
Но Тантум Верде следует применять осторожно, т.к. он содержит этанол.
Смазывание слизистых миндалин
Педиатры рекомендуют смазывать гланды детям Люголем или Диоксидин, но это сложно сделать на практике, т.к. далеко не все малыши относятся спокойно к такой обработке. Если ребенок сильно противиться и плачет, лучше ограничиться орошением и приемом других лекарств, т.к. сильная нагрузка на нервную систему при температуре и воспалительных процессах в организме может способствовать осложнениям внутренних органов и усилению распространения инфекции.
Обработку миндалин более взрослых детей можно производить ватной палочкой, но для малышей 2-3 лет этот метод не подходит. Лучше всего родителю обмотать палец ватой или бинтом, обмакнуть его в лечебном растворе и помазать миндалины. Это менее травматично для ребенка.
Ингаляции
У маленьких детей при ангине ингаляции небулайзером составляют важную часть терапии.
Небулизация помогает:
- сократить продолжительность острой стадии заболевания;
- обезболить горло;
- уменьшить отечность;
- снизить возможность осложнений ангины.
Для этих целей применяются следующие препараты:
- Тонзилгон Н,
- Хлорофиллипт,
- Мирамистин,
- Диоксидин и т.д.
Также для ингаляций рекомендуется применять морскую или минеральную воду.
Таблетки
Лечение тонзиллита подразумевает комплексный прием препаратов:
- антибактериальные,
- противовирусные,
- антигистаминные,
- жаропонижающие.
Разнообразные пастилки и леденцы для рассасывания у детей 2-3 лет не применяются, т.к. малыш может просто проглотить таблетку.
Антибиотики
Антибиотики — одно из главных лекарств против бактериальной ангины, но их нужно применять с осторожностью и только по назначению педиатра. Чаще всего детям при тонзиллите назначаются следующие лекарства:
- Макролиды:
- Сумамед,
- Эритромицин,
- Азитромицин.
- Пенициллины:
- Амоксициллин,
- Ампиокс,
- Ампициллин.
Цефалоспорины, аминогликозиды и прочие антибиотики у детей 2-3 лет при ангине применяются крайне редко. Чаще всего терапия подобными препаратами вызвана наличием у ребенка тяжелых патологий (гепатита, туберкулеза, ВИЧ и т.д.).
Противовирусные препараты
Если в ходе диагностики будет выявлена вирусная этиология ангины, ребенку назначат противовирусные препараты. В возрасте 2-3 лет с заболеванием лучше всего справляются Генферон Лайт или Виферон. Противовирусные препараты в таблетках (Ацикловир, Анаферон) применяются редко.
Антигистаминные таблетки
Антигистаминные лекарства помогают снять отечность и снизить выраженность побочных эффектов от приема антибактериальных средств. Если у малыша аллергические реакции несильно выражены, ему лучше всего принимать Диазолин.
При тяжелых патологиях будут уместны:
- Супрастин,
- Эриус,
- Лоратадин и т.д.

Жаропонижающие препараты
Т.к. ангина у малышей чаще всего протекает с гипертермией, рекомендуется прием жаропонижающих средств. Если нет аллергии, то ребенку можно в таблетированной форме Парацетамол или применять ректальные свечи Цефекон Д. Аналогами Парацетамола являются Калпол, Мексален, Дафалган т.д.
При индивидуальной непереносимости Парацетамола рекомендуется принимать медикаменты с Ибупрофеном (Нурофен, Ибуфен). Для детей-аллергиков подойдут гомеопатические суппозитории Вибуркол.
Диета
 Основу рациона ребенка при ангине должны составлять супы, пюре и каши. Ему нужно пить много жидкости, лучше простой воды, но подойдут и кислые компоты, и соки, и даже молоко (не менее 1,5 литра в сутки). Если малыш отказывается от еды, в этом нет ничего страшного. Можно сократить порции и давать есть ребенку понемногу.
Основу рациона ребенка при ангине должны составлять супы, пюре и каши. Ему нужно пить много жидкости, лучше простой воды, но подойдут и кислые компоты, и соки, и даже молоко (не менее 1,5 литра в сутки). Если малыш отказывается от еды, в этом нет ничего страшного. Можно сократить порции и давать есть ребенку понемногу.
Лечение народными средствами в домашних условиях
Лечить у малышей ангину исключительно народными средствами без применения медикаментозной терапии нельзя. Все лечебные манипуляции следует согласовывать с педиатром.
Конечно, лучше всего будет научить ребенка 2-3 лет полоскать горло раствором соды, ромашковым настоем или имбирным отваром, но чаще всего приходится применять иные средства.
Молоко с чесноком
Для приготовления средства нужно взять 200 мл молока и головку чеснока. Каждый зубчик надо тщательно измельчить и добавить в молоко. Смесь требуется подогреть и довести до кипения. Такое средство нужно процедить через сито и давать малышу небольшими соразмерными порциями (по 3-4 ст.л.) до 5 раз в сутки.
Мед и алоэ
Если у ребенка нет аллергии на мед, можно сделать настой из меда и алоэ. Для этого нужно взять стакан меда и 200 грамм алоэ. Алоэ следует мелко нарезать и добавить в мед. Средство надо поместить в стеклянную посуду с крышкой и поместить в холодильник на 3 дня. Затем его можно давать малышу по столовой ложке до 4 раз в сутки.
Компресс из картофеля
Компресс из картофеля можно делать ребенку 2-3 раза в день. Для этого нужно отварить 5 клубней картофеля в кожуре, затем дать остыть и хорошо размять их вилкой. В эту кашицу нужно добавить буквально 1-2 капли обычного йода и 1 ч.л. оливкового масла. Смесь завертывают в марлю и прикладывают к горлу в область проекции миндалин на 2-3 часа.
Рекомендации
Если маленький ребенок заболел, нужно сразу же обращаться к врачу и следовать его рекомендациям. Нельзя отказываться от антибиотиков и противовирусных лекарств. Их побочное действие при условии правильного приема незначительно, а польза огромна. Отсутствие антибактериальной терапии — одна из причин появления осложнений.
Профилактика ангины
Лучшей профилактикой тонзиллита для маленьких детей будет закаливание. Также малышей не надо водить в места большого скопления людей (метро, ТЦ, супермаркеты), особенно это касается в периоды эпидемий. Каждый ребенок должен проходить курс витаминотерапии хотя бы два раза в год, хорошо питаться и избегать нервных перенапряжений.
Осложнения и последствия
Осложнения тонзиллита нередко развиваются на фоне неправильной терапии. В этом случае антитела, которые должны бороться с клетками патогенов, начинают поражать мышцы, суставы и внутренние органы.
В качестве осложнений тонзиллита у детей отмечают:
- эндокардит,
- перикардит,
- миокардит,
- пиелонефрит,
- гломерулонефрит,
- отит,
- абсцесс в горле и т.д.
Также острая стадия тонзиллита может перейти в хроническую форму.
Заразна ли и как передается
Ангина относится к заболеваниям, которыми можно легко заразиться. Часто инфекция передается воздушно-капельным путем. Также существует контактный способ передачи инфекции при использовании общих атрибутов личной гигиены или посуды.
Видео
Известный педиатр Комаровский рассказывает о том, как нужно лечить ангину у детей и дает практические советы родителям.
Прогноз
Тонзиллит у малышей 2-3 лет вполне излечим при условии правильной диагностики и своевременного лечения. Только нужно соблюдать рекомендации врача и давать ребенку все лекарственные средства, которые ему будут назначены.
Как лечить ангину у ребенка до 3 лет (детям в 1, 2 и 3 года) 2020
Ангина – отоларингологическое заболевание, которое поражает преимущественно слизистую оболочку горла и лимфаденоидные ткани (небные и глоточные миндалины). Несвоевременная терапия патологии в детском возрасте может стать причиной системных осложнений, что обусловлено практическим отсутствием приобретенного иммунитета.
Содержание статьи
 Острая ангина (тонзиллит) в подавляющем большинстве случаев возникает на фоне развития бактериальной, реже – грибковой и вирусной флоры.
Острая ангина (тонзиллит) в подавляющем большинстве случаев возникает на фоне развития бактериальной, реже – грибковой и вирусной флоры.
Во время выбора подходящих препаратов для устранения ангины учитывается возраст пациента, тип возбудителя инфекции, степень поражения ЛОР-органов и наличие осложнений.
Лечение очень маленьких детей осложняется гиперчувствительностью организма к воздействию антибиотиков, а также невозможностью применения средств местной терапии: полоскания, ингаляции и т.д.
Принципы лечения
Как лечить ангину у ребенка до 3 лет (детям в 1, 2 и 3 года)? Инфекционно-аллергическое воспаление в слизистой ротоглотки чревато генерализацией патологических процессов. По причине низкой сопротивляемости иммунитета болезнетворным микроорганизмам, болезнь прогрессирует очень быстро. Именно поэтому самолечение нередко приводит к развитию синусита, миокардита, пиелонефрита, ревмокардита и других тяжелых заболеваний.
Принципы лечения тонзиллита во многом определяются возбудителями инфекции. Для лечения разных видов патологии применяют следующие препараты этиотропного действия:
- фолликулярный и лакунарный тонзиллит – антибиотики;
- герпетический тонзиллит – противовирусные средства;
- кандидозный тонзиллит – антимикотические препараты.
В схему консервативного лечения патологии входят медикаменты паллиативного, т.е. симптоматического действия. Они облегчают симптомы тонзиллита и способствуют устранению местных проявлений заболевания:
- анальгетики;
- антипиретики;
- антигистаминные препараты;
- противовоспалительные средства.
В первый год жизни ребенок не способен рассасывать таблетки, полоскать горло или совершать ингаляции. Поэтому препараты местного действия включают в комплексную терапию острого тонзиллита, начиная с двух-трех лет.
Лечение детей в 1 год
Как вылечить ангину у ребенка в возрасте 1 года? Лечение, как правило, проводится в стационарных условиях, что обусловлено быстрым прогрессированием инфекции. Сильный отек слизистой глотки может спровоцировать нарушения дыхательного процесса, что чревато удушьем.
Купировать развитие бактериальной флоры можно только с помощью системных антибиотиков. Пероральный прием препаратов в один год повышает риск развития аллергической реакции и кишечного синдрома. Поэтому лекарства вводятся в организм парентерально, т.е. минуя ЖКТ.
В связи с отсутствием приобретенного иммунитет, симптомы тонзиллита у годовалых детей выражены слабо. Об инфицировании ЛОР-органов могут свидетельствовать следующие признаки:
- отсутствие аппетита;
- капризность;
- вялость;
- плохой сон;
- плаксивость;
- затрудненное дыхание;
- увеличение лимфоузлов;
- гиперемия слизистой горла.
Определить оптимальный курс лечения патологии может только лечащий педиатр после получения результатов анализа бактериального посева из зева.
Обзор препаратов
Опасность инфекционно-аллергического воспаления заключается в интоксикации организма. Ангина у ребенка 1 года характеризуется сильным отеком мерцательного эпителия, выстилающего поверхность горла. Несвоевременное купирование катаральных процессов приводит к распространению бактериальной флоры в околоносовые пазухи, вследствие чего возникает синусит и другие патологии носоглотки.
Каким должно быть лечение? Годовалый малыш не способен проглотить таблетку или рассосать леденец. Поэтому все препараты патогенетического действия, а именно антибиотики и сульфаниламиды, вводятся либо внутримышечно, либо принимаются перорально в виде суспензий или сиропов. В педиатрии для лечения инфекционных заболеваний у детей дошкольного возраста применяются пенициллины или макролиды. Они практически не вызывают раздражение слизистой желудка и не провоцируют побочные эффекты:
- «Сумамед» – макролидный антибиотик, оказывающий бактериостатические действие; применяется для лечения острого тонзиллита, отита и местных постинфекционных осложнений;
- «Аугментин» – препарат широкого спектра действия, уничтожающий аэробные и анаэробные бактерии, а также штаммы патогенов, синтезирующих бета-лактамазу; способствует ликвидации острых и хронических воспалений в ЛОР-органах;
- «Амоксиклав» – лекарство комбинированного действия, компоненты которого образуют стойкие соединения с белковыми компонентами микробов, что препятствует их размножению.

Важно! Передозировка препаратами может стать причиной диареи, метеоризмов и кожных высыпаний.
Дозировка препаратов определяется весом и возрастом пациента во время консультации с педиатром. На стадии острого воспаления ребенку назначают лекарства противовоспалительного и жаропонижающего действия. Чтобы снизить вероятность появления аллергических реакций, в схему лечения включают антипиретики в виде ректальных суппозиториев. К числу самых действенных жаропонижающих лекарств относятся «Панадол», «Эффералган», «Цефекон Д» и т.д.
Лечение детей в 2 года
Как лечить ангину у ребенка в 2 года? В этом возрасте дети способны пожаловаться на дискомфортные ощущения в горле, общее недомогание, миалгию и слабость. При возникновении патологических признаков нужно обратиться за помощью к педиатру. После тщательного обследования специалист сможет определить тип тонзиллита и составить оптимальную схему терапии.
С целью предупреждения метатонзиллярных патологий пациентам часто назначают бициллинопрофилактику.
 Следует понимать, что 2-летний ребенок не способен полоскать горло или рассасывать таблетки, поэтому в качестве препаратов местного действия могут быть назначены только аэрозоли и спреи. Ликвидировать бактериальную флору в небных миндалинах можно с помощью пенициллинов, цефалоспоринов и макролидов. Антимикробные средства препятствуют биосинтезу пептидогликана, который принимает участие в формировании клеточных структур бактерий. Это препятствует их дальнейшему развитию, что ускоряет регресс воспаления.
Следует понимать, что 2-летний ребенок не способен полоскать горло или рассасывать таблетки, поэтому в качестве препаратов местного действия могут быть назначены только аэрозоли и спреи. Ликвидировать бактериальную флору в небных миндалинах можно с помощью пенициллинов, цефалоспоринов и макролидов. Антимикробные средства препятствуют биосинтезу пептидогликана, который принимает участие в формировании клеточных структур бактерий. Это препятствует их дальнейшему развитию, что ускоряет регресс воспаления.
Особенности фармакотерапии
Лечение ангины у ребенка 2 лет начинается с приема антибактериальных средств пенициллинового ряда. Примерно в 25% случаев компоненты препаратов провоцируют у пациентов аллергические реакции, вследствие чего их заменяют макролидами – наименее токсичные антибиотики. Осложненную ангину лечат с помощью цефалоспоринов, которые относятся к препаратам широкого спектра действия. Действующие вещества медикаментов резистентны в отношении большинства штаммов грамположительных и грамотрицательных бактерий.
Как правило, ангина у ребенка 2 года лечится с помощью таких препаратов, как:
- «Зитролид» – антибиотик-азалид бактериостатического действия, который применяются для лечения тонзиллита, осложненного отитом, пневмонией, фарингитом и т.д.;
- «Азитромицин» – макролидный препарат широкого спектра действия, компоненты которого препятствуют репликации ДНК и РНК, вследствие чего нарушается репродуктивная функция патогенных микробов;
- «Цефтриаксон» – цефалоспориновый антибиотик, который ингибирует синтез клеточных структур патогенов, что приводит к их гибели; применяется в терапии инфекционных патологий верхних и нижних дыхательных путей.
 Для лечения детей 2 лет можно использовать антисептические препараты местного действия в виде спреев. Их компоненты быстро всасываются в слизистую горла, что ускоряет процесс уничтожения болезнетворных бактерий. К числу эффективных и безопасных средств относятся: «Гексорал», «Мирамистин», «Стопангин» и «Каметон».
Для лечения детей 2 лет можно использовать антисептические препараты местного действия в виде спреев. Их компоненты быстро всасываются в слизистую горла, что ускоряет процесс уничтожения болезнетворных бактерий. К числу эффективных и безопасных средств относятся: «Гексорал», «Мирамистин», «Стопангин» и «Каметон».
Ребенок в два года не умеет задерживать дыхание, поэтому чтобы предотвратить ларингоспазмы аппликаторы аэрозольных препаратов следует направлять на небо, а не на миндалины.
Лечение детей в 3 года
Как лечить ангину у ребенка 3 лет? В комплексную терапию включаются медикаменты разных фармакологических групп. Антибактериальные средства для пациентов в возрасте 3 лет выпускаются в виде суспензий (порошков) и сиропов. Большинство из них имею приятный фруктовый вкус, что значительно упрощает прием медикаментов.
Важно! Нельзя давать детям дошкольного возраста антибиотики тетрациклиновой группы по причине их высокой токсичности.
Детям от трех лет разрешается давать препараты местного действия в виде пастилок и таблеток для рассасывания. В схему лечения включают и физиотерапевтические процедуры, такие как санация горла и ингаляции. С их помощью удается быстро купировать местные проявления патологии, что ускоряет процесс выздоровления.
При повышенной чувствительности организма в качестве растворов для полоскания целесообразно использовать отвары на основе лекарственных трав. Выраженными антибактериальными и противовоспалительными свойствами обладают:
 зверобой;
зверобой;- ромашка;
- шалфей;
- эвкалипт;
- календула;
- чабрец.
При наличии гнойного воспаления категорически запрещено использовать паровые ингаляции.
В педиатрии ингалирование проводят с помощью небулайзеров, которые можно использовать для лечения верхних дыхательных путей у пациентов от 1.5 лет. В отличие от паровых ингаляторов, они преобразуют лекарственные растворы не в горячий пар, а в аэрозоль комнатной температуры. Таким образом исключается вероятность возникновения ожогов на слизистой глотки после проведения ингаляции.
Схемы медикаментозного лечения
Лечение ангины у детей 3 лет осуществляется преимущественно в домашних условиях. Чтобы снизить вероятность осложнений, больной должен строго соблюдать постельный режим в течение 5-7 дней. При наличии субфебрильной и фебрильной лихорадки ребенку обеспечивают обильное питье в виде фруктовых соков, минеральной воды, зеленого чая, морсов, компотов и т.д.
Для лечения тонзиллита в три года могут использоваться такие виды препаратов:
- антибиотики – «Кларитромицин», «Цефотиам», «Ампиокс»;
- таблетки для рассасывания – «Фарингосепт», «Трахисан», «Гексорал Табс»;
- противоаллергические препараты – «Супрастин», «Эриус», «Тавегил»;
- спреи и аэрозоли – «Стопангин», «Граммидин», «Тантум Верде»;
- растворы для полоскания – «Мирамистин», «Фурацилин», «Гивалекс»;
- антипиретики – «Цефекон», «Эффаролган», «Парацетамол»;
- витамины – «Мультитабс», «Витрум», «Аевит».
Важно! Аэрозоли, в состав которых входят компоненты местнораздражающего действия («Люгс», «Йодинол»), нельзя использовать чаще 2 раз в сутки.
Антивирусная терапия
 Для лечения ангины вирусной этиологии использовать антибактериальные средства нельзя. Возбудителями патологии являются не бактерии, а вирусы, которые не чувствительны к воздействию противомикробных средств. Как лечить вирусную ангину у ребенка 3 лет?
Для лечения ангины вирусной этиологии использовать антибактериальные средства нельзя. Возбудителями патологии являются не бактерии, а вирусы, которые не чувствительны к воздействию противомикробных средств. Как лечить вирусную ангину у ребенка 3 лет?
ЛОР-заболевание чаще всего возникает на фоне ОРВИ, характеризующейся поражением верхних дыхательных путей. Провокаторами патологических процессов выступают аденовирусы, герпетический вирус, риновирусы и т.д. В качестве препаратов патогенетического действия используют следующие противовирусные средства:
- «Цитовир 3»;
- «Виферон»;
- «Эргоферон»;
- «Анаферон».
Чтобы повысить неспецифический иммунитет, применяют иммуностимуляторы, которые активируют работу Т-лимфоцитов и фагоцитов, уничтожающих патогенные вирионы. Снизить вероятность возникновения побочных реакций можно с помощью лекарств, в состав которых не входят консерванты и синтетические ароматизаторы:
- «Трансфер Фактор»;
- «Ронколейкин»;
- «Декарис»;
- «Тимоген».
Жаропонижающие средства можно применять только в том случае, если температура превышает 38.5 градусов. Если в течение нескольких дней гипертермия не проходит, необходимо обратиться за помощью к специалисту. Фебрильная лихорадка может свидетельствовать о присоединении бактериальной инфекции и развитии гнойных процессов в небных миндалинах.
Автор: Гусейнова Ирада
Источники: medscape.com, health.harvard.edu, medicalnewstoday.com.
Как лечить ангину у грудничков детей до 3 лет?

Причины
При ангине или остром тонзиллите происходит воспаление миндалин. В норме эти лимфатические элементы призваны ликвидировать различных микробов, попавших в организм через верхние дыхательные пути. Миндалины состоят из огромного количества лимфоцитов. Эти клетки борются с возбудителями болезней и выделяют биологически активные вещества, которые помогают ликвидировать инфекции.

Что чаще всего вызывает ангину у детей ?
Наиболее часто ангину у детей вызывают:
- Бактерии. Лидер среди бактериальных возбудителей — b – гемолитический стрептококк. Он вызывает ангину примерно в 80% всех случаев. Остальные 20% приходятся на стафилококковую флору, гемофильную палочку, а также анаэробных микроорганизмов.
- Вирусы. Наиболее часто это: вирусы герпеса, Коксаки вирус, аденовирусы, а также возбудители гриппа или парагриппа.
- Грибы. При кандидозной инфекции происходят выраженные повреждения на миндалинах. Вызывает их преимущественно грибок класса Candida.


Может ли грудничок заболеть?
У годовалых малышей риск заразиться ангиной есть, но он минимальный. Детки до года не могут заболеть, поскольку их миндалины еще окончательно не сформировались. Обычно для завершения окончательного развития должно пройти не меньше года-полутора после рождения ребенка. За это время миндалины приобретают нормальное строение и начинают выполнять свои основные функции.
Даже у двухлетнего ребенка риск заболеть ангиной достаточно низкий. Это связано с тем, что во время грудных вскармливаний мама обеспечивает малыша достаточным количеством защитных иммунных белков — иммуноглобулинов. Эти вещества помогают грудничкам не болеть острым тонзиллитом в течение всего периода лактации.
По статистике случаи заболеваемости ангиной у малышей до трех лет единичны. У детей младше годика в связи с недостаточно хорошей работой миндалин инфекция может сразу проникать в нижние дыхательные пути, достигая бронхов и легких.
Как протекает болезнь у трехлетнего ребенка?
Малыши более старшего возраста могут легко заразиться ангиной от других ребятишек, которые больны и заразны. Обычно детки заражаются в детском саду во время общих игр с одними и теми же игрушками. Возбудители инфекции в этом случае остаются на различных предметах в течение длительного времени.
Малыши дошкольного возраста часто тянут вещи и игрушки в рот. На таких предметах остается слюна, которая и становится источником инфекции.
Течение заболевания у малыша в возрасте 3 лет может быть достаточно тяжелое. Наиболее опасно развитие ангины у ребенка, имеющего сопутствующие хронические заболевания лор-органов, а также иммунодефицит. В этом случае болезнь достаточно часто переходит в хроническую форму. У некоторых грудничков даже при средне-тяжелом течении заболевания могут развиться осложнения.

Симптомы
К наиболее специфичным признакам острого тонзиллита относятся:
- Болезненность при глотании. При любых попытках проглотить пищу у ребенка возникает сильный болевой синдром. Слишком твердые продукты, а также чрезмерно холодные или горячие блюда могут вызывать усиление болезненности.
- Покраснение зева, отек слизистых оболочек ротоглотки. Небные дужки становятся уплотненными, отечными, ярко-красными. При задевании миндалин усиливается болезненность.
- Высыпания и гнойные налеты. Различные пузырьки, наполненными жидкостью, или гнойные очажки покрывают всю поверхность миндалин. В тяжелых случаях возникают большие полости, заполненные гноем. При касании миндалин они могут прорываться с истечением наружу зловонного содержимого.
- Увеличение лимфатических узлов. Наиболее часто повреждаются околоушные, затылочные и лимфоузлы, расположенные под углом нижней челюсти. Они становятся уплотненными и болезненными. В некоторых случаях лимфатические узлы увеличиваются так сильно, что становятся видимыми даже при визуальном осмотре.
- Повышение температуры до 38-39 градусов. Она нарастает стремительно в течение первых суток появления неблагоприятных симптомов. Выраженность температуры напрямую влияет на проявление симптомов интоксикации.
- Нарушение общего самочувствия. У малышей практически полностью исчезает аппетит, они отказываются от грудных кормлений. Детки могут плакать, капризничать, больше спят. Некоторые малыши чаще просятся на руки.


Инкубационный период при ангине может быть разным. Это зависит от того, какова причина заболевания. При вирусных ангинах он обычно составляет 5-7 дней. Первые неблагоприятные симптомы при бактериальных тонзиллитах проявляются через 7-14 суток. Грибковая ангина начинается спустя 5-14 дней с момента начала болезни.
Сколько дней держится высокая температура?
Повышенная температура обычно сохраняется в течение 3-5 суток с момента появления первых симптомов болезни и сохраняется высокой в течение всего дня.
Эффективность применения жаропонижающих средств оценивается только на 2-3 сутки. Обычно в это время температура тела начинает приходить в норму. Это также способствует тому, что ребенок начинает чувствовать себя гораздо лучше.
Лечение
Лечить ангину у малышей до трех лет можно и в домашних условиях, но при контроле лечащего врача. Неосложненные формы болезни не требуют нахождения ребенка в больнице. Если же у малыша развились опасные осложнения или течение заболевания приобрело угрожающий характер, то тогда может потребоваться госпитализация.
Вылечить ангину при адекватно подобранном лечении можно за 7-10 дней. Обычно на третьи сутки нормализуется температура тела, и практически полностью проходит болезненность в горле при глотании.
Однако, это совсем не говорит о том, что нужно полностью прекратить использование лекарственных препаратов. Рекомендованные лекарства следует пропить полностью, согласно рекомендованной врачом схеме.
Для лечения ангины у трехлетних малышей доктора используют различные антибиотики. Эти лекарственные средства могут назначаться в виде таблеток или уколов.

Сосательные леденцы и спреи могут применяться только у детей старше трех лет.
Полоскания с лечебными отварами проводятся уже с двухгодовалого возраста. Для них отлично подойдут различные лекарственные травы: ромашка, календула, шалфей.
Удалять гнойные пробки с поверхности миндалин самостоятельно следует очень аккуратно. Снять налет поможет использование облепихового масла. Ватной турундой, смоченной в таком домашнем лекарстве, проводят по поверхности миндалин. При регулярной обработке налет становится более мягким и легко удаляется.
Выполнять процедуру следует, как можно аккуратнее, чтобы не вызвать дополнительной травматизации миндалин у малыша.

Медикаментозная терапия
Для лечения острого тонзиллита применяются:
- Антибактериальные средства. Предпочтительны лекарства с широким спектром действия. Наиболее часто лечение проводится защищенными клавулановой кислотой пенициллинами, макролидами, а также препаратами группы цефалоспоринов. Амоксиклав, Ципролет, Сумамед, Аугментин — являются препаратами выбора для лечения бактериальных форм ангин. Назначаются они на 7-10 дней с обязательным контролем эффективности их применения.
- Жаропонижающие препараты. Применяются только при повышении температуры тела выше 38 градусов. Не назначаются на постоянный прием. Обычно применяются в первые 2-3 дня с момента начала болезни.
- Полоскания. Применяются у малышей старше 2,5 лет. Назначаются в течение 7-10 суток по 3-4 раза в день. Самостоятельно проводить полоскание малышу не следует. Во время процедуры рядом обязательно должен быть кто-то из родителей. Если ребенок не может подержать жидкость во рту, без проглатывания, то от полосканий следует отказаться.
- Поливитаминные комплексы. Входящие в их состав микроэлементы помогают быстрее восстанавливаться организму от болезни и укрепляют иммунитет.
- Обработка миндалин от налетов. Для этого у малышей трех лет лучше использовать отвар ромашки или шалфея. Применение раствора Люголя для этих целей в настоящее время не используется. Такая обработка может привести лишь к дополнительному повреждению слизистых оболочек на миндалинах.


Когда можно гулять?
Выходить на улицу с малышом можно уже после стабилизации состояния и нормализации температуры тела. Обычно это происходит на 3-4 день с момента начала болезни.
Для прогулок на свежем воздухе следует обязательно выбирать комфортную одежду, которая будет способствовать защите ребенка от переохлаждения. Горлышко следует дополнительно укрыть шарфом от пронизывающего ветра.

Профилактика
Для того чтобы защитить малыша от возможного заражения ангиной, следует помнить о следующих рекомендациях:
- Не посещайте детский сад во время вспышек сезонных простуд. Соблюдение карантина позволит предотвратить массовые случаи заражения острым тонзиллитом у малышей дошкольного возраста.
- Укрепляйте иммунитет ребенка уже с первых месяцев после рождения. Грудное вскармливание максимально долгое время позволит защитить организм малыша от возможных инфекций и создаст отличный пассивный иммунитет. Активные прогулки на свежем воздухе и закаливание укрепят иммунную систему и позволят предотвратить развитие инфекционных болезней.
- У ребенка обязательно должна быть своя посуда и столовые приборы. Во время простудных заболеваний их обязательно следует обрабатывать специальными дезинфицирующими средствами, которые одобрены для применения у малышей первых дней после рождения.

Лечение обострений хронических заболеваний лор-органов. Это актуально для малышей, имеющих врожденные дефекты строения верхних дыхательных путей. Они с рождения должны обязательно регулярно наблюдаться у отоларинголога.

Что такое ангина и как правильно ее лечить, смотрите в следующем видео доктора Комаровского.
Ангина у детей — симптомы, признаки, виды и особенности лечения
Если имеются жалобы на дискомфорт в горле, оно покраснело и тяжело глотать, то причиной этому может быть ангина или острый тонзиллит. Помимо этого, очень быстро ухудшается самочувствие, повышается температура, наблюдается сильная слабость и сонливость. Все эти проявления могут быть симптомами и других заболеваний, именно поэтому важно своевременно обратиться к доктору для проведения обследования и последующего комплексного лечения.
Что собой представляет заболевание
Симптомы ангины у детей достаточно сильно выражены, так как это инфекционное заболевание, которое протекает сложно. Возникает оно по причине проникновения в организм возбудителей вируса, в частности таких, как стрептококки и стафилококки. Однако спровоцировать развитие ангины могут и другие болезнетворные микроорганизмы, например такие, как:
- грибки Candida;
- различные вирусы;
- спирохета Венсана.
Кроме того, ангина образуется у ребенка при воздействии на него провоцирующих факторов. К ним можно отнести воспаления, протекающие в ротовой полости, которые имеют хроническое течение, слабую иммунную систему, переохлаждение. Вероятность образования этого заболевания значительно повышается при травмах миндалин.

Протекает болезнь достаточно остро, провоцируя повышение температуры, налет на гландах и языке, общую слабость, головные боли. Очень важно своевременно показать ребенка доктору для проведения комплексного обследования и назначения адекватного лечения, так как это заболевание дает серьезные осложнения на внутренние органы.
Какие бывают виды
Выделяют несколько различных видов ангины, каждый из которых имеет свою определенную симптоматику и особенность протекания. Среди основных разновидностей можно выделить такие, как:
- катаральная;
- фолликулярная;
- лакунарная;
- фибринозная;
- герпетическая;
- флегмонозная.
Симптомы катаральной ангины у детей недостаточно сильно выражены, так как температура примерно 37-37,5 градусов, миндалины несколько увеличиваются в размерах. При проведении осмотра полости рта можно увидеть тонкую пленочку слизи или гноя на гландах. Этот вид заболевания самый легкий, так как поражение горла носит только поверхностный характер.
Самой серьезной разновидностью считается лакунарная форма ангины, так как при ее протекании температура повышается примерно до 40 градусов. Среди самых первых признаков можно отметить сильное увеличение миндалин, а также наличие налета на них.
Симптомы фолликулярной ангины у детей проявляются в виде нагноения фолликулов миндалин, что проявляется в виде белых точек на их поверхности. У ребенка это заболевание протекает достаточно сложно. Температура держится в пределах 38-39 градусов, а иногда наблюдаются рвота, нарушение сознания и понос.
Еще одной разновидностью ангины является фибринозная. Среди основных симптомов этого заболевания нужно выделить наличие желтовато-белого налета, который практически полностью покрывает миндалины, а иногда даже выходит за их пределы. Зачастую развивается болезнь на фоне протекания фолликулярной и лакунарной ангины.
Флегмонозный тип заболевания у детей диагностируется очень редко. В основном поражается только одна гланда. При флегмонозном типе ангины язычок и пораженная миндалина смещаются в здоровую сторону.
Зачастую развивается герпетическая ангина у детей, симптомы которой выражаются в образовании красноватых пузырьков, располагающихся в ротовой полости, на гландах, глотке и язычке. Наиболее часто вирус поражает детей раннего возраста. Симптомы герпесной ангины у детей протекают очень остро, так как температура может сразу подниматься до 40 градусов. Шейные лимфоузлы сильно воспалены и болезненны. Так как такая форма заболевания провоцируется вирусом Коксаки, то для проведения терапии назначаются противовирусные, жаропонижающие и антигистаминные средства.
Основная симптоматика
Симптомы ангины у детей могут быть неопределенными, и зачастую они маскируются под другие заболевания. Среди самых первых признаков нужно выделить сильную боль при глотании, из-за чего дети могут отказываться даже от воды. Доктор может диагностировать наличие болезни даже после проведения визуального осмотра.

На первоначальной стадии температура повышается примерно до 37-40 градусов. Лечение обязательно нужно осуществлять после возникновения самых первых признаков протекания заболевания, а если температура становится очень высокой, то может потребоваться госпитализация. Помимо боли в горле, постепенно начинают проявляться такие признаки, как:
- неприятный запах из ротовой полости;
- потеря аппетита;
- нарушение сна;
- першение в горле;
- чрезмерная утомляемость;
- слабость;
- кашель с гнойным содержимым.
Кроме того, могут увеличиваться лимфоузлы на шее и под челюстью, а при пальпации ребенок жалуется на наличие болезненных ощущений. Воспаление зачастую затрагивает также голосовые связки, в результате чего голос становится осиплым и появляются характерные хрипы. Продолжаться вся эта симптоматика может на протяжении примерно 7-10 дней.
Симптомы вирусной ангины у детей протекают недостаточно выражено, только при некоторых ее формах могут появляться пузырьки на слизистой рта. Кроме того, наблюдается явное покраснение и раздражение глаз, светобоязнь, слезотечение и многие другие признаки. Симптомы бактериальной ангины у детей более выражены, так как практически сразу же после проникновения вируса в организм наблюдается покраснение миндалин, отечность и образуется гнойный налет.
Проведение диагностики
Поставить диагноз доктор может при проведении визуального осмотра пациента, однако важно осуществить дополнительное обследование, чтобы определить, чем именно было спровоцировано это заболевание. С целью определения болезнетворных микроорганизмов назначается проведение анализов. Возбудителя помогает выявить мазок из горла. Точный результат можно получить только при соблюдении определенных правил, а именно:
- нельзя накануне сдачи анализа применять антибиотики;
- запрещено кушать;
- полоскать горло.
Врач проводит забор исследуемого материала сухим и чистым тампоном, легкими движениями собирая слизь с пораженных миндалин, при этом не касаясь зубов, щек и языка. Затем выполняется посев полученного материала, что позволяет определить возбудителя, спровоцировавшего образование ангины.

Кроме того, для определения возбудителя заболевания может быть дополнительно назначено лабораторное исследование крови. Это дает возможность определить причину возникновения ангины, но и также помогает выявить выявить имеющиеся осложнения.
Особенности лечения
Самостоятельно распознать симптомы ангины у детей достаточно сложно, так как это заболевание может маскироваться под грипп и ОРВИ, поэтому важно при возникновении самых первых характерных признаков болезни обратиться к доктору, так как тонзиллит провоцирует осложнения. Обязательно нужно организовать комплексное лечение дома, а в некоторых случаях показана даже госпитализация.
Важно не только принимать медикаментозные средства, но еще и проводить местную обработку миндалин, так как в комплексе можно добиться гораздо большего результата. Препараты обязательно должен подбирать лечащий доктор, так как разные формы ангин лечатся различными лекарствами.

Помимо таблеток, нужно также выполнять полоскание горла, ингаляции, а также подобрать правильное питание. Желательно дополнительно применять различные гомеопатические средства и витамины, способствующие укреплению иммунной системы. Особенно они нужны, если ребенок достаточно часто болеет ангиной.
Во время протекания заболевания важно обеспечить малышу полный покой. После нормализации самочувствия можно совершать непродолжительные прогулки на свежем воздухе, длительность которых можно постепенно увеличивать.
Медикаментозная терапия
Симптомы и лечение вирусной ангины у детей несколько похожи с гриппом. При протекании такого вида тонзиллита назначают противовирусные препараты. Отличить протекание вирусного типа от бактериального можно по таким признакам как:
- отсутствие налета на миндалинах;
- слезотечение, сухой кашель, насморк;
- симптомы герпесной ангины у детей проявляются в виде небольших пузырьков на слизистых.
В таком случае назначаются противовирусные средства, в частности такие, как «Изопринозин», «Виферон», «Арбидол», «Гриппферон», «Орвирем». Симптомы и лечения герпесной ангины у детей могут быть различными, однако при протекании этого заболевания зачастую назначают «Валацикловир», «Ацикловир», «Фамцикловир». Кроме того, дополнительно могут быть назначены витамины, жаропонижающие.

Достаточно сложно распознать симптомы вирусной ангины у детей, лечение этой болезни у малышей до года осуществляется путем применения противовирусных иммуномодулирующих средств. Обычно назначаются препараты, выполненные в виде ректальных свечей.
При протекании бактериальной ангины назначаются препараты из группы сульфаниламидов, в частности такие, как «Сульфазин» или «Бактрим». Для детей меньше 3 лет показано их применение в форме суспензии, а для более старших – в таблетированном виде. Кроме того, обязательно нужно принимать антибиотики. При наличии симптомов фолликулярной ангины у детей лечение осуществляется путем применения пенициллинов или макролидов. Среди основных препаратов пенициллиновой группы можно выделить «Ампициллин», «Флемоксин Солютаб», «Амоксициллин», которые назначаются в виде суспензии или таблеток. Среди макролидов можно выделить «Сумамед», «Макропен», «Вильпрафен». По показаниям могут применяться антибиотики для внутримышечного введения, в основном из группы цефалоспоринов.
Симптомы ангины у детей выражаются в повышении температуры, которую бывает очень сложно сбить до устранения налета на миндалинах. Детям назначают жаропонижающие в форме суспензии, в частности «Панадол», «Эффералган», «Цефекон» или «Нурофен». В любом возрасте можно применять гомеопатические жаропонижающие средства — такие, как «Вибуркол» или «Агри», однако они зачастую малоэффективны при температуре, превышающей 39 градусов.
Если появляются первые симптомы ангины у детей, лечение нужно проводить незамедлительно. Очень важно проводить местную обработку миндалин, используя для этого таблетки для рассасывания, спреи и различные растворы для полоскания.
Если боль в горле очень сильная и нарушается возможность нормального глотания, то тогда можно использовать комбинированные местные средства, содержащие в своем составе антисептик и анестетик.
Народные средства
Если недостаточно сильно выражены симптомы ангины у детей, лечение может проводиться также и с применением средств народной медицины. Самым распространенным методом в таком случае является полоскание горла с применением:
- настойки из цветков календулы;
- соды и соли;
- настоя листьев шалфея.
В качестве жаропонижающего и общеукрепляющего средства можно использовать малину в виде варенья или отвара, приготовленного из веток и ягод. Очень полезен сок репчатого лука, который рекомендуется принимать по 1 ч. л. 3 раза в сутки. Хороший результат можно получить при применении горячего молока с добавлением меда. Однако при этом стоит учитывать, что если у ребенка имеется аллергия на продукты пчеловодства, то принимать это средство запрещено.

Проводить лечение можно при помощи ингаляций. Благодаря их применению значительно снижается отечность горла и нормализуется общее самочувствие ребенка. Проведение подобной процедуры запрещено при наличии высокой температуры у малыша, доброкачественных или злокачественных новообразований, а также болезней сердечно-сосудистой системы. Для проведения ингаляций доктора рекомендуют использовать отвар ромашки, эвкалипта, шалфея.
Соблюдение диеты
При протекании острого тонзиллита ребенку показано обильное питье, именно поэтому важно особое внимание уделять потребляемым напиткам. Полезно будет давать малышу чай с малиной, лимоном, соки, кисель, морсы, теплое молоко с медом.
Из рациона нужно исключить жареную пищу, все продукты желательно варить, готовить на пару или тушить. Доктора рекомендуют потреблять нежирные супы и бульоны, мясо и рыбу, каши, молочные продукты, овощи, приготовленные на пару или отварные.
Лечение годовалого ребенка
Симптомы ангины у детей до года не всегда удается распознать своевременно, так как малыш еще не может рассказать о том, что именно у него болит. Поэтому при появлении первых признаков недомогания обязательно нужно показать ребенка доктору. В этом возрасте ангина очень опасна тем, что иммунная система еще не окрепла и не может оказать требуемого сопротивления вирусам и бактериям.

При появлении первых симптомов ангины у детей до года обязательно нужно провести комплексное лечение, чтобы избежать возникновения осложнений. Терапия практически во всех случаях должна проводиться под строгим контролем доктора, а методика, выбранная для лечения, во многом зависит от формы заболевания, а также степени тяжести его протекания.
Малышу назначаются антибиотики или противовирусные препараты с учетом возраста ребенка. Чтобы вывести токсины из организма, показано обильное питье. Кроме того, нужно регулярно проветривать комнату, в которой находится ребенок, для поступления свежего воздуха.
Показания для госпитализации
При выраженном интоксикационном синдроме во время протекания ангины обязательно показана госпитализация ребенка. Кроме того, среди основных показаний к проведению лечения в стационаре можно отнести:
- наличие осложнений;
- тонзиллит у детей до года;
- тяжелое общее состояние ребенка;
- наличие серьезных хронических заболеваний.
Принимать решение о госпитализации ребенка в стационар должен лечащий доктор. Однако если самочувствие малыша резко ухудшается, то нужно сразу же вызвать машину «Скорой помощи».
Возможные осложнения
Симптомы гнойной ангины у детей характеризуются тем, что это заболевание протекает достаточно сложно и может спровоцировать возникновение осложнений. Если ребенок очень часто более ангиной, то это может свидетельствовать о протекании хронического тонзиллита. Самыми частыми осложнениями при ангине можно считать лимфаденит, отек гортани, отит, распространение гнойного содержимого в более глубокие отделы шеи.
Это местные осложнения, которые поражают ткани, расположенные рядом с горлом. Помимо этого, тонзиллит может отрицательно сказаться на работе сердца, почек и головного мозга. Кроме того, могут появиться боли в суставах. Чтобы избежать осложнений, сразу же после выздоровления нужно сделать УЗИ, ЭКГ, сдать анализы.
Проведение профилактики
Это заболевание переносится очень тяжело. Симптомы и профилактика ангины у детей могут быть самыми различными, самое главное — своевременно предпринять меры для предотвращения ее развития. Не менее важно осуществлять закаливающие процедуры. Желательно проводить обливания и растирания с самого рождения малыша, тогда он растет более крепким и здоровым.
Кроме того, важное значение имеет правильное питание, которое подразумевает под собой поступление всех требуемых витаминов и минералов для обеспечения полноценного роста и развития, а также укрепления иммунной системы.
Ангина у ребенка 2 лет. Что делать при ангине? Признаки ангины у ребенка
Ангина – это острое инфекционное заболевание, связанное с воспалением небных миндалин. Возбудителями ангины – это различные микроорганизмы, такие как стрептококки, пневмококки, стафилококки и другие. К благоприятным условиям для их успешного размножения, которое и провоцирует воспаление, относятся переохлаждение ребенка, различные вирусные инфекции, неполноценное или некачественное питание, а также переутомление. Что являет собой ангина у ребенка 2 лет? Каковы ее симптомы, и что делать при ангине родителям? Ответы на эти и другие вопросы можно найти ниже.
Почему ребенок болеет ангиной?
По имеющимся статистическим данным, ангина – самое распространенное заболевание среди детей в осенне-зимний сезон. Наиболее подвержены заболеванию те дети, которые неважно кушают, питаются не очень полезной пищей. Если ребенок редко выезжает на свежий воздух в деревню и лишен активных игр и тренировок, нужно понимать, что любое переохлаждение для его иммунной системы – сильный стресс. Достаточно сделать один глоток холодного напитка или один раз переохладить ножки зимой, и размножение болезнетворных микроорганизмов в лакунах миндалин неизбежно.

Список всех факторов, влияющих за развитие заболевания:
— ослабленный иммунитет;
— плохое, нерациональное питание;
— перенесенные вирусные инфекции;
— тесный контакт с больным человеком.
Ввиду всего вышеперечисленного, нужно непрестанно работать над совершенствованием иммунитета ребенка: вывозить его на свежий воздух, закаливать, возможно, давать для профилактики какие-то препараты, в случае, если лечащий педиатр подтвердит целесообразность их приема.
Если все же ребенок заболел, не нужно отчаиваться. Главное — все делать правильно и своевременно. Часто родители могут спутать ангину с гриппом или обычной простудой, что может стать причиной запоздалого обращению к врачу. Попробуем научиться понимать разницу и уметь отличать симптомы ангины от других заболеваний. Как понять что это именно вирусная ангина у ребенка? Каковы ее признаки?
Основные симптомы и признаки ангины
 Существует несколько разновидностей заболевания, и симптомы будут варьироваться в зависимости от разновидности. В зависимости от глубины воспаления миндалины у ребенка выделяют:
Существует несколько разновидностей заболевания, и симптомы будут варьироваться в зависимости от разновидности. В зависимости от глубины воспаления миндалины у ребенка выделяют:— катаральную ангину;
— лакунарную ангину;
— фолликулярную ангину;
— язвенно-пленчатую ангину.
Кроме того, ангина у ребенка 2 лет может быть первичной (общая интоксикация и поражение тканей глоточного кольца) и вторичной (на фоне других инфекционных болезней). Существует и специфическая форма заболевания, когда имеют место грибковые поражения.
По возбудителю ангину классифицируют на:
— бактериальную, гнойную;
— грибковую;
— дифтерийную;
— вирусную.
Каковы же основные признаки ангины у ребенка? Основным симптомом заболевания является боль при глотании, значительное повышение температуры тела (38-40 градусов по Цельсию), общая слабость, головная боль, возможно появление поноса или рвоты (при сильной интоксикации). При этом малыш становится очень капризным. Это те симптомы, которые видят родители. Признаки ангины у ребенка, которые обнаруживает врач – увеличенные рыхлые миндалины яркого красного цвета. На слизистой оболочке появляется заметный невооруженным глазом налет, легко снимаемый ватным тампоном. Среди других симптомов – увеличение лимфатических узлов на шее и под челюстью, их болезненность.
Даже если родители уверены, что у их ребенка ангина, все равно нужно посетить врача, который диагностирует вид заболевания и назначит лечение. К сожалению, без помощи врача практически невозможно определить степень заболевания и его разновидность. Для вирусной, грибковой и бактериальной ангины, скорее всего, будет назначено разное лечение. На это влияет общее состояние ребенка и анализы, в которых врачи разбираются лучше. Рекомендуем обойтись без самолечения!
Нужна ли госпитализация?
 В большинстве случаев ангина у ребенка 2 лет может лечиться дома, однако есть случаи, когда госпитализации не избежать. Что это за случаи?
В большинстве случаев ангина у ребенка 2 лет может лечиться дома, однако есть случаи, когда госпитализации не избежать. Что это за случаи?- Наличие сопутствующих серьезных заболеваний – сахарного диабета, почечной недостаточности и других.
- Осложнения ангины (например, абсцессы).
- Сильная интоксикация – нарушение дыхания, рвота, судороги, спутанность создания, температура, которую невозможно сбить.
Несмотря на то, что лечение в стационаре более эффективное, многие врачи советуют лечиться дома, чтобы избежать присоединения какой-то дополнительной инфекции.
Катаральная ангина. Симптомы у детей. Лечение
Когда ребенок болеет катаральной ангиной, температура поднимается не слишком сильно, но малыш становится вялым, жалуется на боль во время глотания и легкую тошноту. При катаральной ангине воспалительный процесс не очень интенсивный, поэтому применение антибиотиков здесь не всегда уместно. Часто лечение антибиотиками заменяется местным спреем для горла. Предыдущие поколения лечили такую ангину исключительно полосканием горла травами. Основное условие для детей с катаральной ангиной – соблюдение постельного режима, обильное питье, полоскание горла. Лечение до полного выздоровления длится примерно неделю.
 Фолликулярная и лакунарная ангина. Особенности
Фолликулярная и лакунарная ангина. Особенности
Первым делом понимается температура. При ангине у детей она может достигать 40 градусов. Фолликулярная и лакунарная формы протекают очень сложно, сопровождаются судорогами и лихорадкой. При фолликулярной форме миндалины покрываются гнойничками, при лакунарной – светло-желтым налетом на так называемых «лакунах» между долями миндалин. Лечатся обе формы одинаково: подбирается антибиотик. Эта задача полностью лежит на враче: какой антибиотик при ангине детям назначить оптимальнее всего. Для этого необходимо сдать мазок на бактериологический посев, чтобы определить чувствительность болезнетворных микроорганизмов к конкретному препарату. Как правило, такая ангина у ребенка 2 лет лечится в стационаре.
Чем бактериальная ангина отличается от вирусной?
Вирусные тонзиллиты (научное название ангины) отличаются отсутствием гнойного налета в горле, которое просто отекает и краснеет. Симптомы при вирусной ангине напоминают самое обычное вирусное заболевание: появляются кашель, насморк, поднимается температура, боль в горле и глотке. Ребенок, больной бактериальной ангиной, чувствует только местные проявления ангины и интоксикацию. При герпетической ангине на миндалинах появляются пузырьки, превращающиеся позже в язвочки.
Как проходит лечение?
Как говорит известный педиатр Евгений Комаровский: «Ангина у детей – болезнь, которая начинается внезапно и протекает достаточно остро». По его мнению, единственный выход – своевременный и четкий курс лечения.
Чтобы болезнь не затянулась, необходимо строго следовать рекомендациям лечащего педиатра. Больной ангиной ребенок чаще всего нуждается в питье, антибиотиках, жаропонижающих препаратах, антигистаминных (противоаллергических) средствах. Необходимо также полоскать горло, принимать витамины.

Важно запомнить, что горло при ангине допускается лечить только полосканием и местными препаратами. Ни в коем случае нельзя применять компрессы, ингаляции и разогревающие мази на шее!
Очень важный аспект лечения ангины – полоскание горла. Однако детям двух лет очень тяжело объяснить, как именно нужно осуществлять эту процедуру. Поэтому чаще применяют специальные спреи и аэрозоли. Выписываются антибактериальные средства, а также отвары из шалфея, календулы, ромашки. Эти травы зарекомендовали себя как очень эффективные при лечении горла, особенно при гнойной ангине.
Следует учесть, что маленький ребенок может задерживать дыхание при вспрыскивании спрея, что может спровоцировать лагингоспазм. Грудничкам, как правило, обрабатывают лекарством пустышку или же направляют струю в сторону щеки. Рассасывающиеся во рту таблетки также не очень подходят детям до 2 лет, так как они либо жуют их, либо выплевывают. В таком случае горло при ангине лучше лечить с помощью альтернативных средств.
Многие препараты могут вызывать аллергическую реакцию, поэтому прием их сопровождается приемом антигистаминных капель.
Сбиваем температуру
Температура при ангине у детей сбивается не всегда легко. Если у ребенка высокая температура, прием жаропонижающего средства уместен только тогда, когда отметка на градуснике уже превысила 38 градусов по Цельсию. Все дело в том, что активная выработка антител против болезнетворных микроорганизмов происходит именно во время лихорадки, так как организм сам пытается бороться с ними.

Если даже при температуре 39 ребенок чувствует себя нормально, педиатры рекомендуют повременить и не сбивать ее. Если высокая температура тела не устраняется с помощью лекарств, в ход могут пойти народные «бабушкины» методы, например, обтирание влажным полотенцем. Потоотделению и снижению температуры способствует обильное питье компотов из смородины, малины или вишни.
Общие рекомендации по приему антибиотиков
Большинство врачей отдает предпочтение пенициллинам, так как доказана их высокая эффективность при инфекциях. Такие препараты довольно легко переносятся детьми. Курс лечения любым антибиотиком, как правило, составляет 7 дней (но не более 10).

Часто врачи назначают антибиотики местно, в форме спрея. При бактериальной ангине назначаются противомикробные препараты (например, средство «Бисептол»).
Возможные осложнения
Если лечение ангины окажется неадекватным или запоздалым, и иммунитет ребенка не справится с болезнью, заболевание может стать причиной развития ревматизма, гломерулонефрита, ревмокардита и других недугов. Чтобы исключить такую возможность, следует выбирать только компетентных врачей, которые будут следить за течением болезни очень внимательно и грамотно. После выздоровления необходимо сдать все общие анализы, отказаться от прививок, наладить режим питания, больше дышать свежим воздухом. Если после болезни ребенок жалуется на отеки, одышку, боли в груди или в суставах, нужно срочно обращаться к врачу! Отметим, что тонзиллит может быть и в хронической форме. В таком случае нужно обратиться к отоларингологу, который расскажет о профилактике обострений заболевания более подробно, в зависимости от конкретного случая.


 зверобой;
зверобой; Фолликулярная и лакунарная ангина. Особенности
Фолликулярная и лакунарная ангина. Особенности






















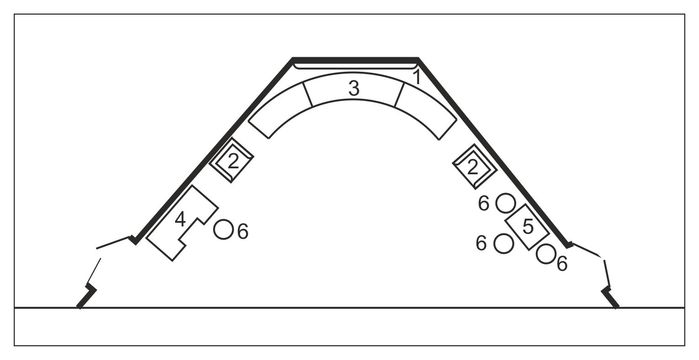
















































 На фото: Паша, 5мес.
На фото: Паша, 5мес.













 Плоскостопие в детском возрасте, обнаруженное на ранних стадиях, очень хорошо лечится: связки еще податливы, зоны роста костей еще не закрыты, мышцы растут. Если не заниматься самолечением, а обратиться к грамотному ортопеду, который назначит малышу комплекс реабилитационных мероприятий, есть очень высокий шанс, что к взрослому возрасту вы забудете об этой проблеме.
Плоскостопие в детском возрасте, обнаруженное на ранних стадиях, очень хорошо лечится: связки еще податливы, зоны роста костей еще не закрыты, мышцы растут. Если не заниматься самолечением, а обратиться к грамотному ортопеду, который назначит малышу комплекс реабилитационных мероприятий, есть очень высокий шанс, что к взрослому возрасту вы забудете об этой проблеме.





































 …
…




















































































 К игрушкам для самых маленьких предъявляется множество требований. Главное из них – безопасность. Если вы планируете сделать погремушки своими руками для новорожденного, убедитесь, что поделку невозможно разобрать. Детям до трех лет не рекомендуется давать игрушки, имеющие мелкие детали. Все дело в том, что малыши в этом возрасте достаточно любознательны и все тащат в рот. Вы же не хотите, чтобы ребенок подавился или проглотил элемент новой игрушки? Желательно мастерить любые поделки для самых маленьких из экологически чистых, легко моющихся материалов. Детские игрушки не должны иметь острых углов или краев, желательно, чтобы их вес был небольшим. Что касается цвета – пускай он будет ярким и насыщенным. И все же полезно помнить, что психологи не рекомендуют сочетать в одном предмете более 2-3 контрастных тонов.
К игрушкам для самых маленьких предъявляется множество требований. Главное из них – безопасность. Если вы планируете сделать погремушки своими руками для новорожденного, убедитесь, что поделку невозможно разобрать. Детям до трех лет не рекомендуется давать игрушки, имеющие мелкие детали. Все дело в том, что малыши в этом возрасте достаточно любознательны и все тащат в рот. Вы же не хотите, чтобы ребенок подавился или проглотил элемент новой игрушки? Желательно мастерить любые поделки для самых маленьких из экологически чистых, легко моющихся материалов. Детские игрушки не должны иметь острых углов или краев, желательно, чтобы их вес был небольшим. Что касается цвета – пускай он будет ярким и насыщенным. И все же полезно помнить, что психологи не рекомендуют сочетать в одном предмете более 2-3 контрастных тонов. Очень простые и красивые погремушки своими руками можно сделать из небольших пластиковых бутылок и баночек. Стеклянные сосуды не подойдут из-за своей хрупкости. Желательно, чтобы выбранная емкость была прозрачной. Насыпьте внутрь бутылочки разноцветные бусинки и блестки. Самая ответственная часть работы – закрепление крышки. Как можно более плотно закрутите ее. Помните, клей использовать не рекомендуется, если ребенок маленький. Можно попробовать сплавить пластиковую крышечку с фиксирующим кольцом при нагреве. Альтернативный вариант – обшить или обвязать крючком крышку. Сделайте чехольчик, идеально подходящий по размеру, и затяните его на горлышке бутылки. С такой защитой крышки погремушка является достаточно безопасной. Обратите внимание на прочность и толщину пластика бутылки или банки. Материал должен хорошо выдерживать сжатие и удары.
Очень простые и красивые погремушки своими руками можно сделать из небольших пластиковых бутылок и баночек. Стеклянные сосуды не подойдут из-за своей хрупкости. Желательно, чтобы выбранная емкость была прозрачной. Насыпьте внутрь бутылочки разноцветные бусинки и блестки. Самая ответственная часть работы – закрепление крышки. Как можно более плотно закрутите ее. Помните, клей использовать не рекомендуется, если ребенок маленький. Можно попробовать сплавить пластиковую крышечку с фиксирующим кольцом при нагреве. Альтернативный вариант – обшить или обвязать крючком крышку. Сделайте чехольчик, идеально подходящий по размеру, и затяните его на горлышке бутылки. С такой защитой крышки погремушка является достаточно безопасной. Обратите внимание на прочность и толщину пластика бутылки или банки. Материал должен хорошо выдерживать сжатие и удары. Интересная и полезная игрушка – погремушка-браслет. При желании ее совсем несложно сделать своими руками. Для начала сшейте браслет, для его изготовления из мягкой натуральной ткани выкроите полоску размером 20х6 см. Сложите ее пополам и прошейте длинный край. Выверните заготовку на лицевую сторону, вставьте внутрь резинку и сшейте ее концы. Браслетик должен легко надеваться на ручку малыша и не пережимать ее при этом. После того как вы сделали основу, самое время изготовить игрушки-погремушки своими руками. Вам понадобится небольшая пластиковая емкость, например баночка от пробника косметики. Насыпьте внутрь гремящий наполнитель и плотно закройте крышку. Обшейте погремушку тканью, дополнительно украсьте крупными текстильными элементами. Если вы использовали круглую или овальную емкость, ее совсем несложно превратить в цветок или симпатичное животное. Для самых маленьких используйте только текстильный декор и тщательно пришивайте элементы. Готовую погремушку пришейте к браслетику — и можно начинать игру!
Интересная и полезная игрушка – погремушка-браслет. При желании ее совсем несложно сделать своими руками. Для начала сшейте браслет, для его изготовления из мягкой натуральной ткани выкроите полоску размером 20х6 см. Сложите ее пополам и прошейте длинный край. Выверните заготовку на лицевую сторону, вставьте внутрь резинку и сшейте ее концы. Браслетик должен легко надеваться на ручку малыша и не пережимать ее при этом. После того как вы сделали основу, самое время изготовить игрушки-погремушки своими руками. Вам понадобится небольшая пластиковая емкость, например баночка от пробника косметики. Насыпьте внутрь гремящий наполнитель и плотно закройте крышку. Обшейте погремушку тканью, дополнительно украсьте крупными текстильными элементами. Если вы использовали круглую или овальную емкость, ее совсем несложно превратить в цветок или симпатичное животное. Для самых маленьких используйте только текстильный декор и тщательно пришивайте элементы. Готовую погремушку пришейте к браслетику — и можно начинать игру! Если вы не знаете, как сделать погремушку своими руками, предлагаем вам один из самых простых вариантов. Отличная гремящая основа получается из футляра от конфеты «Киндер-Сюрприз» и аналогов. Пластиковое яйцо крепко закрывается и вмещает в себя достаточное количество практически любого наполнителя. Что особенно приятно – заготовки доступны, ведь «киндеры» — любимое лакомство многих детей и их родителей. Совсем маленький ребенок самостоятельно не сможет открыть пластиковую капсулу. Но все же лучше дополнительно обвязать или обтянуть тканью гремящую заготовку. Чехольчик можно сшить или связать крючком, важно, чтобы он полностью закрывал пластиковое яйцо. Как сделать погремушки из «киндеров» своими руками? Для маленькой игрушки достаточно одной капсулы с наполнителем. Задекорируйте ее по своему вкусу. Из нескольких пластиковых яиц можно собрать большую и сложную фигурку. Попробуйте сделать подвесные игрушки для кроватки, используя капсулы от «киндера» в качестве основы.
Если вы не знаете, как сделать погремушку своими руками, предлагаем вам один из самых простых вариантов. Отличная гремящая основа получается из футляра от конфеты «Киндер-Сюрприз» и аналогов. Пластиковое яйцо крепко закрывается и вмещает в себя достаточное количество практически любого наполнителя. Что особенно приятно – заготовки доступны, ведь «киндеры» — любимое лакомство многих детей и их родителей. Совсем маленький ребенок самостоятельно не сможет открыть пластиковую капсулу. Но все же лучше дополнительно обвязать или обтянуть тканью гремящую заготовку. Чехольчик можно сшить или связать крючком, важно, чтобы он полностью закрывал пластиковое яйцо. Как сделать погремушки из «киндеров» своими руками? Для маленькой игрушки достаточно одной капсулы с наполнителем. Задекорируйте ее по своему вкусу. Из нескольких пластиковых яиц можно собрать большую и сложную фигурку. Попробуйте сделать подвесные игрушки для кроватки, используя капсулы от «киндера» в качестве основы. Многие мамы шьют для своих малышей тканевые игрушки. Играть с мягкими «друзьями» — одно удовольствие, кроме того, их очень приятно обнимать. Интересная идея для всех мастериц, увлекающихся этим видом творчества – сделать мягкие погремушки. В любую тканевую игрушку достаточно вшить гремящий элемент. Это может быть самодельная погремушка или готовые металлические бубенчики. Состоящие из нескольких деталей игрушки можно сделать еще более интересными. Наполните одну часть крупой, другую — бусинками, в третью вшейте «гремелку», а в четвертую – кусочек хрустящего полиэтилена. Такие игрушки-погремушки своими руками может сделать любая мама. Поверьте, малыш обязательно оценит по достоинству ваше творчество и старания. Разнообразие фактур позволит малышу развивать тактильные ощущения не хуже, чем магазинные игрушки.
Многие мамы шьют для своих малышей тканевые игрушки. Играть с мягкими «друзьями» — одно удовольствие, кроме того, их очень приятно обнимать. Интересная идея для всех мастериц, увлекающихся этим видом творчества – сделать мягкие погремушки. В любую тканевую игрушку достаточно вшить гремящий элемент. Это может быть самодельная погремушка или готовые металлические бубенчики. Состоящие из нескольких деталей игрушки можно сделать еще более интересными. Наполните одну часть крупой, другую — бусинками, в третью вшейте «гремелку», а в четвертую – кусочек хрустящего полиэтилена. Такие игрушки-погремушки своими руками может сделать любая мама. Поверьте, малыш обязательно оценит по достоинству ваше творчество и старания. Разнообразие фактур позволит малышу развивать тактильные ощущения не хуже, чем магазинные игрушки. Оригинальные игрушки можно сделать, если после ремонта у вас остались фрагменты пластиковых труб небольшого диаметра. Главное, чтобы выбранный стройматериал хорошо гнулся. Отрежьте кусок трубы подходящей длины и согните его в кольцо. Внутрь насыпьте наполнитель, который будет греметь. Склейте заготовку до формы замкнутого круга или овала. Теперь самое время украсить поделку. Для малышей рекомендуется обтянуть заготовку тканью или обмотать нитками в несколько слоев. В качестве развивающего занятия такие детские погремушки своими руками можно сделать вместе с дошкольниками. Предложите детям самостоятельно украсить заготовки, например обклеить цветной бумагой. Положительные эмоции гарантированы всем участникам процесса.
Оригинальные игрушки можно сделать, если после ремонта у вас остались фрагменты пластиковых труб небольшого диаметра. Главное, чтобы выбранный стройматериал хорошо гнулся. Отрежьте кусок трубы подходящей длины и согните его в кольцо. Внутрь насыпьте наполнитель, который будет греметь. Склейте заготовку до формы замкнутого круга или овала. Теперь самое время украсить поделку. Для малышей рекомендуется обтянуть заготовку тканью или обмотать нитками в несколько слоев. В качестве развивающего занятия такие детские погремушки своими руками можно сделать вместе с дошкольниками. Предложите детям самостоятельно украсить заготовки, например обклеить цветной бумагой. Положительные эмоции гарантированы всем участникам процесса. Многие родители считают, что погремушки – это игрушки, предназначенные для детей в возрасте до трех лет. В данном убеждении есть доля правды, по мере роста ребенка детская заполняется все более интересными и сложными предметами. Но стоит помнить и о том, что для дошкольников большое значение имеет новизна игрушки. Кроме того, всем детям очень нравится делать поделки и играть с результатами собственного труда. Так почему бы не попробовать сделать погремушки? Простейшие музыкальные инструменты можно сделать из пластиковых футляров от «киндеров» и палочек или цветных карандашей. Насыпьте в яйцо наполнитель, а затем сделайте при помощи шила отверстие сбоку. Вставьте в получившуюся дырочку палочку или цветной карандаш. Теперь можно приступить к украшению поделки. Наиболее простые в применении материалы – цветная бумага на клейкой основе или декоративный скотч. Обклейте гремящую часть и ручку яркими полосками или обмотайте целиком. У вас получился музыкальный инструмент, аналогичный мексиканским маракасам. Многие педагоги утверждают, что такие игрушки прекрасно развивают слух и чувство ритма. Детям постарше можно предложить сделать вместе погремушки для новорожденных своими руками в одной из техник, описанных выше.
Многие родители считают, что погремушки – это игрушки, предназначенные для детей в возрасте до трех лет. В данном убеждении есть доля правды, по мере роста ребенка детская заполняется все более интересными и сложными предметами. Но стоит помнить и о том, что для дошкольников большое значение имеет новизна игрушки. Кроме того, всем детям очень нравится делать поделки и играть с результатами собственного труда. Так почему бы не попробовать сделать погремушки? Простейшие музыкальные инструменты можно сделать из пластиковых футляров от «киндеров» и палочек или цветных карандашей. Насыпьте в яйцо наполнитель, а затем сделайте при помощи шила отверстие сбоку. Вставьте в получившуюся дырочку палочку или цветной карандаш. Теперь можно приступить к украшению поделки. Наиболее простые в применении материалы – цветная бумага на клейкой основе или декоративный скотч. Обклейте гремящую часть и ручку яркими полосками или обмотайте целиком. У вас получился музыкальный инструмент, аналогичный мексиканским маракасам. Многие педагоги утверждают, что такие игрушки прекрасно развивают слух и чувство ритма. Детям постарше можно предложить сделать вместе погремушки для новорожденных своими руками в одной из техник, описанных выше.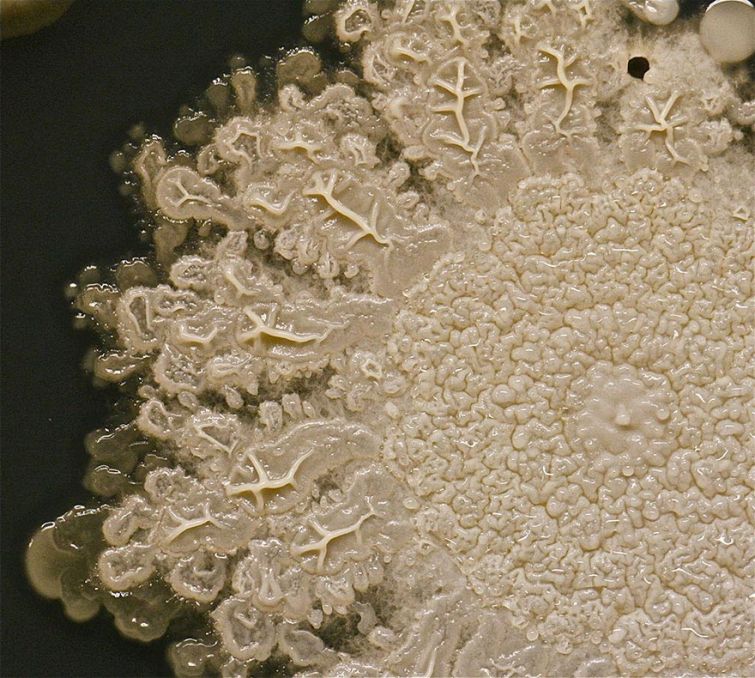
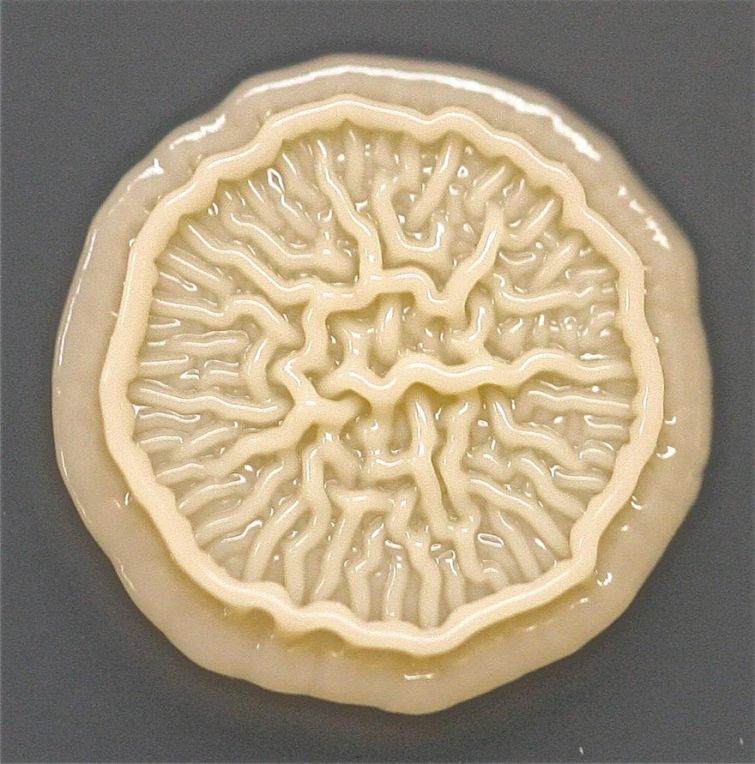

 Модель последовательного бинарного деления E. coli
Модель последовательного бинарного деления E. coli
















 Кишечная палочка под микроскопом
Кишечная палочка под микроскопом Клебсиелла пневмонии
Клебсиелла пневмонии Насморк может проявляться самостоятельным заболеванием или сопровождать течение других болезней. Одной из наиболее частых причин ринита является простуда. Она может развиваться после длительного пребывания на морозе, промокания под дождем или влияния холодного ветра.
Насморк может проявляться самостоятельным заболеванием или сопровождать течение других болезней. Одной из наиболее частых причин ринита является простуда. Она может развиваться после длительного пребывания на морозе, промокания под дождем или влияния холодного ветра. длительное использование интраназальных аэрозолей с сосудосуживающим эффектом, когда сосуды носовых полостей находятся в спазмированном состоянии. В результате этого утрачивается физиологический контроль над тонусом кровеносных сосудов, они становятся дилатированными. Расширение сосудов приводит к усилению отечности слизистой и выраженной ринорее;
длительное использование интраназальных аэрозолей с сосудосуживающим эффектом, когда сосуды носовых полостей находятся в спазмированном состоянии. В результате этого утрачивается физиологический контроль над тонусом кровеносных сосудов, они становятся дилатированными. Расширение сосудов приводит к усилению отечности слизистой и выраженной ринорее;


 Внимательно следя за своим здоровьем, можно избежать простуды
Внимательно следя за своим здоровьем, можно избежать простуды
 Нажмите и увеличите картинку
Нажмите и увеличите картинку


















 Эту статью проверила и отредактировала врач-педиатр Шушлебина Ольга Александровна.
Эту статью проверила и отредактировала врач-педиатр Шушлебина Ольга Александровна.

 Загрузка…
Загрузка…