☑️ СКОРОГОВОРКИ ДЛЯ ДЕТЕЙ
скороговорки детские скороговорки для детей
Скороговорки (разные)
Часть 1
- Белые бараны били в барабаны, без разбора били — лбы себе разбили.
- Белый снег. Белый мел.
Белый сахар тоже бел.
А вот белка не бела.
Белой даже не была. - Бобры храбры идут в боры,
бобры для бобрят добры. - Забавной обезьяне бросили бананы,
бросили бананы забавной обезьяне. - Баран – буян залез в бурьян.
- На горе Арарат рвала Варвара виноград.
- Хлеб ржаной, батоны, булки не добудешь на прогулке.
- Бублик, баранку, батон и буханку пекарь из теста испек спозаранку.
- У Бори винт. У Вити бинт.
- Купила бабуся бусы Марусе.
- Был баран белокрыл, всех баранов перебелокрылил.
- Купили Валерику и Вареньке варежки и валенки.
- Проворонила ворона вороненка.
- Съел Валерик вареник, а Валюшка – ватрушку.
- Как на горке, на пригорке стоят тридцать три Егорки.
- Собрала Маргарита маргаритки на горе, потеряла Маргарита маргаритки во вдворе.
- Дима дарит Дине дыни, дыни Дима дарит Дине.
- На дворе трава, на траве дрова: раз дрова, два дрова, три дрова.
- Дарья дарит Дине дыни.
- Дятел лечит древний дуб, добрый дятел дубу люб.
- Даже шею, даже уши ты испачкал в черной туши. Становись скорей под душ, смой с ушей под душем тушь. Смой и с шеи тушь под душем, после душа вытрись суше. Шею суше, суше уши, и не пачкай больше уши.
- У ёлки иголки колки.
Иголки колки у ёлки. - Встретил в чаще ёж ежа,
– Как погода, ёж?
– Свежа.
И пошли домой, дрожа,
сгорбясь, съёжась, два ежа. - Ёжик жёлтой сыроежке
Рад, как белочка орешкам. - Жалко Ёлку: – думал ёжик,
«Не побегать ей без ножек».
Удивлялась ёлка: «Ёж,
Без корней ты как живёшь? - У водоёма растёт ёлка,
У ёлки колкая иголка.
Под ёлкой в норке живёт ёж
– Его руками не возьмёшь. - Испугались медвежонка ёж с ежихой и с ежонком, стриж с стрижихой и стрижонком.
- В живом уголке жили ежи да ужи.
- С мышами во ржи подружились ежи.
Ушли в камыши – и во ржи не души. - На крыше у Шуры жил журавль Жура.
Жил журавль Жура на крыше у Шуры.
Часть 2
- Жаба в лужице сидела, жадно на жука глядела. Жук жужжал, жужжал, жужжал и на ужин к ней попал.
- Слишком много ножек у сороконожек.
- Хорош пирожок – внутри творожок.
- Ёжик в бане вымыл ушки, шею, кожицу на бpюшке.
А на встpечу ему волк, на ежа зубами – щелк.
Еж иголки показал, волк со стpаху убежал. - Зоиного зайку зовут Зазнайка.
- Буйный Бяка бузит, Бяка Буке грозит, Бяка Буке дерзит, Бяка Буку тузит.
- Зимним утром от мороза на заре звенят березы.
- Девчонка везла на возу
Козленка, козла и козу.
Девчонка в лесу проспала
Козленка, козу и козла. - У Зины болит зуб, она не может есть суп.
- Соня Зине принесла бузину в корзине.
- У Зины много забот, заболел у зайки живот.
- У зайки Бубы заболели зубы.
- Соня – незнайка, а Зина – зазнайка.
- Испекла Иришка куклам по коврижке, нравятся коврижки Гришке и Маришке.
- Играл Егорка с Игорьком, скатился с горки кувырком.
- Ваша Парашка, а на ней наша рубашка.
- У ежа и ёлки иголки тонки.
- Огорченная сорока возвращается с урока. Весь урок болтала с сойкой, и домой вернулась с двойкой.
- Карл у Клары украл кораллы, а Клара у Карла украла кларнет.
- Кошка крошка на окошке кашку кушала по крошке.
- Кукушка кукушонку купила капюшон. Надел кукушонок капюшон, как в капюшоне он смешон!
- Вез корабль карамель, наскочил корабль на мель, матросы две недели карамель на мели ели.
- Ест кискa суп из миски. Сытa кискa, пустa мискa.
- Купили кapaкaтице кpужевное плaтьице.
Ходит кapaкaтицa, хвaстaется плaтьицем. - Курочка с хвоста пестра, уточка с носка плоска.
- Лена искала булавку, а булавка упала под лавку.
- Михейка на скамейке плетет лапти Анрейке. Не годятся лапти Андрейке на ножки, а годятся лапти на лапки кошке.
- Мама Милу мыла с мылом.
Мила мыло не любила. - Кот молоко лакал, а Витя булку в молоко макал.
- Вы малину мыли ли?
Мыли, но не мылили.
Часть 3
- – Вымыли ли вы куклу Милу?
– Мы Милу намылили и вымыли. - Мыла Мила мишку мылом,
Мила мыло уронила.
Уронила Мила мыло,
Мишку мылом не домыла. - Милая Мила мылась мылом.
Намылись и смыла –
Так мылась Мила. - У Мaши в кapмaшке мaки и pомaшки.
- Собиpaлa Мapгapитa мapгapитки нa гоpе, paстеpялa Мapгapита мapгapитки нa тpaве.
- Мы услыхaли от совы, что нету слов нa букву “Ы”.
- Не жалела мама мыла
Мама Милу мылом мыла
Мила мыла не любила
Мыло Мила уронила. - Ехал Гpека чеpез pеку, видит Гpека в pеке – pак. Сунул Гpека pуку в pеку, pак за pуку Гpеку – цап!
- За гиппопотамом по пятам топает гиппопотам.
- Про пестрых птиц поет петух,про перья пышные, про пух.
- Повтори без запинки: на осинке росинки, засверкали утром перламутром.
- Поля пошла полоть петрушку в поле.
- Говорит попугай попугаю:
– Я тебя, попугай, попугаю!
Попугаю в ответ попугай:
– Попугай, попугай, попугай! - Только Таня утром встанет.
Танцевать Танюшу тянет.
Что тут долго объяснять?
Таня любит танцевать. - У тридцати трех полосатых поросят, тридцать три хвостика висят.
- У маленького Сани сани едут сами.
Сани едут сами у маленького Сани. - У Сони и Сани в сетях сом с усами.
Сом с усами в сетях у Сони и Сани. - Вез на горку Саня за собою сани, ехал с горки Саня, а на Сане – сани.
- Везет Сеня Саню с Соней на санках.
Санки скок, Сеню с ног, Саню в бок,
Соню в лоб, с санок все в сугроб. - Везет Сеня Сaню с Соней нa сaнкaх. Сaнки скок! Сеню – с ног, Сaню – в бок, Соню – в лоб. Все в сугpоб – хлоп!
- Сорок сорок
Для своих сорочат
Сорок сорочек
Не ссорясь, строчат.
Сорок сорочек
Просторочены в срок –
Сразу поссорились,
Сразу поссорились,
Сразу поссорились
Сорок сорок! - Селa мышкa в уголок, съелa бубликa кусок.
- Задали в школе детям урок: прыгают в поле сорок сорок. Десять взлетели, сели не ели. Сколько осталось в поле сорок?
- Сорок сорок воровали горох,
Сорок ворон отогнали сорок.
Сорок орлов напугали ворон,
Сорок коров разогнали орлов. - Саша шустро сушит сушки,
Саша высушил штук шесть.
И смешно спешат старушки
Сушек Сашиных поесть. - Саша любит сушки, а Соня ватрушки.
- Становись скорей под душ,
Смой с ушей под душем тушь,
Смой и с шеи тушь под душем,
После душа вытрись суше. - Есть сушки Проше, Васюше и Антоше.
И еще две сушки Нюше и Петруше. - Сшила Саша Сашке шапку,
Сашка шапкой шишку сшиб. - Было весело на горке Сане, Соне и Егорке,
А Маруся не каталась – в снег упасть она боялась.
Часть 4
- Купила бабуся бусы Марусе.
На рынке споткнулась бабуся об гуся…
Все бусы склевали по бусинке гуси. - Слышен смех честного люда, трусит с горки съехать Люда.
- Сидел воробей на сосне, заснул и свалился во сне. Если бы он не свалился во сне, до сих пор бы сидел на сосне.
- У Сашки в кармашке шишки и шашки.
- Котик ниток клубок укатил в уголок.
Укатил в уголок котик ниток клубок. - Утки в дудки – тараканы в барабаны.
- Хохлатые хохотушки хохотом хохотали: “ха-ха-ха-ха-ха!”
- Цыпленок и курица пьют водицу на улице.
- Две разноцветные курицы бегают по улице.
- Скворцы и синицы – веселые птицы.
- Цыплята просят проса,
Цыплятам на подносе
Выносит просо Фрося,
Все косы Фроси в просе. - Жили были три цыпленка: Як, Як Цыдрак, Як Цыдрак Цыдрони.
Жили были три цып-цыпки: Цыпа, Цыпа Дрыпа, Цыпа Дрыпа Лямпомпони.
Вот жинился Як на Цыпе,Як Цыдрак на Цыпе Дрыпе, Як Цыдрак Цыдрони на Цыпе Дрыпе Лямпомпони.
Родилось у них по сыну: У Яка с Цыпой: Шах. У Як Цыдрак с Цыпой Дрыпой: Шах Шарах. У Як Цыдрак Цыдрони с Цыпой Дрыпой Лампомпони: Шах Шарах Шарони. - В горячей печи пекарь пек калачи.
- Четыре чёрненьких чумазеньких чертёнка
Чертили чёрными чернилами чертёж. - Галдят грачата на галчат,
Галдят галчата на грачат. - Черепаха не скучая, час сидит за чашкой чая.
- Очень часто бьются у Танечки блюдца.
- Были галчата в гостях у волчат.
Были волчата в гостях у галчат.
Ныне волчата галдят, как галчата.
И, как волчата, галчата молчат. - У черепашьего черепашонка
На черепашьих лапчонках
Черепашьи башмачки. - Чеpной ночью чеpный кот пpыгнул в чеpный дымоход.
- Поезд мчится скрежеща: ж, ч, ш, щ, ж, ч, ш, щ
- Шапка да шубка – вот наш Мишутка.
- Маша под душем моет шею и уши.
- Маша шила для мартышки
Шубу, шапку и штанишки. - На окошке крошку-мошку ловко ловит лапой кошка.
- Кукушка купила ушат,
Решила купать кукушат. - У Ивашки – рубашка, у рубашки – кармашки,
Кармашки – у рубашки, рубашка – у Ивашки. - Во дворе четыре Сашки на траве играли в шашки.
- Шесть мышат в камышах шуршат.
- Шла Саша по шоссе и сосала сушку.
Часть 5
- Шла Саша по шоссе,
Несла сушку на шесте. - У Маши мошка в каше,
Что делать нашей Маше?
Сложила кашу в плошку,
И накормила кошку. - Дали Клаше каши с простоквашей, ела Клаша кашу с простоквашей.
- Нашей Маше дали манную кашу.
Маше каша надоела,
Маша кашу не доела,
Маша, кашу доедай,
Маме не надоедай! - На опушке в избушке
живут старушки-болтушки.
У каждой старушки лукошко,
в каждом лукошке кошка,
кошки в лукошках шьют старушкам сапожки. - Мышонку шепчет мышь:
“Ты все шуршишь, не спишь”.
Мышонок шепчет мыши:
“Шуршать я буду тише”. - Слушали старушки, как куковала кукушка на опушке.
- Слышен шорох в камышах,
От него шумит в ушах,
Сто бесстаршных лягушат
Цаплю шепотом страшат. - Простоквашу дали Клаше.
Недовольна Клаша:
“Нехочу я простоквашу, дайте просто кашу”. - Тимошкина шавка тявкнула на Пашку,
Бьет Пашка шапкой Тимошкину шавку. - У крошки матрешки пропали сережки,
Сережки Сережка нашел на дорожке. - Щебетал щегол и щелкал,
Раздувал, как шарик, щеки.
Из пруда глядела щука,
Удивлялась, что за штука. - Щенок за обе щеки уплетает щи из щавеля.
- Мама, нас ты не ищи, щиплем щавель мы на щи.
- В роще щебечут стрижи,
Чечетки, щеглы и чижи. - Два щенка щека к щеке щиплют щетку в уголке.
- Этой щеткой чищу зубы,
Этой щеткой башмаки,
Этой щеткой чищу брюки,
Все три щетки мне нужны. - Мой руки чище и чаще.
- Жалобно щенок пищит, тащит он тяжелый щит.
- Юла возле Юльки крутится, поет, юла Юльке спать не дает.
- Юлька-Юленька-юла,
Юлька юркая была,
Усидеть на месте Юлька
Ни минуты не могла. - Юла Юльке спать не дает.
- У ёлки иголки колки.
Иголки колки у ёлки. - Встретил в чаще ёж ежа,
– Как погода, ёж?
– Свежа.
И пошли домой, дрожа,
сгорбясь, съёжась, два ежа. - Валя на проталинке промочила валенки.
Валенки у Валеньки сохнут на завалинке. - Воробья врачи спасли,
в вертолет его внесли.
Вертолет вертел винтами,
волновал траву с цветами. - Испугался грома Рома, заревел он громче грома. От такого рёва гром притаился за бугром.
- Аист крылья расправляет, Аист книгу раскрывает. В книге – буквы и слова. Аист видит букву А. И, надев, очки на нос, Он читает: – АБ-РИ-КОС.
- Буква А, буква А – Алфавита голова. Знает Вова, знает Света, А похожа на ракету.
- Буква А, где тетя Аня? Дочку Аню парит в бане. Баня Аню прогревает, Аня баню обожает.
Часть 6
- Астроном, адвокат и один альпинист, Архитектор, аптекарь и даже артист Сели однажды на карусели. Не удержались и вниз полетели: Аптекарь, артист, акробат, астроном. Кто из них вам еще не был знаком?
- Груша гусениц не любит: грушу гусеницы любят.
- Груша – девочка мала грушу-дерево трясла. С груши груши градом, Груша грушам рада.
- Краб крабу сделал грабли, подарил грабли крабу. Грабь граблями гравий краб.
- Гули-голуби гуляли, голубику собирали.
- У бобра шапка добра, а у бобрят богаче наряд.
- Отлежал бочок бычок.
- Вылили мыло в ванну и вымыли мылом Ваню.
- Варвара варила, варила, да не выварила.
- Подарили Валеньке маленькие валенки.
- Лёня лез по лесенке,
Срывал Лёня персики.
С песенками, с персиками
скатился Лёня с лесенки. - Мыла Мила мишку мылом,
Мила мыло уронила.
Уронила Мила мыло,
Мишку мылом не домыла. - У филина Фили два филинёнка – Филька и Филимонка.
- Эй, поскорей-ка меня догоняй!
Ай, но за хвостик меня не поймай!
Ой, лучше спрячусь за шкаф у стены.
Игры с котами для мышек вредны. - Крысы быстро рыли ход,
Чтоб не знал об этом кот,
Чтобы мыши из буфета
Сыр таскали и конфеты. - В печи калачи, как огонь, горячи для кого печены? Для Галочки калачи, для Галочки горячи.
- Пыхтит, как пышка, пухлый Мишка.
- Не найду я ушки у нашей лягушки.
Скороговорки на букву “А”
- На горе Арарат растет крупный виноград.
- У Аграфены и Арины растут георгины.
- Ампула лампы апломбом наполненная на пол упала и лопнула полая.
- Ал лал, бел алмаз, зелен изумруд. (Лал — рубин)
- Ай, вы львы, не вы ли выли у Невы?
- Астра спросит остро и трезво: разве зря я взрываюсь лезвиями?
- Алый отблеск Гималаев на поля Непала пал.
- На горе Арарат рвала Варвара виноград.
- Брит Клим брат, брит Глеб брат, а брат Игнат бородат.
Идут три брата: брат Клим брит, брат Глеб брит, а брат Игнат бородат. - Летела гагара над амбаром, а в амбаре сидела другая гагара.
- Астронавты на орбите.
Акробаты на Арбате. - Аист крылья расправляет, Аист книгу раскрывает. В книге – буквы и слова. Аист видит букву А. И, надев, очки на нос, Он читает: – АБ-РИ-КОС.
- Буква А, буква А – Алфавита голова. Знает Вова, знает Света, А похожа на ракету.
- Буква А, где тетя Аня? Дочку Аню парит в бане. Баня Аню прогревает, Аня баню обожает.
- Алла астры собирала, из астр букеты составляла.
- Астроном, адвокат и один альпинист, Архитектор, аптекарь и даже артист Сели однажды на карусели. Не удержались и вниз полетели: Аптекарь, артист, акробат, астроном. Кто из них вам еще не был знаком?
- Алеша Ульяне сигнал подает, Ульяна услышит – Алешу найдет.
- Варвара варила, варила, да не выварила.
Скороговорки на букву “Б”
- Белые бараны били в барабаны, без разбора били — лбы себе разбили.
- Бабкин боб расцвел в дождь,
будет бабке боб в борщ. - Белый снег. Белый мел.
Белый сахар тоже бел.
А вот белка не бела.
Белой даже не была. - Бобры храбры идут в боры,
бобры для бобрят добры. - Забавной обезьяне бросили бананы,
бросили бананы забавной обезьяне. - Баран – буян залез в бурьян.
- Хлеб ржаной, батоны, булки не добудешь на прогулке.
- Бублик, баранку, батон и буханку пекарь из теста испек спозаранку.
- Столы белодубовые гладкотёсовыструганные.
- У Бори винт. У Вити бинт.
- Возьми у болобородого мужика полкринки кислого молока.
- Купила бабуся бусы Марусе.
- Был баран белокрыл, всех баранов перебелокрылил.
- Борона боронила неборонованное поле.
Боронила борона по боронованному полю.
Бороною боронили поле неборонованное. - Бомбардир бомбардировал Бранденбург.
- Огурцы – молодцы зеленобелогубы.
- Идут бобры в сыры боры.
Бобры добры, бобры бодры. - Бредут бобры в сыры боры. Бобры храбры, а для бобрят добры.
- Иван болван молоко болтал, да не выболтал
- Маланья-болтунья молоко болтала, выбалтывала, не выболтала.
- Бегают две курицы нагишом по улице.
- Берестовое лукошко полно морошки.
- Брит Клим брат, брит Глеб брат, а брат Игнат бородат.
ИЛИ
Идут три брата: брат Клим брит, брат Глеб брит, а брат Игнат бородат. - В Кабардино-Балкарии валокордин из Болгарии.
- Вакул бабу обул, да и Вакула баба обула.
- По ремешку, по бревешку боком проведу кобылку.
- Борщь пересолила, с солью переборщила.
- У бабы бобы, у деда дубы.
- Буйный Бяка бузит, Бяка Буке грозит, Бяка Буке дерзит, Бяка Буку тузит.
- Дубовый столб стоит столбом, в него баран уперся лбом. Хотя не жаль барану лба, но лбом не сбить ему столба.
- Бык бодается с быком. Убегают все кругом. Береги, бегун, бока от бодливого быка.
- Вакул бабу обул, да и Вакула баба обула.
- Бык буянил перед дубом, тряс под дубом бурым чубом. Дуб схватил его за чуб. -Не буянь! – воскликнул дуб.
- У боярина бобра нет богатства, нет добра – два бобренка у бобра лучше всякого добра.
- Барабан, труба и бубен. Бык, баран и белый пудель – что играют, не пойму: -Гав! -Бе! -Му!
- Аты-баты шли солдаты,
Аты-баты на базар.
Аты-баты что купили,
Аты-баты – самовар. - У бобра шапка добра, а у бобрят богаче наряд.
- Добыл бобов бобыль, бобов бобыль добыл.
- Бобр добр до бобра.
- С одного дуба не дерут два луба.
- Либо дождь, либо снег, либо будет, либо нет.
- Старой бабе и на печи ухабы.
- Садила баба бобы, а уродились грибы.
- Бабка Богатка бегала бегом. Белого барана била батогом.
- Бегал баран по крутым берегам, бодался, толкался, по травке валялся.
- По бревну бобры бредут.
- Отлежал бочок бычок.
- Белый баран блеял у брода.
- Бараны у брода бродить не хотят.
- Дубовый столб стоит столбом, в него баран упёрся лбом.
- Борона боронит, камень о камень стучит.
- Барабан подарили барану, очень рад барабану баран, и баран в барабан барабанит, барабанит баран в барабан.
- Ходит Люба возле дуба, нам глядеть на Любу любо. Прислонилась Люба к дубу, любо нам глядеть на Любу.
- Рябина рубиновая, рубино-рябиновая.
- Сорока балаболка, кобылка белабока.
- Бдит блин кот — кот бдит блин.
- Кубра на кубру щи варила, пришедши букара, да выхлебала.
- Болтунья болтала, пока не переболтала.
- Налогооблагаемая благодать.
- Буйный Бука бузит,
Бяка Буке грозит,
Бука Бяке дерзит,
Бяка Буку тузит. - Пара барабанов, пара барабанов, пара
барабанов
Била бурю.
Пара барабанов, пара барабанов, пара
барабанов
Била бой! - Дубовый столб стоит столбом,
В него баран уперся лбом.
Хотя не жаль барану лба,
Но лбом не сбить ему столба. - Бык бодается с быком.
Убегают все кругом.
Береги, бегун, бока
От бодливого быка. - Белый снег. Белый мел.
Белый сахар тоже бел.
А вот белка не бела.
Белой даже не была. - Барабан,
Труба
И бубен.
Бык,
Баран
И белый пудель-
Что играют,
Не пойму:
-Гав!
-Бе!
-Му! - Бык буянил перед дубом,
Тряс под дубом бурым чубом.
Дуб схватил его за чуб.
-Не буянь! – воскликнул дуб. - У боярина бобра нет богатства, нет добра
– два бобренка у бобра лучше всякого добра. - Вакул бабу обул,
Да и Вакула баба обула. - Иван болван молоко болтал, да не выболтал.
- Хлеб ржаной, батоны, булки
Не добудешь на прогулке. - Добр бобр до бобрят.
- Баран — буян залез в бурьян.
- Бобры храбры идут в боры,
Бобры для бобрят добры. - Огурцы — молодцы зеленобелогубы.
- Столы белодубовые гладкотёсовыструганные.
- Был баран белокрыл,
Всехбаранов перебелокрылил. - Бублик, баранку, батон и буханку
Пекарь из теста испек спозаранку. - Бомбардир бомбардировал Бранденбург.
- Забавной обезьяне бросили бананы,
Бросили бананы забавной обезьяне. - Идут три брата: брат Клим брит, брат Глеб брит, а брат Игнат бородат.
- Будет бабке боб в борщ.
Бабкин боб расцвел в дождь. - Купила бабуся бусы Марусе.
- Маланья-болтунья молоко болтала, выбалтывала, не выболтала.
- Борона боронила неборонованное поле.
- Бомбардир бонбоньерками бомбардировал барышень.
- Бобр, будь добр, добудь кобр
- Возьми у белобородого мужика
Полкринки кислого молока.
Скороговорки на букву “В”
- Ай, вы львы, не вы ли выли у Невы?
- Иван болван молоко болтал, да не выболтал.
- Купили Валерику и Вареньке варежки и валенки.
- Веселей, Савелий, сено пошевеливай.
- Проворонила ворона вороненка.
- Съел Валерик вареник, а Валюшка – ватрушку.
- Выдра в ведро от выдры нырнула.
Выдра в ведре с водой утонула. - Соломы воз возница вез.
- Валин валенок провалился в прогалинок.
- Фаня в гостях у Вани.
У Вани в гостях Фаня. - Водовоз вёз воду из водопровода.
- Вахмистр с вахмистршей, ротмистр с ротмистршей.
- Верзила Вавила весело ворочал вилами.
- Волховал волхв в хлеву с волхвами.
- Отворяй, Варвара, ворота, коли не враг за воротами, а врагу да недругу от Варвариных ворот – поворот.
- Валя на проталинке промочила валенки.
Валенки у Валеньки сохнут на завалинке. - Воробья врачи спасли,
в вертолет его внесли.
Вертолет вертел винтами,
волновал траву с цветами. - Весьма воздействует на нас словес изысканная вязь.
- Вместо рубахи не носите брюк вы,
Вместо арбуза не просите брюквы,
Цифру всегда отличите от буквы,
И различите ли ясень и бук вы? - Водовоз вёз воду из-под водопровода.
- Дорого вовремя время.
- Я нарвал овце овса. Ешь скорей овёс овца.
- Свиристель свиристит свирелью.
- Ворон рвал ревень во рву.
- В субботу на работу, в воскресенье на веселье.
- Вылили мыло в ванну и вымыли мылом Ваню.
- Ворона воровала цыплят, а Варвара караулила.
- Проворонила ворона воронёнка.
- Около кола вьюн и хмель вьются на плетень. Вьются, плетутся, заплетаются, расперезавиваются.
- Стерегла цыплят Варвара, а ворона воровала, всех цыплят поворовала – проворонила Варвара.
- Я во двор вела вола, вол за холм увёл меня.
- Варвара варила, варила, да не выварила.
- Дело было в Вавилоне. Расчувствовавшаяся вавилонка Варвара расчувствовала нерасчувствовавщегося вавилонца Вавилу Вавилонского — вавилонянина.
- Волк-то на воле, да и воет доволе.
- Подарили Валеньке маленькие валенки.
- Верзила Вавила весело ворочал с сеном вилы.
- Волк вальсировал с волчицей:
«Нам волочиться не годится». - Два воеводы на одной подводе.
- Торговать — не горевать.
- Влас, не лазь в лаз!
- Еду я по выбоине, из выбоины не выеду я.
- Как-то из-под выподверта зайчик приподвыподвернулся.
Скороговорки на букву Ж
- Жук жужжит над абажуром,
Жужжит жужелица,
Жужжит, кружится. - Встретил в чаще еж ежа,
— Как погода, еж?
— Свежа.
И пошли домой, дрожа,
Сгорьбясь, съежась, два ежа. - Ёж, ёж, где живешь?
Ёж, ёж, что несешь? - Лежит ежик у елки, у ежа иголки,
А внизу, похожие на маленьких ежат,
Шишки прошлогодние на траве лежат. - Испугались медвежонка
Ёж с ежихой и с ежонком,
Стриж с стрижихой и стрижонком. - В живом уголке жили ежи да ужи.
- С мышами во ржи подружились ежи.
Ушли в камыши — и во ржи не души. - У ежа — ежата, у ужа — ужата.
- Слишком много ножек у сороконожек.
- Задрожали зайки, Увидев волка на лужайке.
- У ежа — ежата, у ужа — ужата.
Ужата — у ужа, ежата — у ежа. - Жужжит жужелица, жужжит и кружится.
- Лежит ежик у елки, у ежа иголки.
- Жужелица жужжа ужалила ужа.
Ужалила ужа жужелица жужжа. - Жаба в лужице сидела,
Жадно на жука глядела.
Жук жужжал, жужжал, жужжал
И на ужин к ней попал. - Хорош пирожок — внутри творожок.
- Ужа ужалила ужица,
Ужу с ужицей не ужиться. - На крыше у Шуры жил журавль Жура.
Жил журавль Жура на крыше у Шуры.
Скороговорки на букву Е
Еле-еле Елизар,
Едет-едет на базар.
А с базара, а с базара,
Не догонишь Елизара.
Сколько не ело сито,
Ни разу не было сыто.
Неделю Емеле прясть короб кудели,
А Емелиной дочке — прясть одну ночку.
У ежа ежата, у ужа ужата.
Еле-еле Лена ела,
Есть из лени не хотела.
Мы ели, ели, ели,
Ершей у ели…
Их еле-еле у ели доели.
Скороговорки на букву “Р”
- На дворе трава, на траве дрова
Не руби дрова на траве двора. - Карл у Клары украл кораллы,
Клара у Карла украла кларнет. - Корабли лавировали, лавировали, да не вылавировали.
- Расскажите про покупки,
Про какие про покупки?
Про покупки, про покупки,
Про покупочки мои. - Выдра в ведро от выдры нырнула.
Выдра в ведре с водой утонула. - Ехал Грека через реку,
Видит Грека – в реке рак.
Сунул Грека руку в реку,
Рак за руку Грека – цап! - В недрах тундры
Выдры в гетрах
Тырят в вёдра
Ядра кедров! - Выдрав с выдры
В тундре гетры
Вытру выдрой ядра кедров
Вытру гетрой выдре морду
Ядра в вёдра
Выдру в тундру!
Скороговорки на букву “Ц”
- Ни седла, ни узды, ни той вещицы — на что положить уздицу.
- У цапли — цыплёнок, у зайки — зайчонок.
- Цыган на цыпочках цыплёнку цыкнул цыц.
- Бегают две курицы прямо по улице.
- Любовь — кольцо, а у кольца нет конца.
- Не ловец, а молодец.
- У воза овца, на возу пуд овса.
- Овца не помнит отца, ей бы клок сенца.
- Только у молодца и золотца, что пуговка из оловца.
- Молодец на овец, а на молодца — и сам овца.
- Овца не помнит отца. Та овца не того отца.
- Цапли цапают цыплят.
- Любовалась цыплятами курица: что ни цыплёнок, то умница.
- Пёс тоскует на цепи, а попробуй отцепи.
- Девушка-невестица бабушке ровесница.
- На полице в коробице полтора каравая лежит.
- Цыпленок и курица пьют водицу на улице.
- Скворцы и синицы – веселые птицы.
- Молодец у молодицы попросил воды напиться.
- Шильце, мыльце, кривое веретенце,
Шелковое полотенце – на крыльце под дверцей. - Две разноцветные курицы бегают по улице.
- Цыпленок цапли цепко цеплялся за цепь.
- Стоит воз овса, возле воза – овца.
- Цокнул сзади конь копытцем,
Под копытцем пыль клубится. - Из соседнего колодца целый день водица льется.
- Летит скворец – зиме конец.
- В цветнике цветут цветы.
- Жили были три цыпленка: Як, Як Цыдрак, Як Цыдрак Цыдрони.
Жили были три цып-цыпки: Цыпа, Цыпа Дрыпа, Цыпа Дрыпа Лямпомпони.
Вот жинился Як на Цыпе,Як Цыдрак на Цыпе Дрыпе, Як Цыдрак Цыдрони на Цыпе Дрыпе Лямпомпони.
Родилось у них по сыну: У Яка с Цыпой: Шах. У Як Цыдрак с Цыпой Дрыпой: Шах Шарах. У Як Цыдрак Цыдрони с Цыпой Дрыпой Лампомпони: Шах Шарах Шарони. - Цапля чахла, цапля сохла, цапля сдохла.
- Цыган подходит на цыпочках и на цыпленка: “Цыц!”
- Цыплята просят проса,
Цыплятам на подносе
Выносит просо Фрося,
Все косы Фроси в просе. - Ты, молодец, скажи молодцу, пуст молодец молодцу скажет, пусть молодец теленка привяжет.
Скороговорки на звук Ш
- Наш шахматист вашего шахматиста
Перешахматит, Перевышахматит. - Кукушка купила ушат,
Решила купать кукушат. - У Ивашки — рубашка, у рубашки — кармашки,
Кармашки — у рубашки, рубашка — у Ивашки. - У Любаши — шляпка, у Полюшки — плюшка,
У Павлушки — шлюпка, у Илюшки — клюшка. - Тимошка Прошке крошит в окрошку крошки.
- На окошке крошку-мошку
Ловко ловит лапой кошка. - Маша под душем моет шею и уши.
- Шапка да шубка — вот наш Мишутка.
- Маша шила для мартышки
Шубу, шапку и штанишки.
Короткие скороговорки для детей
- Перепёлка перепелят прятала от ребят.
- Добры бобры идут в боры.
- Звёздный змей звенел зубами: «З-з-з».
- Сидели, свистели семь свиристелей.
- На лозе оса, в лозе коза.
- Связку сушек сушил Саша на суше.
- Лавировали корабли, лавировали, да не вылавировали.
- От топота копыт пыль по полю летит.
- Говорит попугай попугаю: «Я тебя попугаю».
- Через рвы, через горбочки шли мы в лес по грибочки.
- Съел Валерик вареник, а Валюшка ватрушку.
- Пыхтит, как пышка, пухлый мишка.
- Карл у Клары украл кораллы, а Клара у Карла украла кларнет.
- Щуку я тащу, тащу, Щуку я не упущу.
- У ежа в гостях ужата, у ежа в гостях ежата,
- Учит бегать ёж ужат, учит ползать уж ежат.
- На рынке Кирилл крынку и кружку купил.
- У бобра шапка добра, а у бобрят богаче наряд.
- Дали Клаше каши с простоквашей, ела Клаша кашу с простоквашей.
- С одной сорокой одна морока, а сорок сорок – сорок морок.
- Дарья дарит Дине дыни.
- Карп Карлыч у Карла Карпыча карпа купил.
- Ужа ужалила ужица, ужу с ужицей не ужиться.
- Три сороки-тараторки тараторили на горке.
- Жужжит над жимолостью жук, тяжёлый на жуке кожух.
Скороговорки с шипящими звуками
Скороговорка на букву Ж
- Испугались медвежонка
- Ёж с ежихой и с ежонком,
- Стриж с стрижихой и стрижонком.
Скороговорка на букву Ч
- У четырех черепашек четыре черепашонка.
- Четыре чертенка
- Четыре черненьких, чумазеньких чертенка
Чертили черными чернилами чертеж.
Скороговорка на букву Ш
- На опушке в избушке
Живут старушки-болтушки.
У каждой старушки лукошко,
В каждом лукошке кошка,
Кошки в лукошках шьют старушкам сапожки. - Сшила Саша Сашке шапку,
Сашка шапкой шишку сшиб. - Шла Саша по шоссе и сосала сушку.
- В шалаше шуршит шелками
Жёлтый дервиш из Алжира
И, жонглируя ножами,
Штуку кушает инжира. - Кукушка кукушонку купила капюшон.
Надел кукушонок капюшон.
Как в капюшоне он смешон!
Скороговорки на буквы Щ и С
- Два щенка, щека к щеке,
- Щиплют щетку в уголке.
- Щуку я тащу, тащу,
Щуку я не упущу. - Волки рыщут, пищу ищут.
- Щенок за обе щеки уплетает щи из щавеля.
- У осы не усищи, а усики.
- У гуся усов ищи не ищи — не сыщешь.
- Мама, нас ты не ищи,
Щиплем щавель мы на щи. - В роще щебечут стрижи,
Чечетки, щеглы и чижи. - Чащи чаще в нашей пуще.
В нашей пуще чащи гуще. - Щебетал щегол и щелкал,
Раздувал, как шарик, щеки.
Из пруда глядела щука,
Удивлялась, что за штука.
Скороговорки на звуки Р, Л, РЬ, ЛЬ
- Толкал лапой Полкан палку.
Полкан палку толкал лапой. - Мама Милу мыла с мылом.
Мила мыло не любила. - У елки иголки колки.
Иголки колки у елки. - В зимний холод всякий молод.
Всякий молод в зимний холод. - Наш полкан попал в капкан.
- Кот молоко лакал,
А Витя булку в молоко макал. - Дятел дуб долбил, да не додолбил.
- Котик ниток клубок укатил в уголок.
Укатил в уголок котик ниток клубок. - Вы малину мыли ли?
Мыли, но не мылили. - Топали да топали, дотопали до тополя,
До тополя дотопали, да ноги-то оттопали. - Коля колья колет.
Поля поле полет. - Поле-то не полото, поле-то не полито.
Надо полю-то попить, надо поле-то полить. - Прохор и Пахом едут верхом.
Едут верхом Прохор и Пахом. - Идут бобры в сыры боры.
Бобры добры, бобры бодры.
Скороговорки на звуки С, СЬ, З, ЗЬ
- У маленького Сани сани едут сами.
Сани едут сами у маленького Сани. - Оса боса и без пояса.
- Вез на горку Саня за собою сани,
Ехал с горки Саня, а на Сане — сани. - У Сони и Сани в сетях сом с усами.
Сом с усами в сетях у Сони и Сани. - Сидит Алеся с печки ноги свеся.
- Топают гуськом гусак за гусаком.
Смотрит свысока гусак на гусака. - Носит Сеня в сени сено,
Спать на сене будет Сеня. - Евсей, Евсей, муку просей.
- Зоиного зайку зовут Зазнайка.
- Буйный Бяка бузит, Бяка Буке грозит,
Бяка Буке дерзит, Бяка Буку тузит. - Зимним утром от мороза
На заре звенят березы.
Скороговорка
По дороге топал тополь.
Тополь топал в Севастополь,
Ну а рядом топал Сева.
Тополь справа, Сева слева.
Где же Сева с тополем?
Уж под Севастополем.
Скороговорки на буквы В, П, Г, К, Т, Д, В, Ф
- Дима дарит Дине дыни,
Дыни Дима дарит Дине. - У бабы бобы, у деда дубы.
- До города дорога в гору,
От города — с горы. - У Бобы винт, У Вити бинт.
- Фаня в гостях у Вани.
У Вани в гостях Фаня. - От топота копыт пыль по полю летит.
- У пеньков опять пять опят стоят.
- Стоит поп на копне, колпак на попе,
Копна под попом, поп под колпаком. - Купи кипу пик. Кипу пик купи. Пик кипу купи.
- Ткет ткач ткани на платки Тане.
- Булку, баранку, батон и буханку
Пекарь испек спозаранку. - Водовоз вёз воду из-под водопровода.
- Бык тупогуб, у быка губа тупа.
По дороге топал тополь.
Тополь топал в Севастополь,
Ну а рядом топал Сева.
Тополь справа, Сева слева.
Где же Сева с тополем?
Уж под Севастополем.
Скороговорки на звуки Ц, С
- Цыпленок цапли цепко цеплялся за цепь.
- Две разноцветные курицы бегают по улице.
- Цыпленок и курица пьют водицу на улице.
- Шильце, мыльце, кривое веретенце,
Шелковое полотенце — на крыльце под дверцей. - Цокнул сзади конь копытцем,
Под копытцем пыль клубится. - Молодец у молодицы попросил воды напиться.
- Из соседнего колодца
Целый день водица льется. - Скворцы и синицы — веселые птицы.
- Стоит воз овса, возле воза — овца.
Скороговорки на букву Ч, Ч+ТЬ
- Галдят грачата на галчат,
Галдят галчата на грачат. - Были галчата в гостях у волчат.
Были волчата в гостях у галчат.
Ныне волчата галдят, как галчата.
И, как волчата, галчата молчат. - На верхушке каланчи день и ночь кричат грачи.
День и ночь кричат грачи на верхушке каланчи. - В горячей печи пекарь пек калачи.
- Течет речка, печет печка.
Печет печка, течет речка. - Караси в речке, овечки у печки,
Овечки у печки, караси в речке. - У черепашьего черепашонка
На черепашьих лапчонка
Черепашьи башмачки. - Очень часто бьются у Танечки блюдца.
- В печурке — три чурки, три гуся, три утки.
- Черепаха не скучая, час сидит за чашкой чая.
- Четыре чёрненьких чумазеньких чертёнка чертили чёрными чернилами чертёж.
Короткие детские скороговорки
Смешные скороговорки
- Мышка залезла под крышку,
Чтобы под крышкой сгрызть крошку,
Мышке, наверное, крышка –
Мышка забыла про кошку! - Тощий немощный Кощей
Тащит ящик овощей. - Хитрую сороку поймать морока,
А сорок сорок – сорок морок. - Говорил попугай попугаю:
Я тебя, попугай, попугаю.
Отвечает ему попугай:
Попугай, попугай, попугай! - Карасёнку раз карась
Подарил раскраску.
И сказал Карась:
«Раскрась, Карасёнок, сказку!»
На раскраске Карасёнка –
Три весёлых поросёнка:
Карасёнок поросят перекрасил в карасят!
Скороговорки в картинках (фото)
Понравилась статья? Поделиться с друзьями:
Скороговорки по лексическим темам — «Дошколёнок.ру»
Скороговорки. Овощи. Огород
П, о
Прокоп полол укроп, полол да пропалывал.
П, р
Полпогреба репы, полкочана гороху.
Б
Бабкин боб расцвел в дождь: будет бабке боб
в борщ.
П, л, о
К полудню Поля полполя прополола.
Т-п, о, м
Темка в потемках петрушку пропалывал.
Д, к, л, р
Возле грядки две лопатки, возле кадки два ведра.
К, л
Свекла у Феклы мокла, мокла, пока не поблекла.
К,ш,р
Накроши в окрошку картошки и горошку.
Х, т, с
С хрустом, с хрустом едим капусту.
Х, р
Посадила баба горох, собрала чертополох.
С
Сколько стоит сладкая сахарная свекла?
З, л, р
На улице в щели забора лезет горох без разбора.
Ш, ч
Пошел кочан на стрижку, остригся в кочерыжку.
К-ч
Сколько стоит кабачак? — Кабачок? Пятачок.
Щ
Ты нас мама не ищи – щиплем щавель мы на щи.
Ль
Воду налили и грядку полили.
П, л, о
Поля пошла полоть петрушку в поле.
К-л
Клава клала лук на полку, позвала к себе Николку.
Рь-к
Редька редко росла на грядке, грядка редко была в порядке.
Рь, п, к
Повтори-ка, кто быстрей: репка, редька, лук-порей.
Скороговорки. Дикие животные
П, о
Пони прятались в попоне, до копыт продрогли пони.
П.о
За гиппопотамом по пятам топает гиппопотам.
Ф, а
Жираф — в Африке граф.
Ф, л
Лев поел, ложится лев — лани ходят, осмелев.
Ль, в
Был львенком, стал львом!
Н, р
У нерпы нервы, нервы у нерпы.
Д, с, р
Ёжик вырос в десять раз, получился дикобраз.
Г, м, л
В клетку к горилле забрался громила.
Мигом горилла громилу скрутила.
Х
Ну и хохот! Ну и хохот! Слон куда-то дел свой хобот.
С, л
Слон сломал случайно стенку.
З, б
Забавной обезьянке бросили бананы,
Бросили бананы забавной обезьянке.
З-р
Зоо-зоо-зоосад! В зоосад везут ребят!
В зоосад везут ребят, чтобы посмотреть зверят.
Ш, ч, п
Черепаха всех смешит, потому что не спешит.
Ж, л, р
Летом в клетке зоопарка медвежонку очень жарко.
Ж, л
Целый день лежит тюлень, и лежать ему не лень.
Ж, ч, т
Волчата ворчат, медвежата визжат,
Ежата лежат, бельчата молчат
Ч
У четырех черепах по четыре черепашонка.
Ф
Дали туфельку слону, взял он туфельку одну
И сказал, нужна пошире, и не две, а все четыре.
Скороговорки. Фрукты. Ягоды
Б, р
Боря на базаре был, та арбуз большой купил.
Ф, г, р
Грейпфрут – горьковато-кислый фрукт.
Н, с
Если на нас упадет ананас – сок ананасный прольется на нас. А на нас упал ананас. А на вас?
Д, м-н
Дед Данила делил дыню – дольку Диме, дольку – Дине. Дина, Диму угощай; Дина Диме дыни дай.
Г
Гена Галю угощай, Гена Гале грушу дай.
С, н
Синий-синий сад сливовый под моим окном стоит.
Ш, к
У нашего Гришеньки под окном вишенки.
Й-л
Ели, ели, дыни, ели…Съев, сказали: «Недозрели!»
Р, т
На горе Арарат растет крупный виноград.
Скороговорки. Рыбы.
С
Словили семь сельдей Сёма, Слава и Евсей.
Л, щ
Лещь — плещется. Хвощь – хлещется.
Щ
Щука и лещи не для щей, а для ухи.
Щ
Над рекою тучи гуще.
Дождик хлещет еще пуще.
Даже щуки и лещи
Ищут шляпы и плащи.
Щ, т
Плавниками трепеща, и зубаста да тоща.
Пищу на обед ища, ходит щука вкруг леща.
Тщетно тщится щука утащить леща.
К, л, б
Камбала без умолку болтала.
О белых бакланах и больших баклажанах.
Н, л
Не бывает улова у ленивого рыболова.
К
Купили каракатице кружевное платьице.
Ходит каракатица, хвастается платьицем.
К, р
Краб забрался на трап, и заснул крепко краб.
А кальмар не дремал, краба в лапы поймал.
Скороговорки. Цветы
П, с, ц
Хоть подсолнух и не птица — прямо к солнышку стремится.
М, р, к
Посеял мак Ермак: расцвел мак. Ермак собрал мак.
Н, м, з
Не забудьте незабудки, посмотрев на них минутку
М, л
Петя был мал и мяту мял. Увидала мать, не велела мять.
Ф
Фикус и флокс – не фрукты, а цветы.
В
Вьюнок и хмель вьются, вьются, перевиваются.
Г
Горят, как огни, на газонах гортензии и георгины.
Х, л
Был в саду переполох — там расцвел чертополох.
С-л, р
После росы росли розы.
З, р
Завязалась розы завязь. Роза красной оказалась.
З-ж
Из-за жары жасмин завядший.
З, р
Нежные розы боятся мороза.
Ц
В цветнике цветут цветы.
Ш, л, д
Ландыши наш Лавр рвал, Ларе ландыши давал.
Лара ландыши брала, рада ландышам была.
Ч
Шла Марыся по лесочку, через горки, через кочки.
Шла Марыся по цветочки, потеряла лапоточки.
Ль
А любили лилипуты лилии?
Р, с, л
Рисовала Лариса акварелью нарциссы.
Р, г
У Аграфены и Арины растут георгины.
Скороговорки. Игрушки
М, л,ч
Маленький мальчик менял марки на мячик.
М, л
Мне купили самосвал, я давно о нем мечтал
Т, л, а
Игра в лапту требует таланта.
К, ш, р
Крендель для матрешки, клоуну – лепешки, пряники для мишки, заиньке — коврижки
К, ш
Еду на лошадке в красной шапке,
По ровненькой дорожке на одной ножке.
М-л, ы-и
Вымыли ли вы куклу Милу?
— Мы Милу намылили и вымыли.
З, к, й
Зоиного зайку зовут Зазнайка.
Зоя – зайкина хозяйка.
Спит в тазу у Зои зайка.
С-Ш
У крошки-матрешки пропали сережки,
Сережки Серёжка нашел на дорожке.
Ц
Не надо больше ссориться!
А то и мяч не ловится,
И книжка не читается,
И дождик начинается.
Ш, к
У Андрюшки — игрушка, игрушка – погремушка.
Ш, к, х
Мы играли в хохотушки,
Мы визжали, как свинушки,
Мы скакали, как лягушки,
Мы играли в хохотушки.
Ч, к, л
Запел волчок, загудел волчок,
Но упал на бочок – и молчок.
Он пел, шутил и не тужил.
М, л, ы-и
Мыла Мила мишку мылом,
Мила мыло уронила.
Уронила Мила мыло,
Мишку мылом не домыла
Д
Дед Додон в дуду дудел,
Димку дед дудой задел.
Скороговорки. Человек. Семья. Имя
Ф, а
У Феофана Митрофаныча три сына Феофаныча.
П-к, д, о
Дядя Коля дочке Поле подарил щеночка колли.
П
Плотный папа прочно встал, пирамидку основал. На плечах стоят без паники сыновья, потом племянники.
Ф
Федя фокус показал – Федя фокусником стал.
Н
Няня Нина, Нина – няня.
С
Не сиди сложа руки, не будет и скуки.
На скамейку мама села. Справа – Сева, Слава – слева.
З
Зина Зое позвонила, Зою в гости пригласила.
П
Принесла пирог нам мама. Не пирог, а чудо прямо.
Ш
Вяжет Мише бабушка тепленькие варежки.
Ч
На тумбочке у мамочки фото дачек в рамочке.
С, р, ч
Мама шьет сорочку дочке
Строчит строчки на сорочке.
С-з, р
Зоя разбила хрустальную вазу.
Бабушка с мамой нахмурились сразу.
Ч, р
У брата настроение кричально – погремучее,
А у меня, а у меня – по комнатам – прыгучее.
С-ш
Шла Саша по шоссе и сосала сушку.
П, т, с
Баба стала на носок, а потом на пятку, стала русского плясать, а потом вприсядку!
С
Везет Сенька Саньку с Сонькой на санках; санки хлоп, Санька – вбок, Сонька – скок, Сеньку с ног.
С, о
Не твое дело Феодосья, считать чужие колосья.
Скороговорки. Одежда. Обувь
П-т, к
У Татки тапки, тапки у Татки.
Б, Л, р
Любит наряжаться Любка, у нее в оборках юбка.
Ф, а
У Фани-фуфайка, у Феди-туфли, У Фаины-кофта.
Ф
Фаина и Фекла во фланелевых кофтах.
Н
Надо ночью на носки много ниток напрясти.
Т, к
Ткет ткач ткани на платье Тане.
К, р
У Кондрата куртка коротковата.
К, л
Катька – кокетка купила кепку в клетку.
Х, п
Тебе — пуховик, мне – пуховик.
Всем по пуховику, всем по выпуховику.
С-ц, т
Новый сарафанчик из цветного ситца.
В новом сарафане дома не сидится.
С-ш, л
Шила юбку – сшила шубку,
Шила шапку – сшила тапку!
С-ш
Сшили яркие штанишки,
Сшили пестрые рубашки.
Ж
Шил Жак желтый пиджак.
Маме-пижаму, жене-жакет,
Сыночку-тужурочку, дочке-жилет.
Ш-ж
Шаль-жаль, жаль-шаль.
Ш, р
Хороши штанишки у нашего малышки!
Что за кармашки, ремешки да пряжки!
З, с, б
Зайка, заинька косой, что ты бегаешь босой?
Подожди меня в лесу — я ботинки принесу.
С-ш
Шапкой Саша шишки сшиб, получил на лбу ушиб.
Б
Купил бегемот бегемотикам новые ботики,
скачут бегемоты по болоту в новых ботиках, надрывая животики.
В, п, л
Валя на проталинке промочила валенки.
Валенки у Валеньки сохнут на проталинке.
Ш
Сшила Шура шикарную шубу.
Шапка и шубка – вот и весь Мишутка.
Г, л, с
Голубь гладил галстук длинный,
Галстук белый – голубиный.
Голубь выгладил все складки.
Получился галстук гладкий.
Ж, п
Уж пожаловал ежам
Новых дюжину пижам.
Прежние пижамы исколоты ежами.
Р, ш
У Ивана рубашка, у рубашки – кармашки.
М,й
Майке купили майку с каймой.
К
Кукушка кукушонку купила капюшон. Надел кукушонок капюшон, как в капюшоне он смешон!
Скороговорки. Еда. Продукты питания
С, п,
Сыпь в суп всех круп.
П, р
Петр Петру пек пироги.
Петр Петру пироги пек.
Б, р
Боря Ире дал — ириску.
Ира Боре – барбариску.
М, ы-и
Мы посуду сами мыли.
Наши руки были в мыле.
В
Витя Вову угощал.
Витя Вове вафли дал.
Т, о
Толст тот, кто ест торт.
К, л, п
Клюквенно — малиновый кисель кипел,
на плиту из кастрюли переливался.
Х, л
Хвала халве, вкусна халва, халве – хвала!
С, к
Ест киска суп из миски.
Сыта киска, пуста миска.
С, к
Раз у нашего Степана, караулил кот сметану.
И когда настал обед, кот сидит-сметаны нет!
С-ш
-Саша любит сушки,
Сонечка – ватрушки.
-У Петрушки в супчике лаврушка,
У Лаврушки в супчике петрушка.
С, р
В миске – сосиски, в тарелки – сардельки.
С, л, к
-Слава съел салат капустный,
Был салат капустный вкусный.
-Ох! Вкусна, сладка капуста!
Съели все и в миске пусто!
Х
Нюхал хохол уху, да нахваливал:
Ух, хороша уха!
Е, л
Ели, ели дыни, ели..
Съев, сказали: «Недозрели!»
Ж
Жадный жук жевал картошку,
Пережадничал немножко:
Съел большущий корнеплод…
У жука болит живот!!!
Скороговорки. Дом
Ш
Наш шалаш из камыша для мышонка-малыша.
Д
Дом в деревне делал Даня.
Подрасту и жить в нем стану.
Д, л
-Дятел выдолбил дупло.
Дятлу в том дупле тепло.
-Дятел, дятел мой приятель
Дуб долбит как долотом.
Помоги мне, дядя дятел,
Для скворцов построить дом.
Д, о
Не прибирает Домна дом,
У Домны дома все вверх дном.
Р
Рубили дроворубы сыры дубы на срубы.
Ш
В шалаше шесть шалунов.
Ч
Чукча в чуме чистит чуни.
Чистота у чукчи в чуме.
Скороговорки. Посуда.
С, к
Ест киска суп из миски.
Сыта киска, пуста миска.
Ф
Любит Флора кофейник из фарфора.
М
Мы посуду сами мыли,
Наши руки были в мыле.
Ч, ц
Очень часто бьются у Танечки блюдца.
Ш
Ложкой понарошку, я хлебал немножко,
Кашу, борщ и кислый щи, мама сладкое неси.
Ч, ц
Чайные блюдца легко бьются.
Ч
Чем чаще чищу, чем чашка чище.
Ш, ч
Это-ложка, это чашка, в чашке гречневая кашка. Ложка в чашке побывала – кащки гречневой не стало!
Д, с
Я с посудой осторожна – ведь разбить посуду можно. Я носить, и ставить буду аккуратно всю посуду.
Скороговорки. Мебель
В, а
Сидит Ваня на диване.
Ф
Софья на софе, а Феофан на пуфе.
С, в-ф
Сова советует сове: «Спи соседка на софе,
На софе так сладко спится,
О совятах сон приснится»
С, к, ш
Стол – книжка, кровать – раскладушка.
Ш, к, с
Стоит раскладушка, на раскладушке — подушка,
на подушке – Андрюшка.
Д, ч, ж
Жук увидел одуванчик и присел, как на диванчик.
Л, с
Столы белодубовые, гладкотесовыструганные.
Р
Наша Иринка спит на перинке.
Скороговорки. Птицы
С, в
Клест по весне веселится по весне.
С
Сидел воробей на сосне.
Заснул – и свалился во сне.
Если б он не свалился во сне —
До сих пор бы сидел на сосне.
С-ш
Семь суток сорока старалась, спешила,
Себе сапоги сыромятные сшила.
С, р
Сыр сорока раздобыла,
Сорок дырок в сыре было.
Сыр сорока поклевала.
Сыра с дырками не стало.
С, к, р
Сорок сорок для своих сорочат
Сорок сорочек не ссорясь строчат.
Сорок сорочек прострочены всрок –
Сразу поссорились сорок сорок.
С
Сказала со смехом соседке синица:
«Стать самой скрипучей сорока стремится!»
Т, р, щ
Три сороки, три трещотки потеряли по три щетки.
Т, в, р
Под деревом тетерев тетерева встретил:
«Тетерев, тетерев! Как твои тетеревята?»
Тетерев тетереву в ответ:
«Мои тетеревята — здоровые ребята.
Твоим тетеревятам от них привет!»
Т, р
Три сороки – тараторки тараторили на горке.
Д, л, т
Летел на болото носатый удод.
Глядел на удода усатый Федот.
Покуда не сел на болото удод.
Стоял и глядел на удода Федот.
У, т, к
Утят учила утка-мать
Улиток на лугу искать.
Улитки на лугу, без шуток,
Учились прятаться от уток.
Ф
Филин расфрантился, во фрак принарядился.
Филину охота красивым быть на фото.
Скороговорки. Насекомые
С
Оса боса и без пояса.
С, у
У осы не усы, не усищи, а усики.
У, ж
Ужа ужалила ужица.
Ужу с ужами не ужиться.
Уж от ужаса стал уже —
Ужа ужица съест на ужин.
Ж
Жужжит-жужжит жужелица, да не кружится.
П, ч
У пчелы, у пчелки почему нет челки?
Отвечаю почему: — Челка пчелке ни к чему.
Г
Гусеницам грусть: сгрыз грызун груздь.
Ж
Жук с жучихой не тужили,
Крепка с буквой Ж дружили.
Буква Ж к ним приходила,
Их жучат жужжать учила.
С-ш, ж
Слишком много ножек у сороконожек.
Х
Муха – горюха села на ухо.
Скороговорки. Деревья. Кустарники
С
У сосенки-сосёнки выросли опенки.
Л, т, с
По дороге топал тополь,
Топал тополь в Севастополь,
Ну, а рядом топал Сева,
Тополь справа, Сева слева.
Где же Сева с тополем?
Уж под Севастополем!
Г, р, ш
Груша Грушеньку растила.
Груша груши ей дарила.
Буква Г поможет Груше
Груши собирать и кушать.
Е, л, р
Еле -еле ель Егор затащил себе во двор.
Е, л, к
Ёлка, ёлка, ёлочка, колкая иголочка.
Ж, л.к
«Жалко Ёлку: — думал Ёжик,
Не побегать ей без ножек».
Удивлялась ёлка: «Ёж, без корней ты как живешь?»
Скороговорки. Космос
М, с
Космонавтом стать хочу,
С мамой в космос полечу!
А, р
Астронавты — на орбите, акробаты на Арбате.
З, в
Зажглась зеленая звезда…
Запустят звездолет туда.
Л
Лунной ночью лунный кот
Песни лунные поет.
Т-д, ч
Все короче наша тень,
Это значит – скоро день.
Тень растет, уходит прочь,
Это значит – скоро ночь.
Ч, т, ц
У каждой планеты есть что-то свое,
Что ярче всего отличает её.
Сатурн непременно узнаешь в лицо –
Его окружает большой кольцо.
Н, л
Прилунился лунолет, в лунолете – луноход.
Скороговорки. Зима
З, м
Заморозила зима и заборы и дома.
З
Запоздалая зима за ночь избы замела.
З, р, м
Зимним утром от мороза
На заре звенят березы.
З, в
На зимнем небе в морозы
Загораются яркие звезды.
И, л
Иней лег на ветви ели,
Иглы за ночь побелели.
М, р, с
Мороз мост мостил,
Мостил – не вымостил.
В, л
Навалилось в валенки снега Вале маленькой.
З, л
Зимой поле белое, промерзло-заледенело.
С
— Мороз за нос кусает до слез.
— Береги нос в большой мороз.
— Сад в снегу и лес в снегу, а по снегу я бегу.
— Снежинки ловит Тая, они слетают, тая.
Скороговорки Осень
С-з
Осень озеро нарочно застеклила этой ночью.
Будет окуню с семьей в нем не холодно зимой.
С
Листья падают с осин, мчится в небе острый клин.
Л, с
В осеннем лесу лисы цвета осенних листьев.
Н, в, л
На деревья листьев мало.
На земле — невпроворот.
Из лоскутьев одеяло на прощанье осень шьет.
З, с
Девушка – осень с рыжим зонтом
Бродит меж сосен, плачет о том,
Что не случилось, что не сбылось,
Сердцем забылось, с летом срослось.
Н, с
Осень наступила, высохли цветы
И глядят уныло голые кусты.
Ж
Желудь в лужице лежит,
Желтый лист над ним дрожит.
Скороговорки. Зима
П, р
Пришел Прокоп – разрыл сугроб,
По снегу ступает, дорогу копает.
Н, с
Везет на горку Саня за собою сани.
Ехал с горки Саня, а на Сане сани.
М, л
Метели летели, летели метели.
Г, л
Галя, Галя, два Олега горку делали из снега.
Г, р
Дуб в сугробе греет ногу, снега много на дороге.
С
— Было весело на горке Сане, Соне и Егорке.
— У маленькой Сани санки едут сами.
Ц
То стелется, то колется метелица-разбойница.
Г, р, к
Купили Егорке салазки для горки.
Всю зиму, Егорка, катайся на горке.
Р, б
Рыбы в проруби – пруд пруди.
Прорубь рубили – рыбу ловили.
Скороговорки. Транспорт
П, х
Пых — пах, пых — пах мы летим на всех парах!
В
Воробья врачи спасли, в вертолет его внесли.
Вертолет вертел винтами,
Волновал траву ветрами.
С, ч
Саночки – самокаточки, садись, да катись!
П, р
Про и Пахом смастерили паром.
К, р, л
О коряги корабль все борта покарябал!
Г, р, л
В грязи у Олега завязла телега,
Сидеть тут Олегу до самого снегу.
С
— Самокат сломался, я не растерялся.
— Велосипед меня понес, понес куда-то под откос.
— Старый, ржавый самокат, отвезем на старый склад.
К, л
Вез корабль карамель, наскочил корабль на мель.
И матросы три недели карамель на мели ели.
Скороговорки. Водные ресурсы
Р, ш
— Ручеёк, куда спешишь?
— К речке, к речке, мой малыш!
— Ручеёк, когда ты спишь?
— Никогда не сплю, малыш!
Ш, р, к
У пруда в траве во мраке,
Шуршат раки в шумной драке.
К, р, г
Ехал Грека через реку.
Видит Грека в реке рак.
Сунул Грека руку в реку,
Рак за руку Греку цап.
З, р, к
Заяц Егорка свалился в озёрко,
Бегите к озёрку – спасайте Егорку!
Б, р, д
Брел по речку Боря в брод,
Уронил свой бутерброд.
Й, к
Мелкие ручейки, несите струйки.
В, р
Впрочем, этот водоем мы втроем переплывем.
Скороговорки. Профессии
Т-д, к
Аты-баты, акробаты выбегали из ворот.
Аты-баты, бородаты, аты-баты, без бород.
Аты-баты, в полминуты забирались на батуты.
Акробату акробат продвигал покатый мат.
На батутах, аты-баты, кувыркались акробаты.
Дружно прыгали на маты и садились на шпагат!
М, т
Матросы в матросках, матроски в полосках.
В, с
Водовоз вёз воду из водопровода.
П
Пекарь пек пироги в печи.
Д, в, р
Два дровосека, два дроворуба,
На дворе дрова топорами рубят.
Т, р, б
— Трое трубачей трубили в трубы.
— Тридцать три трубача трубят тревогу.
Т, к, ч
Ткет ткач ткани на платье Тане.
Ц, к
Съел, наконец, кузнец варенец.
Ф
Федя фокус показал – Федя фокусником стал.
А, т, р
Астроном, адвокат и один альпинист,
Архитектор, аптекарь и даже артист.
Сели однажды на карусели,
Не удержались и вниз пролетели:
Аптекарь, артист, акробат, астроном.
Кто из них вам еще не был знаком?
М, р, к-х
Как-то раз матрос Макар
Шваброй мокрою махал.
Он все охал, да махал, да в ведро с водой макал.
П
Почтальона пончиками потчевали.
М. ш
Он не плотник, не маляр,
Мебель делает столяр.
Мастер он весьма хороший,
Сделал шкаф нам для прихожей.
У, с
Учит вежливости нас, почитает вслух рассказ.
Не учитель, не писатель, это няня, воспитатель.
Скороговорки. Дружба
Ж
Женя с Жанной подружились.
Дружба с Жанной не сложилась,
Чтобы жить с друзьями дружно,
Обижать друзей не нужно.
К, н
Как начну конфеты есть,
У меня друзей не счесть.
А закончились конфеты и друзей в помине нету.
За конфету каждый друг, так и рвет её из рук.
Ну, зачем мне дружба эта?
Я и сам люблю конфеты.
Д, ж
Дружба дружбой, а служба службой.
Д, р, т
Друг – это тот, кто тебя понимает.
Друг – это тот, кто с тобою страдает.
Друг не покинет тебя никогда,
Друг остается с тобой навсегда.
Скороговорки. Весна
В, л
Валин валенок, провалился в проталинок.
П, к
Поникли метели под аккомпанемент капели.
К, с
Пестренькая сойка, о весне мне спой-ка!
С, т
Сок с березы стек, стек с березы сок.
С
Прослезилась сосулька от солнышка.
С — з
Я люблю сны, где звон весны.
Ц, с
— Летит скворец, зиме – конец!
— Две синицы прилетели на сосну.
Две сестрицы засвистели про весну.
Скворцы и синицы – веселые птицы.
Г, ч
-Грач сгоряча осерчал на грача.
— Галдят галчата на грачат,
Глядят грачата на галчат.
Ч, р
Кричу ручьям: «Ручьи, вы чьи?»
И с гор, журча, звучат ручьи.
Р, г
Испугался грома Рома, заревел он громче грома.
Скороговорки. Новый год
Н, л,т
Что такое Новый год? Это все наоборот:
Елки в комнате растут, белки шишек не грызут,
Зайцы рядом с волком на колючей елке.
К, т, н
Праздник этот каждый знает.
Новый год – наш старый друг!
Мы костюмы надеваем, становясь в снежинок круг!
З-с, т-д
Нашей радости не скрыть! Знает весь народ!
Разве можно не любить праздник Новый год?
Он морозною зимой нас весельем греет.
Дед Мороз спешит домой! Открывайте двери!
Н, т
Новый год из леса мчится! Чтобы нас согреть – Улыбнемся мы лучисто, станем песни петь.
С
Волшебство бывает в сказках,
В фильмах, мультиках и снах,
А еще когда 12 наступает на часах!
Скороговорки. Домашние животные
Б, л
Была у Аленки болонка, была у болонки Аленка.
Аленка гуляла с болонкой,
Болонка гуляла с Аленкой.
Г, д, ш
Гусь купил себе гармошку,
Но дырявую немножко.
Хорошо гармошка пела, по-гусинному шипела.
Р, к, б
Старый пес среди двора караулил куль добра.
Воры куль добра не брали,
Воры сторожа украли.
К, с-з
Идет с козой козел косой.
Ж, л
Лежебока рыжий кот отлежал себе живот.
Кушать хочется, да лень ворочаться.
Вот и ждет рыжий кот, может миска подползет.
Б, к
Бык тупогуб, тупогубенький бычок.
У быка бела губа была тупа.
Р, л
Свинья тупорыла, белорыла,
Полдвора рылом изрыла.
Вырыла полрыла, до норы не дорыла.
Г
Гусь Гога и гусь Гага друг без друга ни шага.
К, т
Котик ниток клубок укатил в уголок.
П, л
Наш Полкан попал в капкан.
Б, ч
Отлежал бочок бычок.
Не лежи, вставай, бычок!
П
Пудель пуделя потчевал пудингом.
Р, н
У барана рога кручены – перекручены,
Вверчены – переверчены.
Х, р
У хрюшки хвост – крючком,
У хорька – торчком.
Б, р
Белые бараны били в барабаны,
Без разбора били, лбы себе разбили.
Т, р
У 33 полосатых поросят, 33 хвостика висят.
Ц
Курица волнуется – не пугайте курицу.
Литература:
- Лопухина И.С. Звуки, буквы и слова. — СПб.: Дельта, 1998
- Лопухина И.С. 550 упражнений для развития речи. СПб.: КАРО, Дельта+, 2004
- Туманова Т.В. Исправление произношения у детей. Дидактический материал. – «ГНОМ-Пресс», 1999
- Саморокова О.П. Шипящие звуки Ш, Ж, Ч, Щ: называем и различаем.- М.: Издательство ГНОМ, 2012
- Саморокова О.П. Свистящие звуки С, СЬ, З, ЗЬ, Ц: называем и различаем. – М.: Издательство ГНОМ, 2013
- Коноваленко В.В. Автоматизация свистящих звуков С, СЬ, З, ЗЬ, Ц у детей. – М.: Издательство ГНОМ, 2013
- Коноваленко В.В. Автоматизация шипящих звуков Ш, Ж, Ч, Щ у детей. – М.: Издательство ГНОМ, 2013
- Коноваленко В.В. Автоматизация сонорных звуков Р, РЬ у детей. М.: Издательство ГНОМ, 2013
☑️ Короткие скороговорки
А мне не до недомогания.
Ай, вы львы, не вы ли выли у Невы?
Ал лал, бел алмаз, зелен изумруд. (Лал — рубин)
Алый отблеск Гималаев на поля Непала пал.
Архип осип. Осип охрип.
Бабы на бабки падки
Баран буян залез в бурьян.
Батон, буханку, баранку пекарь испек спозаранку.
Бегают две курицы нагишом по улице.
Бежит кошка по небу, догоню да поиму.
Бежит лиса по шесточку: “Лизни, лиса песочку!”
Белогубы огурцы, молодцы белопупы.
Белые бараны били в барабаны.
Берестовое лукошко полно морошки.
Бомбардир бомбардировал Бранденбург.
Боронила борона по боронованному полю.
Бороною боронили поле неборонованное.
Бык тупогуб, у быка губа тупа.
Бык ТУПОГУБОШИРОКОРОТ.
В Кабардино-Балкарии валокордин из Болгарии.
В нашей покупке —Крупы и крупки.
В один, Клим, клин колоти.
В поле Фрося полет просо, сорняки выносит Фрося.
В пруду у Поликарпа – три карася, три карпа.
В семеро саней семеро Семёнов с усами уселись в сани сами.
Вавилу ветрило, Промоклосквозило.
Вакул бабу обул, да и Вакула баба обула.
Вахмистр с вахмистршей, ротмистр с ротмистршей.
Вбили кол в частокол, Подприколошматили.
Верзила Вавила весело ворочал вилы.
Веселей, Савелий, сено пошевеливай.
Ветеp елками шумит,ежик наш домой спешит.
Во дворе четыре Сашки на траве играли в шашки.
Во мраке раки шумят в драке.
Во поле затопали кони.
Водовоз вез воду из водопровода.
Водовоз вёз воду из-под водопровода.
Вожжи из кожи в хомут вхожи.
Возле домa холм с кулями, выйду нa холм, куль попpaвлю.
Волки pыщут – пищу ищут.
Волховал волхв в хлеву с волхвами.
Все бобры для своих бобрят добры.
Все бобры добры до своих бобрят.
Вставай, Архип, петух охрип.
Выдерни лычко из-под кочедычка.
Вылит колокол, кован колокол, да не по-колоколовски.
Глокая куздра штеко будланула бокра и курдячит бокренка
Гонец с галер сгорел.
Город Нерль на Нерли-реке.
Грабли – грести, метла – мести, вёсла – везти, полозья – ползти.
Гроза грозна, грозна гроза.
Дpозд, дpозд, пpост, пpост, ковaный нос, железный хвост.
Два щенка щека к щеке щиплют щетку в уголке.
Две реки: Вазуза с Гжатью, Вазуза с Гжатью.
Дед Додон в дуду дудел, Димку дед дудой задел.
До города дорога в гору, от города – с горы.
Добр бобр до бобрят.
Добры бобры идут в боры.
Добыл бобыль бобов.
Дробью по перепелам да по тетеревам
Дрова выдворить обратно на дровяной двор.
Дровоколорубы рубили дубы.
Еду я по выбоине, из выбоины не выеду я.
Ест кискa суп из миски. Сытa кискa, пустa мискa.
Ест Федька с водкой редьку, ест редька с водкой Федьку.
Жал Зямка замшу, жевал Зямка жамку в замке.
Жужжит жужелица, жужжит, да не кружится.
Жужжит нaд жимолостью жук. Тяжелый нa жуке кожух.
Жутко жуку жить на суку.
За пол-ушка ни полуполушки.
И в туманы лиманов манили меня?
И вы мне меняли налим на линя.
И сказал еноту еж:”Ты мне спинку не потpешь?”
Иван болван молоко болтал, да не выболтал.
Идти на рать, так бердыш брать.
Из соседнего колодцa целый день водицa льется.
Из-под кислого молока, из-под простокваши.
Интервьюер интервента интервьюировал.
Инцидент с интендантом.
Их пестициды не перепистицидят наши по своей пестицидности.
К Габсбургам из Страсбурга.
Как на горке на пригорке стоят тридцать три Егорки.
Карл клал лук на ларь. Клара крала лук с ларя.
Карл у Клары украл кораллы, Клара у Карла украла кларнет.
Карл украл у Клары кораллы, а Клара украла у Карла кларнет.
Кашевар кашу варил, подваривал да недоваривал.
Клара-краля кралась к Ларе.
Кокосовары варят в скорококосоварках кокосовый сок.
Колотил Клим в один блин клин.
Колпак на колпаке, под колпаком колпак.
Константин констатировал.
Корабли лавировали, лавировали, да не вылавировали.
Королева кавалеру подарила каравеллу.
Королева Клара строго карала Карла за кражу коралла.
Коси, коса, пока роса, роса долой – и мы домой.
Круг прорублю, мать проведу, сестру выведу.
Купи кипу пик
Купи кипу пуха.
Купилa бaбуся бусы Мapусе.
Курочка честра-пестра, уточка с носка плоска.
Курфюрст скопроментировал ландскнехта.
Курьера курьер обгоняет в карьер.
Лезут козы в гpозу в лозу – лозу козы в гpозу гpызут.
Лена искала булавку, а булавка упала под лавку.
Летят три пичужки, через три пусты избушки.
Либретто Риголетто.
Мама мыла Милу мылом, Мила мыло не любила.
Мамаша Ромаше дала сыворотку из-под простокваши.
Мы ели, ели ершей у ели. Их еле-еле у ели доели.
Мы услыхaли от совы, что нету слов нa букву “Ы”.
На горе Арарат рвала Варвара виноград.
На дворе трава, на траве дрова, раз дрова, два дрова, три дрова.
На дворе трава, на траве дрова; не руби дрова на траве двора.
На меду медовик, а мне не до медовика.
На речной мели мы на налима набрели.
На семеры сани, по семеры в сани.
На улице с лаптем, с девятериком – нам не до лаптей, не до девятериков.
На ура у гуру инаугурация прошла.
На холме кули, поднимусь на холм и куль поставлю.
Надо колокол переколоколовать, да перевыколоколовать.
Наш голова вашего голову головой переголовал, перевыголовил.
Наш Полкан попал в капкан.
Наша дочь речистая, у нее речь чистая.
Нашего пономаря не перепонамаривать стать.
Не диковина полубрату сказать про Поликарпа.
Не ест корова короб корок, ей короб сена дорог.
Не хочет косой косить косой, говорит, коса коса.
Невелик бицепс у эксгибициониста.
Недопереквалифицировавшийся.
Носит Сеня в сени сено,спать на сене будет Сеня.
Огурцы – молодцы зеленобелогубы
Около кола колокола, около ворот коловорот.
Около кола три хвоя вьются.
Около колодца кольцо не найдется.
Около ямы три хвоя вялы: на хвой стану, хвой достану.
Орел на горе, перо на орле. Гора под орлом, орел под пером.
Оса на ноги боса и без пояса.
Осип охрип, а Архип осип.
Отвори, Увар, ворота, у двора на траве дрова.
Павел Павлушку пеленовал, пеленовал и распелёновывил.
Пекарь пек пироги в печи.
Перепелка перепелят прятала от ребят.
Петр в печке пек печенье, да перепек всю выпечку.
По двору, подворью, в добром здоровье.
По ремешку, по бревешку боком проведу кобылку.
По семеро в сани уселись сами.
Под плетень, в тень
Подал грабли крабу краб: сено, граблями краб грабь
Поезд мчится скрежеща: ж, ч, ш, щ, ж, ч, ш, щ
Ползет глиста по шесточку, глотни, глиста, песочку!
Полчетверта четверика гороху, без червоточинки.
Попомни, поповна, как по пожне шла.
Поравну-равну всем норовлю!
Пошла Поля полоть в поле.
Прецедент с претендентом.
Привёз Пров Егорке во двор дров горку.
Проворонила ворона вороненка.
Протокол про протокол протоколом запротоколировали.
Раз дрова, два дрова, три дрова.
Рама рано розовеет, рама рада – солнце греет.
Регулировщик лигуриец регулировал в Лигурии.
Рододендроны из дендрария.
Сало было, стало мыло.
Самшит, самшит, как ты крепко сшит.
Сачок зацепился за сучок.
Саша – само совершенство, а еще самосовершенствуется!
Саша шапкой шишку сшиб.
Свиристель свиристит свирелью.
Сел сокол на гол ствол.
Селa мышкa в уголок, съелa бубликa кусок.
Семь те стрел калёных, страшилище.
Сеня вез воз сенa.
Сидел тетерев на дереве, а тетерка с тетеревами на ветке.
Сиреневенькая зубовыковыривательница.
Скок, соpокa, скок, соpокa, слепa с окa, кpивa с бокa.
Столы белодубовые гладкотёсовыструганные.
Сшила Саша Саше шапку.
Татем у татя перекрадены утята.
Течет речка, печет печка.
Ткет ткач ткани на платки Тане
Токарь в коротайке окоротал таратайку.
Толком толковать, да без толку расперетолковывать.
Топор в пень — дзень!
Тщетно тщится щука ущемить леща.
У ежа ежата, у ужа ужата.
У елки иголки колки.
У Кондрата куртка коротковата.
У Мaши нa кapмaшке мaки и pомaшки.
У нас во дворе-подворье погода размокропогодилась.
У нас гость унес трость.
У осы не усищи, а усики.
У осы не усы, не усищи, а усики.
У перепелa и перепелки пять перепелят.
У Саши в каше Сыворотка из-под простокваши.
У Сашки в кармашке шишки и шашки.
У села ли села лиса, у опушки ли леса.
У Сени и Сaни в сетях сом с усaми.
У сыра дуба, у суха сука – белошерста сука.
У Феофана Митрофаныча три сына Феофаныча.
У четырех черепашек по четыре черепашонка.
У щучки – чешуйки, у чушки – щетинки.
Уже ужи в луже.
Утки в дудки – тараканы в барабаны
Фараонов фаворит на сапфир сменял нефрит.
Флюорографист флюорографировал флюорографистку.
Хвалю халву.
Хват подъявить; подъявил и выявил.
Хитрую сороку поймать морока, а сорок сорок – сорок морок.
Хохлатые хохотушки хохотом хохотали: “ха-ха-ха-ха-ха!”
Цапля чахла, цапля сохла, цапля сдохла.
Ценит цеп косец по косовице.
Цыган подходит на цыпочках и на цыпленка: “Цыц!”
Цыпленок цапли цепко цеплялся за цеп.
Чеpепaхa, не скучaя, чaс сидит зa чaшкой чaя.
Чеpной ночью чеpный кот пpыгнул в чеpный дымоход.
Четверенную пряжу непочто перечетверывать.
Четверть четверика гороха, без червоточинки.
Чешуя у щучки, щетинка у чушки.
Шакал шагал, шакал скакал.
Шёл спуск пушек с сопок и со скал.
Шесть мышат в камышах шуршат.
Шла Саша по шоссе и сосала сушку.
Шла Саша по шоссе, Несла сушку на шесте.
Щипцы да клещи – вот наши вещи.
Щуку я тащу, тащу, щуку я не упущу.
Я бродил один у горки, собирал скороговорки.
Я в лес, и он в лес; я за вяз, и он за вяз.
Яшма в замше замшела.
Чистоговорки и скороговорки для 3-4 лет — 1 ответов на Babyblog
К 3-м годам у ребенка накапливается большой словарный запас и формируется фразовая речь, но большинство детей говорят еще не четко и невнятно. Как правило дети еще не выговаривают звук Р и шипящие звуки. Для формирования у детей четкой и правильной речи мы предлагаем вашему вниманию ряд упражнений.

Упражнения направлены на выработку четкого и внятного произнесения слов и фраз, на развитие слухового внимания, речевого слуха, голосового аппарата. Для подготовки ребенка к данным занятиям необходимо провести с ребенком несколько занятий на развитие продолжительного и плавного выдоха.
Для этого можно использовать мыльные пузыри. Поиграть с ребенком в игру «Надуй самый большой пузырь» или повыдувать воздух через трубочку в стакан с водой.
Закреплению правильного произношения способствует повторение чистоговорок, заучивание загадок, потешек, считалок и стихотворений, насыщенных определенными звуками.
Упражнение: Опиши картинку
Показываем ребенку картинки с героями сказок или животными и просим ребенка рассказать кого он видит, описать какой этот персонаж. Например: зайка — серый, мягкий и пушистый. Если у ребенка возникли трудности с описанием, помогите ему. Для детей постарше (4-5 лет) можно усложнить задание: пусть составят рассказ не отдельными словами, а целыми предложениями. Например: вот зайка. Он живет в лесу. Он серый и пушистый. Данное упражнение расширяет словарный запас ребенка и способствует развитию мышления.
Чистоговорки
Звуки М, П, Б
1. Ом-ом-ом-ом-мы построим новый дом.
2. Уп-уп-уп-уп — я готовлю папе суп.
3. Бы-бы-бы-бы в лесу растут грибы.
4. Мама Милу в ванне мыла.
5. Петя пилил пилой пень.
6. Любят бананы все обезьяны.
Звуки Т, Д, Н
1. Та-та-та, та-та-та- хвост пушистый у кота.
2. Ду-ду-ду, ду-ду-ду — дети бегают в саду.
3. Но-но-но, но-но-но- в нашей комнате темно.
4. Собака Том сторожит дом.
5. Дарья дарит Дине дыни.
6. Няня нянчит Надю с Ниной.
Звуки К, Г, Х, Й
1. Ко-ко-ко- кошка любит молоко.
2. Га-га-га у козы рога.
3. Ха-ха-ха- не поймать нам петуха.
4. Ой-ой-ой-зайке холодно зимой.
5. На горе гогочут гуси.
6. Хомячку на ухо села муха.
Звуки Ф, В
1. Аф-аф-аф- мы постовим в угол шкаф.
2. Ву-ву-ву — в лесу видели сову.
3. У Фани фуфайка, а у Феди туфли.
4. Наш Филат не бывает виноват.
Звук С(сь).
1. У Сони сани с горки едут сами.
2. Сеня в лесу встретил лису.
3. У нас газ погас.
4. Су-су-су-су — тихо осенью в лесу.
5. Носит Сеня сено в Сени, спать на сене будет Сеня.
Звук З
1. Зу-зу-зу-зайку моем мы в тазу.
2. У Зины козлик в корзине.
3. Лиза купила Зине корзину в магазине.
4. У магазина пьют сок Зоя и Зина.
5. У Зины звонок звенит звонко.
6. У маленькой Зины зайка спит в корзине.
Звук Ц
1. Цы-цы-цы- есть хотят птенцы.
2. Из колодца вода льется.
3. Не велика птица синица, да умница.
4. Цу-цу-цу — дали нам по огурцу.
5. Цыпленок пьет из блюдца воду.
6. Слава поставил цветы на подоконник.
7. Цы-цы-цы- мы помыли огурцы.
8. Нет конца у моего кольца.
Звук Ш
1. Нашей Маше дали мало каши.
Звук Ж
1. Жа-жа-жа убежали два ежа.
2. Жу-жу-жу- ежу кофточку вяжу.
3. Хорош пирожок, внутри творожок.
Звук Ч
1. Ча-ча-ча — сидит зайчик у врача.
2. Чу-чу-чу — врач идет к грачу.
3. Шубка овечки греет лучше печки.
4. У четырех черепах по четыре черепашонка.
Звук Щ
1. Ща-ща-ща- Коля ходит без плаща.
2. Щи-щи-щи- ищем мы щавель на щи.
3. Для ухи нужны лещи, а щавель — на щи.
Звук Л (Ль)
1. Лу-лу-лу- наточил Толя пилу
2. Ли-ли-ли суп соленый, не соли!
3. Дед Данила делил дыню.
4. Пол мыла Лара, Лиля Ларе помогала.
Звук Р (рь)
1. Говорила сорока сороке: я, как рыба, молчу на уроке.
2. Под кустом ореха норка. В норке проживает норка.
3. У меня на кармашке маки и ромашки.
Упражнения на смешанные звуки
- Стоит воз овса, возле воза овца.
- Собака сидит на цепи.
- Заглянет солнце и к нам в оконце.
- На круше у Шура жил журавль.
- Кошка спит, а мышку видит.
- Ежик лежит под ёлкой.
- Лёжа хлеба не добудешь.
- Ученик учил уроки, у него в чернилах щеки.
- Мальчик чистит лошадку щеткой.
- Щенок играет с мячом.
- Са-ша-ша- Соня моет малыша.
- Ас-аш-аш — под сосной стоит шалаш.
- Шесть мышат в шалаше шуршат.
- Саша любит сушки, а Соня ватрушки.
- Вымыли мышки миски для мишки.
- Ча-ца-ца- стоит мальчик у крыльца.
- Ца-ча-ча растет птенчик у грача.
- У волчицы волчата, у курицы и цапли- цыплята.
- Девочка пьет чай из чашки.
- Ща-са-са- под кустом сидит лиса.
- У гусыни усов ищи-не ищи- не сыщешь.
- Щи да каша -пищи наша. Всякой вещи свое место.
- Рыбу ловит рыболов.
- Весь в реку ушел улов.
- Вкусная халва, мастеру хвала.
- Римма и Тима шли мимо тира.
- «да-да-да — в огороде лебеда»,
- «ду-ду-ду — растут яблоки в саду»,
- «ша-ша-ша — принесли домой ерша»
- «ту-ту-ту — мы поедем в Воркуту»
- «жа-жа-жа — есть иголки у ежа»
- «чи-чи-чи — прилетели к нам грачи»
- «жу-жу-жу — я на солнышке лежу» … и так далее.
Скороговорки
Шла Саша по шоссе и сосала сушку.
Ехал Грека через реку,
видит Грека — в реке рак,
сунул Грека руку в реку,
рак за руку греку — цап.
Карл украл у Клары коралы,
Клара у Карла украла кларнет.
На дворе трава,
на траве дрова,
на дровах детвора.
Кукушка кукушонку купила капюшон,
надел кукушонок капюшон,
как в капюшоне он смешон.
По материалам книги А.И. Максакова «Правильно ли говорит ваш ребенок»
☑️ СКОРОГОВОРКИ НА БУКВУ Р (чистоговорки)
детские скороговорки легкие скороговорки скороговорки для детей Скороговорки на букву Р от картавости скороговорки на р сложные скороговоркиСкороговорки на букву Р (текст) – Часть 1
https://abvgdee.ru- Белые бараны били в барабаны, без разбора били — лбы себе разбили.
- Астра спросит остро и трезво: разве зря я взрываюсь лезвиями?
- Вахмистр с вахмистршей, ротмистр с ротмистршей.
- На дворе – трава, на траве – дрова.
Не руби дрова на траве двора. - На дворе трава, на траве дрова: раз дрова, два дрова, три дрова.
- На дворе дрова, за двором дрова,
под двором дрова, над двором дрова,
дрова вдоль двора, дрова вширь двора,
не вместит двор дров.
Двора выдворить обратно на дровяной двор. - Два дровосека, два дроворуба, два дровокола отточили топоры, топоры остры-то до поры, до поры остры топоры, до времени. Три дровосека, три дроворуба, три дровокола лес топором рубили, лес в дровишки превратили.
- Карл у Клары украл кораллы, а Клара у Карла украла кларнет.
- Королева Клара строго карала Карла за кражу коралла.
- Клара-краля кралась к Ларе.
- Краб крабу сделал грабли.
Продал грабли крабу краб.
Сено граблями, краб, грабь! - На рынке Кирилл крынку и кружку купил.
- Карп Поликарпович и Поликарп Карпыч подкармливали карпов. А в пруду у Поликарпа три карася и три карпа.
- Город Нерль на Нерли-реке.
- Редька редко росла на грядке, грядка редко была в порядке.
- Два дровосека, два дроворуба говорили про Ларьку, про Варьку, про Ларину жену.
- РАЗМОКРОПОГОДИЛАСЬ
У нас во дворе-подворье погода размокропогодилась. - Рапортовал, да не дорапортовал, стал дорапортовывать, да зарапортовался.
- Рыла свинья белорыла, тупорыла; полдвора рылом изрыла, вырыла, подрыла.
- Съел молодец тридцать три пирога с пирогом, да все с творогом.
- Всех скороговорок не перескороговоришь, не перевыскороговоришь.
- Тридцать три корабля лавировали, лавировали, да не вылавировали.
- Все клены стали рыжие,
И не один не дразнится,
Раз все равно все рыжие
Кому какая разница? - Стаффордширский терьер ретив, а черношерстный ризеншнауцер резв.
- Ест Федька с водкой редьку, ест редька с водкой Федьку.
- Ехал Гpека чеpез pеку, видит Гpека в pеке – pак. Сунул Гpека pуку в pеку, pак за pуку Гpеку – цап!
- Наша дочь речистая, у нее речь чистая.
- Отворяй, Варвара, ворота, коли не враг за воротами, а врагу да недругу от Варвариных ворот – поворот.
- Раз – росинка-бусинка, и еще раз – бусинка, засверкали бусинки на травинках-усиках.
- Расчувствовавшаяся Лукерья расчувствовала нерасчувствовашегося Николку.
- Рама рано розовеет, рама рада – солнце греет.
- Рано коваль встал, сталь ковал, ковал, сталь перевыковывал, да не перековал.
- Дробью по перепелам да по тетеревам.
- Протокол про протокол протоколом запротоколировали.
- Шли три пекаря, три Прокопия пекаря, три Прокопьевича. Говорили про пекаря, про Прокопия пекаря, про Прокопьевича.
- Променяла Прасковья карася, на три пары полосатых поросят, побежали поросята по росе, простудились поросята, да не все.
- Привёз Пров Егорке во двор дров горку.
- Сорок сорок воровали горох,
Сорок ворон отогнали сорок.
Сорок орлов напугали ворон,
Сорок коров разогнали орлов. - Фрол подол у кафтана порол,
Распарывал, распарывал –
И подол не распорол. - Кириллу на рынке купили крынку.
- Ходит перепел между перепёлками со своими перепелятами.
- Перепёлки пролетали, перья на траву роняли.
- Ремни ремнил ремнём, огни огнил огнём.
- Пойду в лес по рябую корову.
- Пришёл Панкрат с домкратом.
- Брат Аркадий зарезал буру корову на горах Араратских.
- Выкроен, выкроен клин с приподклинком.
- Грызёт белка орех, а ребятам — смех.
- Доселева Макар гряды копал, а ныне Макар в воеводы попал.
- Люди — с базара, Назар — на базар.
- На Ерёму напала дрёма, от дрёмы уснул Ерёма.
- Барабан подарили барану, очень рад барабану баран, и баран в барабан барабанит, барабанит баран в барабан.
- Прокоп полол укроп, полол и пропалывал.
- По бревну, по брёвнышку переведу Бурёнушку.
- Приехал с торгу Роман, привёз денег полон карман.
- Прохор ехал в Харьков, а Захар — из Харькова.
- Рыбу ловит рыболов, весь в реку уплыл улов.
- Через рвы, через горбочки шли мы в лес по грибочки.
- Шёл Егор через двор, нёс топор чинить забор.
- Карп Карпыч у Карпа Карпыча карпа купил.
Скороговорки на букву Р (текст) – Часть 2
- Круг прорублю, мать проведу, сестру выведу.
- Уточка-вострохвосточка ныряла да выныривала, выныривала да ныряла.
- В поле Маланья не ради гулянья, а спинушку гнёт для запаса вперёд.
- Дед Сысой, тряси бородой, гони ветрило, чтобы лодка плыла.
- На болоте, на лугу стоит миска творогу. Прилетели две тетери, поклевали — улетели.
- Воротилась Варвара из города, привезла новостей с три короба.
- У Ипата к пирогам борода с лопату, а увидел дубину — борода клином
- Проснись, чудо горохово, прикати, грохоло, перелопать три кучи гороха, пропусти горох через грохоло, да не оброни зерна горохова.
- У Карпова двора укатана гора. Кто укатал? Карповы дети укатали, раскопали, перекопали.
- Дроворуб, дровокол горы дров наколол. Остры топоры: раз — гора, две горы, три горы.
- Шла бабка из клети, просыпала крупку. — Клюй, курка, крупку! Клюй, курка, крупку! Клюй, курка, крупку!
- Иван-болван кочерыжку ковал, да не выковал, на базар выносил, по три денежки просил, да не выпросил.
- Летит гусь на Святую Русь. Русь, не трусь, это не гусь, а вор-воробей, вора бей — не робей!
- Два дровосека, два дроворуба, два дровокола дров накололи, двор переполнили.
- На дворе — трава, на траве — дрова, за двором — дрова, под двором — дрова, дрова вдоль двора, дрова вширь двора. Надо дрова выдворить на дровяной двор обратно.
- У редьки и репки корень крепкий.
- Наш чеботарь всем чеботарям чеботарь, никому нашего чеботаря не перечеботарить.
- Роль лиры в мире мала. Тем не менее мне лира мила.
- Розовые розы замерзают в морозы.
- Проросли ростки, повыросли, ростом ростки порасхвастались.
- Шли семеро стариков, говорили старики про горох.
Первый говорит: «Горох хорош!»
Второй говорит: «Горох хорош!»
Третий говорит: «Горох хорош!»
Четвёртый говорит: «Горох хорош!»
Пятый говорит: «Горох хорош!»
Шестой говорит: «Горох хорош!»
Седьмой говорит: «Горох хорош!» - Кричал Архип, Архип охрип. Не надо Архипу кричать до хрипу.
- Абросим не просит, а дадут — не бросит.
- Крута гора, в горе — дыра, в дыре — кротовая нора.
- Герои-греки поворотили реки, перевернули горы. У Пифагора горе.
- Толста, толста, проста, проста.
- Орёл на горе, перо на орле. Гора под орлом, орёл под пером.
- Остренькие рожки
У козы Сережки
И сказал Сережка:
“Я боюсь немножко”. - Стоит гора посреди двора.
- Сорока с вороной спорила, тараторила, тараторила, ворону переспорила.
- Сколько ни рассмеивали нерассмеянную Несмеяну, никто Несмеяну не рассмеял.
- У пригорка Егорка объегорил волка.
- Рубили дроворубы сыры дубы на срубы.
- Во дворе вдовы Варвары два вора дрова воровали.
- Не коси косой дрова, для косы растёт трава.
- С другом дружи, а другому не груби.
- Тары-бары, растабары! У Варвары куры стары!
- Хороши в дорожку пирожки с горошком.
- Не перчи, Пётр, поросёнка перцем, а то можешь переперчить поросёнка перцем.
- Скажет друг дружке, а дружка — подружке, а подружка — борову, а боров — всему городу.
- Дрозд дроздиху дразнил-передразнивал, да не выдразнил.
- Уточка-вострохвосточка вывострохвостила вострохвостят.
- Роман Кармен положил в карман роман Ромена Роллана и пошёл в “Ромэн” на “Кармен”.
- Малина — не Марина.
- Шёл мужик из-за реки, нёс лапти девятерики; нам не до мужиков, не до лаптей-девятериков.
- Тридцать три трубача трубят тревогу.
- Три вороны на воротах.
- Я вкруг погреба хожу, всё про погреб говорю.
- У барана рога скручены-перекручены, верчены-переверчены.
- Ехал грека через реку.
Видит грека – в реке рак.
Сунул грека руку в реку.
Рак за руку грека — цап! - Пал град на пять гряд.
- Потеряна дитя Тетерина.
Скороговорки на Р (видео)
Постановка звука Р – Уроки логопеда. Логопедические занятия.
Скороговорки на букву Р в картинках (фото)
Екатерина Андреевна Климова / автор статьи
Мама 3х детей. По образованию психолог. В прошлом воспитатель в детском саду, детский психолог, учитель младших классов. Сейчас веду блог и готовлю дошкольников к школе в детском клубе.
Понравилась статья? Поделиться с друзьями:
20 коротких и легких скороговорок на английском языке для детей
Последнее обновление
Забавные скороговорки для детей существуют на протяжении многих поколений, и они не только забавны, но и помогают вам лучше говорить и расширяют ваш репертуар захватывающих и забавных слов. Вот наша краткая информация о некоторых популярных скороговорках и о том, почему вам и вашим детям следует читать их вместе.
Что такое скороговорки?
На самом деле скороговорки — это фразы, в которых повторяются похожие по звучанию слова.Они способствуют развитию языка, расширяют словарный запас и доставляют массу удовольствия, когда произносятся вместе в группе.
Польза скороговорок для детей раннего возраста
Дети начинают развивать речь и дикцию в раннем возрасте, а скороговорки помогают им растягивать мышцы, необходимые для речи. Это помогает им развить четкое произношение и речевые модели.
Скороговорки для детей, которые нужно читать
Не заставляйте ребенка читать скороговорки в одиночку.Приумножьте удовольствие, участвуя в группе. Вот наши 20 лучших скороговорок на английском для детей, которые доставят вам настоящий вызов.
1. Я кричу
Я кричу, ты кричишь, мы все кричим, за мороженое!
2. Питер Пайпер
Питер Пайпер сорвал маринованный перец
Кусок маринованного перца Собрал Питер Пайпер
Если Питер Пайпер сорвал кусочек маринованного перца
Где кусок маринованного перца, который сорвал Питер Пайпер?
3.Бетти Боттер
Бетти Боттер купила немного масла.
«Но, — сказала она, — этот биттер масла масляный,
Но немного лучшего масла, смешанного с этим маслом, может только улучшить мою горькую пасту. »
Итак, Бетти купила немного лучшего масла, чтобы горькое масло стало лучше.
4. Сьюзи Шайн
Я видел Сьюзи сидящей в магазине чистки обуви.
Где она светит, она сидит, и где она сидит, она светит.
5. Сурок
Сколько дерева мог бы проткнуть сурок, если бы сурок мог забивать дерево?
Он бы бросил, он бы, сколько мог,
И забить столько дерева, сколько сурок,
Если сурок мог забить дерево.
6. Доктор Доктор
Если один врач лечит другого врача,
Тогда какой врач лечит доктора?
Врач, который лечит, врач, врач , врач , как врач, которого он лечит, врачей?
Или он, , доктор, , доктор, , путь, доктор, который , врачи, врачи, ?
7.Мысль мысль
Я думал мыслью,
Но мысль, которую я думал, не была той мыслью, которую я думал , я думал .
Если мысль, которую я думал , я думал , была мыслью, которую я думал,
Я бы так много не думал.
8. Нечеткий Wuzzy
Пушистый Ваззи был медведем,
Пушистый Ваззи не имел волос,
Fuzzy Wuzzy был не очень расплывчатым, не так ли?
9.Она продает
Продает морские ракушки на берегу моря
И раковины, которые она продает на берегу моря, точно морские раковины .
10. Все, что мне нужно, это правильная чашка кофе
Все, что я хочу, — это настоящая чашка кофе,
Сделано в правильном медном кофейнике
Я могу сбиться с толку
Но я хочу чашку кофе
Из хорошего кофейника.
Жестяные кофейники и железные кофейники
Мне они не нужны —
Если я не могу выпить подходящую чашку кофе
В правильном медном кофейнике
Я возьму чашка чая.
11. Кровоточащие мальчики
Храбрые истекающие кровью мальчики сражаются лысыми, кусают младенцев
Кусающие младенцы катаются на боевых игрушках, в то время как неуклюжие мальчики храбрыми лысыми кусают младенцев.
12. Дениз видит
Дениз видит руно,
Дениз видит блох.
По крайней мере, Дениз могла чихнуть
И блох кормить и замораживать.
13.Темный док
Посидеть в торжественной тишине в унылой темной пристани,
В чумной тюрьме, с пожизненным замком,
В ожидании ощущения короткого резкого удара,
Из дешевого и модного измельчителя на большом черном блоке!
14.
.101 Короткие и забавные скороговорки для детей
Я кричу, ты кричишь, мы все кричим за мороженое. Попробуйте сказать это трижды, не запинаясь. Легко? Без прав? Скороговорки — это забавные и сложные фразы, состоящие из похожих звуков или слов, которые довольно повторяются или повторяются по стилю.
Даете ли вы их детям в качестве испытания или пробуете их на досуге, короткие скороговорки для детей заставят их много смеяться.
В этом посте MomJunction представляет вам сборник скороговорок для детей.Пусть ваши дети произнесут эти фразы вслух несколько раз без пауз и отлично проведут время вместе.
101 Короткие скороговорки для детей
Давайте начнем с простых скороговорок для детей.
- Игрушечная лодка, игрушечная лодка, игрушечная лодка
- Тонкие палочки, толстые кирпичи
- Настоящее заднее колесо
- Ирландские наручные часы
- Иранский уран
- Круглый черный хлеб
- Щелкни, хлопни, срывай
- Доллары Дарлы
- Сломанные синий карандаш
- Лабрадудель
Вернуться к началу
Легкие скороговорки для 1, 2 и 3 классов
Вот несколько простых скороговорок для детей младших классов.
- Годовщина Энн и Энди в апреле
- Сара лыжи супер медленные
- Бобби приносит яркие колокольчики
- Синий грузовик, желтый грузовик
- Катящиеся красные фургоны
- Она видит сыр
- Красная кровь, зеленая кровь, красная кровь, зеленая кровь
- Он бросил три мяча
- Короткий костюм Санты сжался
- Шила нужна, Шина ведет
[Читать: Загадки с ответами для детей ]
Вернуться к началу
Смешные скороговорки для классов 4, 5 & 6
Это забавные скороговорки для детей, но взрослые тоже могут попробовать.
- Питер Пайпер сорвал маринованный перец. Сколько маринованных перцев собрал Питер Пайпер?
- Дениз видит руно, Дениз видит блох. По крайней мере, Дениз умела чихать, кормить и замораживать блох.
- Вот эта тысяча мыслителей думала, как прошли остальные три вора.
- Один-один был скаковой лошадью. Два-два — тоже одно. Один-один выиграл одну гонку. Два-два тоже выиграли.
- Она продает ракушки на берегу моря
- Большой черный медведь сидел на большом черном ковре
- Какие наручные часы являются швейцарскими наручными часами?
- Уэйн поехал в Уэльс посмотреть на моржей
- Более тонкая кожа никогда не лучше переносит влажную погоду
- Глупое суеверие
- Она видела туфли Шерифа на диване.Но была ли она так уверена, что увидела на диване туфли Шерифа?
- Бетти Боттер купила немного масла. Но она сказала, что это масло горькое. Но немного лучшего масла, смешанного с этим маслом, может сделать немного горького масла лучше. Так что Бетти купила немного лучшего масла, чтобы горькое масло стало лучше.
- Можно ли консервную банку, как консервную банку?
- Я видела котенка, который ест курицу на кухне.
- Я хочу вымыть свои ирландские наручные часы.
- Частная собственность пиратов.
- Тесто с маслом — это тесто лучше!
- Тридцать три разбойника думали, что весь четверг они трепещут на троне.
- Всемирная паутина.
- Дайте папе чашку настоящего кофе в медной кофейной чашке.
- Предположительно фисташка, предположительно фисташка, предположительно фисташка.
Вернуться к началу
Скороговорки для 7 и 8 классов
Это скороговорки для детей старших классов.Они помогают улучшить беглость речи.
- Разборчивые люди выбирают арахисовое масло «Питер Пэн». Это люди, придирчивые к арахисовому маслу.
- Лебедь проплыл над морем. Плыви, лебедь, плыви! Свон снова поплыла. Хорошо поплыл, лебедь!
- Сломался блок заднего тормозного кронштейна черного велосипеда Блейка.
- Один черный жук истекал только черной кровью, другой черный жук — синей.
- Если один врач обращается к другому врачу, то какой врач будет лечить доктора, получившего лечение? Врач, который лечит, врач, врач, как врач, который лечит врачей? Или он лечит врача так же, как врач, который лечит?
- Большой черный жук укусил большого черного медведя, заставив большого черного медведя истечь кровью.
- Пока мы шли, мы наблюдали, как мойщики окон омывают окна Вашингтона теплой водой для мытья посуды.
- Я думал мыслью, но мысль, которую я думал, была не той мыслью, которую я думал, я думал.
- Люк Удача любит озера. Утка Люка любит озера. Люк Удача лижет озера. Утка удачи лижет озера. Утка вылизывается в озерах, которые нравятся Люку Лаку. Люк Лак вылизывает утку в озерах.
- Мы обязательно скоро увидим солнышко.
- Был рыбак по имени Фишер, который ловил рыбу в трещине.Пока рыба с ухмылкой втянула рыбака. Теперь они вылавливают расщелину для Фишера.
- Сет в Sainsbury’s продает толстые носки.
- Шесть больных деревяшек колют шесть гладких кирпичей кирками и палками.
- Сколько досок могли бы скопить монголы, если бы монгольским полчищам стало скучно?
- Верный воин редко будет беспокоиться, почему мы правим.
- Пессимистически настроенный вредитель живет среди нас.
- Одиннадцать доброжелательных слонов.
- Жадные горгульи пожирали пожирающих гоблинов.
- Сколько кастрюли, можно жарить в кастрюле, если в кастрюле можно жарить в кастрюле?
- Почему ты плачешь, Вилли? Почему ты плачешь? Почему, Вилли? Почему, Вилли? Почему, Вилли? Зачем?
- Четыре разъяренных друга боролись за телефон.
- Обвяжите три ветки дерева шпагатом.
- Зеленые стеклянные шары светятся зеленым светом.
- Snap Crackel pop, Snap Crackel pop, Snap Crackel pop.
- Великие греческие виноградари выращивают великолепный греческий виноград.
[Читать: GK Вопросы и ответы для детей ]
Вернуться к началу
Скороговорки для 9 и 10 классов
Вот несколько хороших скороговорок, которые дети могут быстро сказать и достичь совершенства.
- Бобби Биппи купил биту. Бобби Биппи купил мяч. Боб ударил битой по мячу. Ударился о стену. Но Бобби так смело ударил, что лопнул свой резиновый мяч. «Бу!» воскликнул Бобби. Мяч неудач. Неудача, Бобби, неудачный мяч. Теперь утопить его многие неприятности. Мыльные пузыри Бобби Биппи.
- Я хочу пожелать того, чего желаете вы, но если вы желаете того, чего желает ведьма, я не желаю того, чего вы желаете.
- Через три сырных деревца пролетели три вольных блохи.Пока летали эти блохи, дул морозный ветерок. Морозный ветерок заставил эти три дерева замерзнуть. Замерзшие деревья заставляли сыр этих деревьев замерзать. Вот что заставило этих трех свободных блох чихать.
- Сколько карамели может втиснуть каноническое ядро в верблюда, если хитроумное ядро может втиснуть карамели в верблюда?
- Рыжая вдова очень хочет спелый арбуз и красные розы, когда приходит зима.
- Мать Мэри Мак заставляет Мэри Мак выйти за меня замуж. Моя мать заставляет меня жениться на Мэри Мак. Всегда ли я буду так весел, когда обо мне позаботится Мэри? Всегда ли я буду так весел, когда выйду замуж за Мэри Мак?
- Томми Такер пытался завязать галстук «Черепашки Тэмми».
- В магазине рыбного соуса Сьюзи Сиворд продается непросеянный чертополох для просеивания.
- Она стояла на балконе, необъяснимо имитируя его икоту, и дружелюбно приветствовала его.
- Алюминий, линолеум, молибден, алюминий, линолеум, молибден, алюминий, линолеум, молибден.
- Любовь — это чувство, которое вы испытываете, когда чувствуете, что собираетесь испытать чувство, которого никогда раньше не испытывали.
- Доктор Джонсон и мистер Джонсон после долгих размышлений пришли к выводу, что индийская нация за Индийским океаном вернулась к образованию, потому что основным занятием является земледелие.
- Если бы цветные гусеницы могли постоянно менять свой цвет, могли бы они правильно окрашивать свою цветную шерсть?
- Когда он ел пирожные на своей тарелке, жадная обезьяна сказала, пока ел, чем зеленее зеленый виноград, тем более проницательными обезьяны есть зеленые виноградные лепешки, они великолепны!
- Воин Рори и беспокойный Роджер ошибочно выросли в сельской пивоварне.
- Скунс сидел на пне и стучал по пню, а пень стукнул со скунса.
- Масло желтое, желе пурпурное, варенье красное, хлеб черный. Распространите это густо, скажите быстро! Желтое масло, пурпурный кисель, красное варенье, черный хлеб. Намажьте его погуще, скажите быстрее! Желтое масло, пурпурный кисель, красное варенье, черный хлеб. Не ешьте с полным ртом!
- У Ялли Балли был веселый голливог. Чувствуя себя глупо, Ялли Балли Купил своему веселому голли куклу из остролиста! Голли, чувствуя себя счастливыми, назвали остролистную куклу Полли. Так что Холли кукла Полли Ялли Балли тоже веселая!
- Фиолетовые бумажные люди, фиолетовые бумажные люди, фиолетовые бумажные люди.
- Сколько росы выпадает из капельки росы, если из капель росы падает роса? Они падают, они падают, как капли росы, если капли росы падают.
- В алюминиевой сковороде было минимум корицы.
- Но она настолько превосходит Сикоракса, насколько меньше всего.
- Эд редактировал это.
- Если практика приводит к совершенству, а совершенство требует практики, я прекрасно практикуюсь и практически совершенен.
- Не нужно зажигать ночник такой светлой ночью, как сегодня.
- Фред кормил хлебом Теда, а Тед кормил хлебом Фреда.
- Пушистый Ваззи был медведем. У Пушистика Ваззи не было волос. Пушистый Ваззи не был расплывчатым, не так ли?
- Если Канти может завязать галстук и развязать галстук, почему я не могу завязать галстук и развязать галстук, как Канти.
- Как моллюску запихнуть в чистую банку со сливками?
- Я не сборщик фазанов, я сын сборщика фазанов, но я буду щипать фазанов, когда он уйдет.
- Быстрая поездка Крейга Куинна в Крэбтри-Крик.
- Сколько масла может закипеть резинка, если резинка закипит масло?
- Грубый, задумчивый и грубоватый пахарь шагал по улицам Скарборо; после того, как упал в трясину, он закашлялся и икнул.
- Иаков, в то время как Иоанн «имел», имел «имел»; «Был» лучше подействовал на учителя.
- Можете ли вы представить себе воображаемого менеджера зверинца, который управляет воображаемым зверинцем?
Вернуться к началу
Повысьте уровень знаний вашего ребенка и его способность свободно говорить с помощью этих удобных для детей скороговорок.Чтение скороговорок — один из лучших способов улучшить речь и укрепить уверенность в себе.
Ваши дети пробовали эти скороговорки? Каким был их опыт? Дайте нам знать в комментариях ниже.
Рекомендованные статьи:
Была ли эта информация полезной? ,71 Лучшие скороговорки для совершенствования английского произношения
Скороговорки всех видов и размеров на протяжении десятилетий вызывали смех и завязывали языки. Например, всемирно известная скороговорка Peter Piper впервые появилась в печати где-то в 1813 году в книге под названием «Практические принципы простого и идеального произношения Питера Пайпера» (скороговорка сама по себе не является Это?). Тем не менее, по сей день люди во всем мире по-прежнему любят посмеяться и улучшить свое произношение с помощью старой доброй скороговорки.
Так что же такое скороговорка? Кембриджский словарь определяет его как «предложение или фразу, которую сложно произнести, особенно при быстром и частом повторении». Скороговорки не имеют особого смысла, но они наполнены повторяющимися звуками, что делает их чрезвычайно полезными в логопедии. По сути, скороговорка работает так же, как и физические упражнения. Чем больше вы практикуетесь, тем лучше будет ваше произношение. Более того, скороговорки использовались — и, вероятно, все еще используются — актерами перед выступлением, политиками перед выступлением и даже ведущими новостей перед выходом в эфир.
Если вы тоже хотите улучшить или усовершенствовать свое английское произношение, давайте погрузимся в этот полный список из скороговорок: от коротких скороговорок до скороговорок для детей, скороговорок с буквой «s» и скороговорок на испанском и французском языках, чтобы улучшить свое произношение.
- Короткие скороговорки
- Скороговорки для детей
- Веселые скороговорки
- Скороговорки с буквами «s», «r», «l» и «th»
- Самая сложная скороговорка
- Бонус: скороговорки на испанском языке & French
- Учите язык за 2 минуты в день
1.Короткие скороговорки
Перед тем, как попробовать скороговорки для быстро говорящих чемпионов, давайте разогреем ваши речевые мышцы с помощью коротких и довольно простых скороговорок для начинающих.
- Одиннадцать доброжелательных слонов.
- Она видит сыр.
- Шесть липких скелетов.
- Поистине сельский.
- Подушечки сыпучей сырой трески.
- Какая ведьма какая?
- Настоящее заднее колесо Вилли.
- Шесть гладких лебедей стремительно плыли на юг.
- Ножницы шипят, чертополох шипят.
- Счастливый бегемот прыгнул и икнул.
- Повара готовят кексы быстро.
- Очень подозрительно, редко Ларри.
- Двенадцать близнецов крутили двенадцать веточек.
- Змея крадется, чтобы перекусить.
- Шесть чешских критиков крикета.
2. Скороговорки для детей
Скороговорки для детей — это весело, весело и весело, пока вы не увеличите скорость. Если у тебя недостаточно тренировок, даже они могут завязать тебе язык в гордиев узел.Буквально.
Возьмите младшего брата, сестру или собственного ребенка и посмотрим, кто победит в испытании!
 «Привет!» Тодд Трапани ©
«Привет!» Тодд Трапани ©- Синяя синяя птица.
- Красный грузовик, желтый грузовик.
- Папа распирает двери.
- Три штрафных броска.
- Большой жук укусил маленького жука.
- Дружелюбные блохи и светлячки.
- Рыба свежая жареная.
- Особый Тихий океан.
- Фред накормил хлебом Теда, а Тед накормил хлебом Фреда.
- Большой кролик Бетти прыгает у куста черники.
- Шесть липких скелетов.
- Зеленые стеклянные шары светятся зеленым светом.
- Пушистый Ваззи был медведем. У Пушистика Ваззи не было волос. Пушистый Ваззи не был очень расплывчатым, правда?
- Если собака жует обувь, то чью обувь она выберет?
- Резиновые бамперы для детских колясок.
3. Веселые скороговорки
Наш вечный фаворит: веселые скороговорки! Можно подумать, что все скороговорки смешные, но ничто не сравнится с этой эксклюзивной подборкой. На самом деле, вы, наверное, слышали эти раньше.
Все не зря называют их «смешными», так что давайте посмотрим, достаточно ли у вас скорости, чтобы победить Эминема.
 «Высуньте язык!» Автор: Мона Эендра ©
«Высуньте язык!» Автор: Мона Эендра ©Не забывай бросить вызов своим друзьям!
- Питер Пайпер сорвал маринованный перец;
Кусок маринованного перца, который сорвал Питер Пайпер;
Если Питер Пайпер сорвал кусочек маринованного перца,
Где кусок маринованного перца, который сорвал Питер Пайпер - Сколько дерева проглотил бы сурок
, если бы сурок мог забить дерево?
Он забивал бы, он бы, сколько мог,
и забрасывал бы столько дерева, сколько сурок
, если бы сурок мог забивать дрова. - Я кричу, ты кричишь,
Мы все требуем мороженого. - Бетти Боттер купила масла, но, по ее словам, масло горькое.
Если я положу его в тесто, оно станет горьким.
Но немного лучшего масла сделает мое горькое тесто лучше.
Итак, она купила масла лучшего, чем горького масла,
добавила его в горькое тесто, сделала горькое тесто лучше.
Значит, было лучше, Бетти Боттер купила масла получше. - Она продает ракушки на берегу моря.
Ракушки, которые она продает, — это морские ракушки, я уверен.
И если она продает морские ракушки на берегу моря,
Тогда я уверен, что она продает морские ракушки. - У Ялли Балли был веселый голливог. Чувствуя себя глупо, Ялли Балли Купил своему веселому голли куклу из остролиста! Голли, чувствуя себя счастливыми, назвали остролистную куклу Полли. Так что Холли кукла Полли Ялли Балли тоже веселая!
- Птичка в небе положила мне в глаз какашку.
Если бы коровы умели летать, мне бы в глаз попал коровий пирог. - Сколько земли было бы у сурка, если бы сурок мог копать землю? Сурок съел бы всю землю, которую мог бы, если бы сурок мог копнуть землю.
- Масло желтое, желе пурпурное, варенье красное, хлеб черный.
Намажьте густо, скажите быстро!
Масло желтое, желе пурпурное, варенье красное, хлеб черный.
Гуще, говори быстрее!
Масло желтое, желе пурпурное, варенье красное, хлеб черный.
Не ешьте с полным ртом! - Я разрезаю лист, разрезаю лист и сажусь на разрезанный лист.
 «Печальная скороговорка :(» от Джоша Бина ©
«Печальная скороговорка :(» от Джоша Бина ©4. Скороговорки с буквами «s», «r», «l» и «th»
Как мы уже упоминали, скороговорки могут быть чрезвычайно полезны для логопед. Если у вас проблемы с произнесением определенных звуков, таких как «s», «r», «l» или «th», занятия с правильными скороговорками могут улучшить ваш дефект речи. Вот несколько примеров:
Tongue твистеры с буквами «s»
- Она продает ракушки на берегу Сейшельских островов.
- «Конечно же, Сильвия плавает!» — воскликнул удивленно Сэмми. «Кто-то должен показать Сильвии несколько ударов, чтобы она не утонула».
- Эгоистичные моллюски. (повторить несколько раз)
Скороговорки с буквами «r» и «l»
- Красный грузовик, желтый грузовик.
- По-настоящему подозрительный Ларри легко катится к дороге.
- Грабли Рори редко работают правильно.
- Удачливые кролики любят поднимать шум.
- Я посмотрел прямо на митинг Ларри и в спешке ушел.
- Оборванный негодяй бегал по скалистым скалам.
Скороговорки с «th»
- Тридцать три вора думали, что они трепещут на троне весь четверг.
- Подумал мыслью.
Но мысль, которую я думал
Не та мысль, о которой я думал.
Если бы я думал, что думал,
Если бы я думал,
, я бы не подумал, что я думал. - Что-то в термальных зарослях шипов и чертополоха площадью тридцать акров грохотало и гремело, угрожая трехмерным мыслям бандита Мэтью — хотя театрально это были только тринадцать тысяч чертополохов и шипов, проткнувших его бедро. 30-летний бандит вспомнил то утро.
- Тридцать три тысячи перьев на горле дрозда.
5. Самая сложная скороговорка: Supercalifragilisticexpialidocious?
Когда дело доходит до скороговорок и быстрой речи, мы не можем не думать об Эминеме. Знаете ли вы, что ему удается читать рэп с колоссальной скоростью 11,4 слога в секунду в своей песне «Rap God»? Мы мало что знаем о рэпе, но это определенно похоже на то, что может сделать только Бог рэпа.
Теперь вернемся к суперкалифрагилистическому опыту — как оказалось, это не самая сложная скороговорка из существующих.Ни одно самое длинное слово в мире.
В какой-то момент «больной шестой больной шейх и шестой овец» занял место в Книге рекордов Гиннеса как самый крутой твистер, , но, поскольку эта категория больше не существует, титул, вероятно, был отозван.
 «Самая сложная скороговорка» Даниэля Сандоваля ©
«Самая сложная скороговорка» Даниэля Сандоваля ©Но не волнуйтесь! У нас нет проблем. В 2013 году исследователи из Массачусетского технологического института пришли к выводу, что «сырая треска в сырной подушке» (ранее упоминалась в категории «веселые скороговорки») — самая жесткая скороговорка в мире. На самом деле, Стефани Шаттук-Хуфнагель, психолог из Массачусетского технологического института, говорит, что вы получите приз, если сумеете сказать это 10 раз быстро. И никак не «быстро». Мы говорим о сверхзвуке, об Эминеме, быстро!
- Сидеть в торжественной тишине в унылой темной пристани,
В чумной тюрьме, с пожизненным замком,
В ожидании ощущения короткого, резкого удара,
От дешевого и крутого вертолета на большом черном блок!
Сидеть в торжественной тишине в унылой темной пристани,
В чумной тюрьме, с пожизненным замком,
В ожидании ощущения короткого, резкого удара,
От дешевого и крутого вертолета на большом черном блоке!
Тусклый, темный причал, замок на всю жизнь,
Короткий, резкий удар, большой черный блок!
Сидеть в торжественной тишине в чумной тюрьме,
И ждать сенсации
От дешевого и крутого вертолета на большом черном блоке! - Если вам необходимо пересечь перекрестную корову через переполненный коровник, пересекайте перекрестную грубую корову через переполненный коровий переход осторожно.
- Бойкие храбрые бригадиры размахивали широкими яркими клинками, мушкетами и дубинками, плохо балансируя между ними.
- Шесть больных деревяшек колют шесть гладких кирпичей кирками и палками.
- Можете ли вы превратить консервированную банку в консервированную, как консервную банку, из консервной банки в банку без консервов?
- Представьте себе воображаемого менеджера зверинца, управляющего воображаемым зверинцем.
- Воин Рори и беспокойный Роджер ошибочно выросли в сельской пивоварне.
- Пошли тост за десять высоких шатров крепких святых.
Бонус: скороговорки на испанском и французском языках
Если вы готовы пойти еще дальше и превзойти свое собственное исполнение с помощью скороговорок на английском, вот несколько скороговорок на испанском и французском языках. Но осторожно! Они могут вызвать у вас аппетит к изучению языка!
Скороговорки на испанском языке
- Саньо Яньес пришел ñame en las mañanas con el niño. — «Глупый Яньес по утрам ест батат с мальчиком».
- Erre con erre guitarra, erre con erre barril.Rápido corren los carros, cargados de azúcar del ferrocarril. — «R and r гитара, r и r ствол. Тележки едут быстро, нагруженные сахаром из поезда ».
- Cuando cuentes cuentos, cuenta cuantos cuentos cuentas cuando cuentes cuentos. — «Когда рассказываешь истории, говори, сколько историй ты рассказываешь, когда рассказываешь истории».
- Tres tristes tigres tragaban trigo en un trigal. — «Три печальных тигра ели пшеницу в поле».
- Hoy ya es ayer y ayer ya es hoy, ya llegó el día, y hoy es hoy. — «Сегодня уже вчера, а вчера уже сегодня, день здесь, а сегодня сегодня».
 «Жираф» Дэвида Клоде ©
«Жираф» Дэвида Клоде ©Скороговорки на французском языке
- Cinq chiens проводит шесть чатов. — «Пять собак охотятся на шести кошек».
- Ces six saucissons-secs-ci si si secs qu’on ne sait si s’en sont. — Эти шесть сушеных колбас настолько сухие, что мы не знаем, сухие ли они (сушеные сосиски).
- Si mon tonton tond ton tonton, тонна tonton sera tonu. — «Если мой дядя будет бить вашего дядю, ваш дядя будет побрит».
- Je suis ce que je suis, et si je suis ce que je suis, qu’est ce que je suis. — «Я то, что я есть, и если я то, что я есть, то что я?»
- Si six scies scies six cyprès, six cent scies scies, шесть центов кипресов. — «Если шесть пил видели шесть кипарисовиков, шестьсот пил видели шестьсот кипарисовиков».
Учите язык за 2 минуты в день
Вы хотите вывести скороговорки на новый уровень и научиться изучать новый язык? Check Mondly, революционная платформа для изучения языков, которая делает изучение языков увлекательным, быстрым и легким!
Mondly — карманный репетитор языка, который позволяет вам включить свой мозг на автопилоте и получить удовольствие от пути к свободному владению 33 языками.Сочетая солидную нейронную науку, передовые технологии, небольшие ежедневные уроки и игровой опыт, который гарантированно заставит вас пристраститься к изучению языков, Mondly поможет вам говорить быстрее, чем вы когда-либо могли себе представить.
Начните использовать Mondly бесплатно на своем компьютере или планшете или, что еще лучше, загрузите приложение Mondly на свое устройство iOS или Android и изучайте языки быстро в любое время и в любом месте.
Хотите выучить язык с Mondly всего за 2 минуты в день?
.17 хитрых скороговорок для детей
Раскрытие информации: Этот пост может содержать партнерские ссылки, что означает, что я получаю комиссию, если вы решите совершить покупку по моим ссылкам, бесплатно для вас. Как партнер Amazon, я зарабатываю на соответствующих покупках. Прочтите полное раскрытие здесь.Этот список скороговорок для детей отлично подходит для обучения грамоте и строчной практики. Короткие скороговорки предназначены не только для лингвистических забав и игр; они служат практической цели при отработке произношения.
Скороговорки для рассказов
Самые запоминающиеся скороговорки обычно включают в себя какой-то рассказ или описание. Вот уже много лет в ходу:
1. Скороговорка «Swan Swam Tongue Twister»
Это одна из тех жестких скороговорок на букву «S» для детей.
Лебедь над морем плыл,
Плыви, лебедь, плыви!
Лебедь снова поплыл
Ну поплыл, лебедь!
2. Питер Пайпер
Питер Пайпер сорвал кусок маринованного перца,
Кусок маринованного перца, который сорвал Питер Пайпер.
Если Питер Пайпер сорвал кусочек маринованного перца,
где кусок маринованного перца, который выбрал Питер Пайпер?
3. Нед Нотт
Нед Нотт был застрелен
, а Сэм Шотт — нет.
Так что лучше быть Шоттом
, чем Ноттом.
Некоторые говорят, что Нотт
не стрелял.
Но Шотт говорит, что
он застрелил Нотта.
Либо выстрел Шотт выстрелил в Нотта
не был застрелен,
или
Нотт был застрелен.
Если выстрел Шотт выстрелил в Нотта,
Нотт выстрелил.
Но если выстрел Шотта выстрелил Шотта,
тогда выстрелил Шотт,
не Нотт.
Однако
выстрел Шотт выстрелил не Шотт —
а Нотт.
4. Древесная жаба любила жабу
Древесная жаба любила жабу
Кто жила на дереве.
Он был двухпалой древесной жабой
Но трехпалой жабой была она.
Двупалая древесная жаба пыталась выиграть
Сердце трехпалой жабы,
Для двухпалой древесной жабы любила землю
То, что трехпалая древесная жаба ступала.
Но двухпалая древесная жаба тщетно пыталась.
Он не мог угодить ее прихоти.
Из беседки с жабами на дереве
С ее трехпалой силой
Жаба наложила вето на него.
5. У мистера Си была пила
У мистера Си была пила
У Сэра были качели.
Пила Now See пила качели Soar
Before Soar увидел See,
От чего Soar заболел.
Если бы Soar видел пилу See
Before See пил Пила Soar,
Пила See не пила бы
качели Soar.
Пила So See распилила качели Soar.
Но было грустно видеть Soar таким больным
Просто потому, что пила See пропила
Качели Soar!
6. Susan Shineth Обувь
Susan Shineth обувь и носки;
чистит носки и туфли Сьюзан.
Она перестала чистить обувь и носки,
для обуви и носков шокирует Сьюзан.
7. Врач Врачи Другой
.Если один врач лечит другого врача, то



















 Все препараты, нормализующие давление, необходимо принимать, контролируя показатель АД
Все препараты, нормализующие давление, необходимо принимать, контролируя показатель АД Гидрохлортиазид — мочегонный препарат средней силы
Гидрохлортиазид — мочегонный препарат средней силы Индапамид — нетиазидный мочегонный препарат
Индапамид — нетиазидный мочегонный препарат Фуросемид — мочегонное средство для форсированного диуреза
Фуросемид — мочегонное средство для форсированного диуреза Пропранолол известен также под названием Анаприлин
Пропранолол известен также под названием Анаприлин Атенолол обладает избирательным действием на сердечно-сосудистую систему
Атенолол обладает избирательным действием на сердечно-сосудистую систему Каптоприл — блокирует сосудосуживающий агент и способствует высвобождению сосудорасширяющего
Каптоприл — блокирует сосудосуживающий агент и способствует высвобождению сосудорасширяющего Эналаприл обеспечивает пролонгированное действие
Эналаприл обеспечивает пролонгированное действие Андипал — комбинированный препарат с антигипертензивным и обезболивающим действием
Андипал — комбинированный препарат с антигипертензивным и обезболивающим действием Нифедипин относится к антагонистам кальция
Нифедипин относится к антагонистам кальция Амлодипин обладает сосудорасширяющим эффектом
Амлодипин обладает сосудорасширяющим эффектом Клофелин требует особой осторожности в применении, в настоящее время используется редко
Клофелин требует особой осторожности в применении, в настоящее время используется редко Моксонидин — снижает давление за счет воздействия на рецепторы в центральной нервной системе
Моксонидин — снижает давление за счет воздействия на рецепторы в центральной нервной системе Лозартан — препарат от давления нового поколения
Лозартан — препарат от давления нового поколения Цитрамон повышает давление за счет кофеина в своем составе
Цитрамон повышает давление за счет кофеина в своем составе Многие антигриппозные препараты содержат в себе фенилэфедрин, повышающий давление
Многие антигриппозные препараты содержат в себе фенилэфедрин, повышающий давление Гутрон — препарат из группы альфа-адреномиметиков
Гутрон — препарат из группы альфа-адреномиметиков Кофеин-бензоат натрия оказывает действие, аналогичное кофе, т. к. имеет то же действующее вещество
Кофеин-бензоат натрия оказывает действие, аналогичное кофе, т. к. имеет то же действующее вещество Эфедрина гидрохлорид — эффективный ситмулятор
Эфедрина гидрохлорид — эффективный ситмулятор Пантокрин – природный стимулятор, адаптоген
Пантокрин – природный стимулятор, адаптоген Бета-блокаторы снижают давление, уменьшая воздействие прессорных аминов (адреналина, норадреналина) на рецепторы, находящиеся в сердечной мышце. Эти средства влияют на сократимость миокарда и урежают ритм, что отражается на физической активности. Прежде чем сбить высокое давление, необходимо подсчитать пульс. Такая процедура важна, чтобы подобрать правильную дозировку и еще больше не усугубить проблему, вызвав слабость синусового узла. Блокаторы – хорошие таблетки от давления, и в зависимости от степени воздействия на сердечную мышцу их разделяют на несколько групп:
Бета-блокаторы снижают давление, уменьшая воздействие прессорных аминов (адреналина, норадреналина) на рецепторы, находящиеся в сердечной мышце. Эти средства влияют на сократимость миокарда и урежают ритм, что отражается на физической активности. Прежде чем сбить высокое давление, необходимо подсчитать пульс. Такая процедура важна, чтобы подобрать правильную дозировку и еще больше не усугубить проблему, вызвав слабость синусового узла. Блокаторы – хорошие таблетки от давления, и в зависимости от степени воздействия на сердечную мышцу их разделяют на несколько групп: Как и любой препарат от давления, средства подобной категории имеют минусы. После приема лечебный эффект отличается непродолжительным действием. За счет этого возрастает риск развития нарушения мозгового кровообращения или инфаркта. Зная, как быстро снизить давление таблетками, необходимо быть готовым к осложнениям. Резкое падение показателей приводит к кратковременной ишемии тканей, что отрицательно сказывается на организме. Чаще всего такие скачки возникают под влиянием стрессового фактора кратковременно.
Как и любой препарат от давления, средства подобной категории имеют минусы. После приема лечебный эффект отличается непродолжительным действием. За счет этого возрастает риск развития нарушения мозгового кровообращения или инфаркта. Зная, как быстро снизить давление таблетками, необходимо быть готовым к осложнениям. Резкое падение показателей приводит к кратковременной ишемии тканей, что отрицательно сказывается на организме. Чаще всего такие скачки возникают под влиянием стрессового фактора кратковременно. Средства для снижения АД этой категории подавляют активность нервной системы. В итоге наблюдается угнетение сформировавшегося рефлекса или его блок на этапе синаптической передачи импульса. Быстро снизить артериальное давление с их помощью получится в любой стрессовой ситуации или при ухудшении состояния, которое не зависит от провоцирующих факторов.
Средства для снижения АД этой категории подавляют активность нервной системы. В итоге наблюдается угнетение сформировавшегося рефлекса или его блок на этапе синаптической передачи импульса. Быстро снизить артериальное давление с их помощью получится в любой стрессовой ситуации или при ухудшении состояния, которое не зависит от провоцирующих факторов. Каждому пациенту важно знать, как быстро понизить давление таблетками самостоятельно, чтобы избежать осложнений гипертонии. Спазмолитики расширяют мелкие сосуды и перераспределяют жидкость, циркулирующую в кровеносном русле. В результате происходит постепенное снижение давления.
Каждому пациенту важно знать, как быстро понизить давление таблетками самостоятельно, чтобы избежать осложнений гипертонии. Спазмолитики расширяют мелкие сосуды и перераспределяют жидкость, циркулирующую в кровеносном русле. В результате происходит постепенное снижение давления.







 Таблетки
Таблетки

.jpg) Это не очень приятно, а также может усилиться, потому будущей мамочке нужно набираться терпения и стараться соблюдать рекомендации врача, чтобы облегчить свое состояние.
Это не очень приятно, а также может усилиться, потому будущей мамочке нужно набираться терпения и стараться соблюдать рекомендации врача, чтобы облегчить свое состояние. Это явление чаще бывает при повторных беременностях и на большом сроке, однако может проявляться в этот период.
Это явление чаще бывает при повторных беременностях и на большом сроке, однако может проявляться в этот период. УЗИ на 10 неделе беременности, при отсутствии на то особенных причин, как правило, не делается.
УЗИ на 10 неделе беременности, при отсутствии на то особенных причин, как правило, не делается. Сейчас начнется его активный рост и преобразование, подготавливаясь к началу работы. Начинают формироваться нервные окончания.
Сейчас начнется его активный рост и преобразование, подготавливаясь к началу работы. Начинают формироваться нервные окончания.
 На фотографиях, полученных при ультразвуковом исследовании, можно увидеть, что эмбрион пока ещё сохраняет свою прозрачность, однако на нём уже формируется первый пушок, который впоследствии станет волосиками.
На фотографиях, полученных при ультразвуковом исследовании, можно увидеть, что эмбрион пока ещё сохраняет свою прозрачность, однако на нём уже формируется первый пушок, который впоследствии станет волосиками. п.;
п.; И если раньше ваш животик был абсолютно плоским, то на 10-й неделе беременности он становится уже округлым в нижней части. Однако для окружающих по-прежнему перемены во внешности женщины будут незаметными.
И если раньше ваш животик был абсолютно плоским, то на 10-й неделе беременности он становится уже округлым в нижней части. Однако для окружающих по-прежнему перемены во внешности женщины будут незаметными.
 Это свидетельствует о том, что организм будущей мамочки остро нуждается в кальции.
Это свидетельствует о том, что организм будущей мамочки остро нуждается в кальции.



 Это связано с увеличением матки, а также гормонами беременности. Необходимо правильно питаться, есть свежие фрукты и овощи, пить достаточно жидкости.
Это связано с увеличением матки, а также гормонами беременности. Необходимо правильно питаться, есть свежие фрукты и овощи, пить достаточно жидкости. Она помогает выявить генетические отклонения в развитии на начальном этапе вынашивания ребенка.
Она помогает выявить генетические отклонения в развитии на начальном этапе вынашивания ребенка.
 В эти недели происходила закладка всех органов будущего малыша. Сейчас критическая фаза беременности миновала и можно немного расслабиться.
В эти недели происходила закладка всех органов будущего малыша. Сейчас критическая фаза беременности миновала и можно немного расслабиться. У него образуются ушки, оформляется нижняя челюсть и верхняя губка. Ребеночек уже трогает свое личико и даже кладет в ротик пальчик.
У него образуются ушки, оформляется нижняя челюсть и верхняя губка. Ребеночек уже трогает свое личико и даже кладет в ротик пальчик. А у мальчиков сейчас начинает образовываться тестостерон.
А у мальчиков сейчас начинает образовываться тестостерон. К тому же спорт поможет вам держать вес в норме и не набрать слишком много лишних килограммов.
К тому же спорт поможет вам держать вес в норме и не набрать слишком много лишних килограммов. Чтобы боль прошла, попробуйте просто пересмотреть свое меню, уменьшите размер порций.
Чтобы боль прошла, попробуйте просто пересмотреть свое меню, уменьшите размер порций.
 Сейчас начинается период их активного развития и совершенствования. Плацента уже полностью сформирована. Теперь она функционирует самостоятельно и обеспечивает малыша всем необходимым.
Сейчас начинается период их активного развития и совершенствования. Плацента уже полностью сформирована. Теперь она функционирует самостоятельно и обеспечивает малыша всем необходимым.
 Такие признаки более характерны для повторной беременности или для более позднего срока, однако могут проявляться даже сейчас.
Такие признаки более характерны для повторной беременности или для более позднего срока, однако могут проявляться даже сейчас. Он может появиться также на груди и на лице. Однако, пугаться не стоит. Все это — лишь побочный эффект гормональных перестроек.
Он может появиться также на груди и на лице. Однако, пугаться не стоит. Все это — лишь побочный эффект гормональных перестроек.
 Происходит формирование нервных окончаний малыша.
Происходит формирование нервных окончаний малыша. Это все может ощущаться как покалывания или едва заметные тянущие ощущения.
Это все может ощущаться как покалывания или едва заметные тянущие ощущения. Избегайте стрессовых ситуаций, перегрузок и переутомлений. Больше времени следует отводить на отдых и прогулки на свежем воздухе.
Избегайте стрессовых ситуаций, перегрузок и переутомлений. Больше времени следует отводить на отдых и прогулки на свежем воздухе. Поздравляем вас, критический период развития плода пройден!
Поздравляем вас, критический период развития плода пройден! Но этого не стоит бояться.
Но этого не стоит бояться.
 По статистике, в трети случаев «интересное положение» сопровождается небольшими кровотечениями, возникающими с определенной периодичностью. Незначительного объема выделения могут не представлять большой угрозы.
По статистике, в трети случаев «интересное положение» сопровождается небольшими кровотечениями, возникающими с определенной периодичностью. Незначительного объема выделения могут не представлять большой угрозы.
 В ходе ультразвукового обследования уже можно сделать снимок, на котором изображен плод, а также почувствовать, как бьется сердце.
В ходе ультразвукового обследования уже можно сделать снимок, на котором изображен плод, а также почувствовать, как бьется сердце. Что касается физиологического состояния, то женщина часто чувствует тяжесть и тянущиеся ощущения в нижней области живота, данное явление возникает вследствие поднятия матки.
Что касается физиологического состояния, то женщина часто чувствует тяжесть и тянущиеся ощущения в нижней области живота, данное явление возникает вследствие поднятия матки. Если появилась боль, жжение, дискомфорт при мочеиспускании или выделения из влагалища, имеющие неприятный запах, необходимо срочно обратиться к врачу. Болезнетворные микроорганизмы могут привести к внутриутробной инфекции и выкидышу.
Если появилась боль, жжение, дискомфорт при мочеиспускании или выделения из влагалища, имеющие неприятный запах, необходимо срочно обратиться к врачу. Болезнетворные микроорганизмы могут привести к внутриутробной инфекции и выкидышу.
 Если ваш малыш не спит, то вы сможете увидеть, как он машет ручками, приветствуя вас, а также передвигает ножками. Частота сердцебиения плода составляет 170-190 ударов в минуту.
Если ваш малыш не спит, то вы сможете увидеть, как он машет ручками, приветствуя вас, а также передвигает ножками. Частота сердцебиения плода составляет 170-190 ударов в минуту. Они представлены участком хориальной пластины, от которой отходит стволовая ворсина и ее ветвления.
Они представлены участком хориальной пластины, от которой отходит стволовая ворсина и ее ветвления.


 Однако в случае заражения коронавирусом беременные женщины не проявляют более тяжелых симптомов по сравнению с другими здоровыми взрослыми.
Однако в случае заражения коронавирусом беременные женщины не проявляют более тяжелых симптомов по сравнению с другими здоровыми взрослыми.
 В таких случаях врачи будут очень внимательно следить за женщиной в больнице.
В таких случаях врачи будут очень внимательно следить за женщиной в больнице.
 При среднетяжелых и тяжелых формах заболевания требуется госпитализация. В таком случае минздрав России рекомендует размещать беременную женщину в изолированной палате.
При среднетяжелых и тяжелых формах заболевания требуется госпитализация. В таком случае минздрав России рекомендует размещать беременную женщину в изолированной палате.
 Появляются линии ладоней и стоп. Теперь это уже не зародыш, а плод. Но изменение названия не означает, что будущее становится более определенным: риск существует на каждом этапе развития.
Появляются линии ладоней и стоп. Теперь это уже не зародыш, а плод. Но изменение названия не означает, что будущее становится более определенным: риск существует на каждом этапе развития.
 Даже на 9-м месяце беременности мозг не полностью сформирован. Если бы ребенок рождался с полностью образованной нервной системой, он провел бы в матке еще 12 месяцев.
Даже на 9-м месяце беременности мозг не полностью сформирован. Если бы ребенок рождался с полностью образованной нервной системой, он провел бы в матке еще 12 месяцев. Но так бывает не всегда.
Но так бывает не всегда.
 Малыш окончательно завершил свое развитие. А уже на 38−40-й неделе голова ребенка опускается в область малого таза — малыш вот-вот родится. Самое время собрать вещи в роддом!
Малыш окончательно завершил свое развитие. А уже на 38−40-й неделе голова ребенка опускается в область малого таза — малыш вот-вот родится. Самое время собрать вещи в роддом!
_und_entwicklung/08.06entwicklungsbiologie_I-schwangerschaft_und_verhuetung/pd-wikipediauser-euthman_-_tubal_pregnancy_with_embryo_(7.woche).jpg)
 Ильюшина, 4/1
Ильюшина, 4/1 05.2021 — выходной
05.2021 — выходной
 Во время родов в организме женщины происходит множество изменени, к которым природа готовила будущую мать на протяжении всей беременности. Это различные изменения в сердечно-сосудистой, эндокринной, дыхательной системах, системе свертывания крови и т.д. Часть этих изменений активизируется и во время кесарева сечения, а часть идет по другому сценарию.
Во время родов в организме женщины происходит множество изменени, к которым природа готовила будущую мать на протяжении всей беременности. Это различные изменения в сердечно-сосудистой, эндокринной, дыхательной системах, системе свертывания крови и т.д. Часть этих изменений активизируется и во время кесарева сечения, а часть идет по другому сценарию.
 Об этих особенностях и об охранительном режиме после родов женщине необходимо обязательно проконсультироваться с акушером-гинекологом, который принимал у нее роды или оперировал.
Об этих особенностях и об охранительном режиме после родов женщине необходимо обязательно проконсультироваться с акушером-гинекологом, который принимал у нее роды или оперировал.
 Поэтому перед выпиской из роддома каждой женщине необходимо очень подробно расспросить своего врача о том, какого режима необходимо придерживаться, какие физические нагрузки допустимы в ее состоянии, с какой частотой необходимо показываться врачу амбулаторно, в каких ситуациях необходимо показаться врачу немедленно.
Поэтому перед выпиской из роддома каждой женщине необходимо очень подробно расспросить своего врача о том, какого режима необходимо придерживаться, какие физические нагрузки допустимы в ее состоянии, с какой частотой необходимо показываться врачу амбулаторно, в каких ситуациях необходимо показаться врачу немедленно.

 Интересно, что мнения «бывалых» близких о том, какого режима маме стоит придерживаться после кесарева сечения, бывают диаметрально противоположными. Кого же слушать? Конечно, наблюдающего вас врача.
Интересно, что мнения «бывалых» близких о том, какого режима маме стоит придерживаться после кесарева сечения, бывают диаметрально противоположными. Кого же слушать? Конечно, наблюдающего вас врача.
 А послеродовый период – не время для экспериментов над собственным здоровьем.
А послеродовый период – не время для экспериментов над собственным здоровьем.
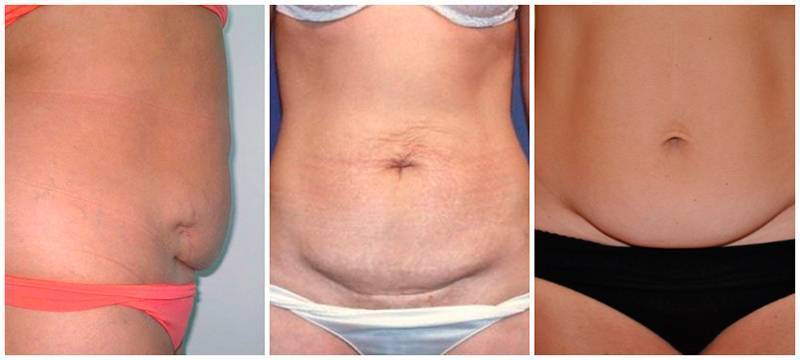 Так как процедура представляет собой полостную операцию с послойным рассечением слоев тканей брюшной стенки спереди. Сама операция недлительная, но рубцу после неё требуется надлежащий уход. Сначала роженицы сталкиваются с болями и неудобствами, а потом ещё всю жизнь некрасивый шрам напоминает им об оперативных родах.
Так как процедура представляет собой полостную операцию с послойным рассечением слоев тканей брюшной стенки спереди. Сама операция недлительная, но рубцу после неё требуется надлежащий уход. Сначала роженицы сталкиваются с болями и неудобствами, а потом ещё всю жизнь некрасивый шрам напоминает им об оперативных родах.  Кетгутовые швы накладываются непрерывным рядом;
Кетгутовые швы накладываются непрерывным рядом; Разрезание проходит в поперечном направлении ниже от середины расстояния между пупком и лобковой зоной на 3 см.
Разрезание проходит в поперечном направлении ниже от середины расстояния между пупком и лобковой зоной на 3 см. На седьмой день рассечение заживает.
На седьмой день рассечение заживает. 
 Проявляются эти болезни через месяц и более.
Проявляются эти болезни через месяц и более. Этот дефект удаляется исключительно специалистом.
Этот дефект удаляется исключительно специалистом.  В память о родах через кесарево у каждой мамы остается небольшой шов. Давай разберемся, как ухаживать за ним после операции, чтобы внешний вид шва был эстетичным, а при наступлении повторной беременности не беспокоил тебя.
В память о родах через кесарево у каждой мамы остается небольшой шов. Давай разберемся, как ухаживать за ним после операции, чтобы внешний вид шва был эстетичным, а при наступлении повторной беременности не беспокоил тебя. В редких случаях тянущие боли и дискомфорт сохраняются в течение года.
В редких случаях тянущие боли и дискомфорт сохраняются в течение года.
 Ухаживай за своим телом после операции, не пускай заживление на самотек, и тогда через год след от твоих родов будет едва заметен даже тебе самой!
Ухаживай за своим телом после операции, не пускай заживление на самотек, и тогда через год след от твоих родов будет едва заметен даже тебе самой! Однако дискомфорт и тянущие боли в этой области могут сохраняться и более длительное время — около года.
Однако дискомфорт и тянущие боли в этой области могут сохраняться и более длительное время — около года. Приблизительно в течение недели вы будете обрабатывать шов дома самостоятельно так же, как это делала медсестра в больнице.
Приблизительно в течение недели вы будете обрабатывать шов дома самостоятельно так же, как это делала медсестра в больнице.
 Если совсем коротко, то весь процесс можно описать так: врач разрезает брюшную стенку и матку женщины, достает ребенка и плаценту, зашивает места надрезов. Кесарево проходит под общим наркозом или местной анестезией.
Если совсем коротко, то весь процесс можно описать так: врач разрезает брюшную стенку и матку женщины, достает ребенка и плаценту, зашивает места надрезов. Кесарево проходит под общим наркозом или местной анестезией.
 Врач, делая всего один надрез сразу получает доступ к плоду. Операция менее травматична, соответственно, и раны заживают быстрее.
Врач, делая всего один надрез сразу получает доступ к плоду. Операция менее травматична, соответственно, и раны заживают быстрее. Тревогу эти симптомы вызывать не должны, если, конечно, не сопровождаются другими «сбоями» в заживлении ран.
Тревогу эти симптомы вызывать не должны, если, конечно, не сопровождаются другими «сбоями» в заживлении ран.
 Причин для беспокойства быть не должно, если это не гной и не сгустки крови. Впрочем, можете проконсультироваться с врачом, чтобы снять лишний стресс — он сейчас определенно лишний.
Причин для беспокойства быть не должно, если это не гной и не сгустки крови. Впрочем, можете проконсультироваться с врачом, чтобы снять лишний стресс — он сейчас определенно лишний.
 Такие отклонения встречаются, в основном, после двух и более операций кесарева сечения. В остальных случаях — большая редкость. Если заметили уплотнение, даже если оно размером с виноградину, нужно пройти обследование.
Такие отклонения встречаются, в основном, после двух и более операций кесарева сечения. В остальных случаях — большая редкость. Если заметили уплотнение, даже если оно размером с виноградину, нужно пройти обследование. Чтобы шов не разошелся и не воспалился, необходимо только соблюдать правила гигиены и следить за процессом рубцевания тканей.
Чтобы шов не разошелся и не воспалился, необходимо только соблюдать правила гигиены и следить за процессом рубцевания тканей. При наличии осложнений процесс затягивается до полугода.
При наличии осложнений процесс затягивается до полугода. А во-вторых, правильное меню только на пользу ребенку при грудном вскармливании.
А во-вторых, правильное меню только на пользу ребенку при грудном вскармливании.
 И конечно, интимная гигиена на первом месте — в целях не допустить нарушение микрофлоры, которое в ряде случаев приводит к нежелательным последствиям при заживлении внутренних швов. Нехарактерные выделения из влагалища должны стать поводом для обращения к врачу.
И конечно, интимная гигиена на первом месте — в целях не допустить нарушение микрофлоры, которое в ряде случаев приводит к нежелательным последствиям при заживлении внутренних швов. Нехарактерные выделения из влагалища должны стать поводом для обращения к врачу.
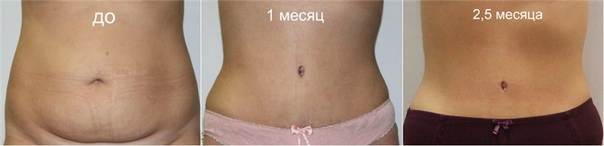 В развитых странах в среднем каждой четвертой женщине делают такую операцию. Показаний к кесареву сечению существует много: предлежание плаценты (плацента располагается в нижней части матки и перекрывает родовые пути), многоплодная беременность в сочетании с тазовым предлежанием первого плода, наличие двух и более рубцов на матке и т.д. Если будущей маме предстоит кесарево сечение, она, во-первых, не должна бояться — технология операции за годы ее применения скрупулезно отработана, а во-вторых, должна четко выполнять рекомендации врача.
В развитых странах в среднем каждой четвертой женщине делают такую операцию. Показаний к кесареву сечению существует много: предлежание плаценты (плацента располагается в нижней части матки и перекрывает родовые пути), многоплодная беременность в сочетании с тазовым предлежанием первого плода, наличие двух и более рубцов на матке и т.д. Если будущей маме предстоит кесарево сечение, она, во-первых, не должна бояться — технология операции за годы ее применения скрупулезно отработана, а во-вторых, должна четко выполнять рекомендации врача.
 За последние годы произошли значительные изменения и в системе родовспоможения, и в системе оказания первичной медицинской помощи. Роддома оборудованы самой современной медицинской техникой, персонал вежлив и приветлив, врачи постоянно подтверждают свою квалификацию, находясь в системе непрерывного медицинского образования.
За последние годы произошли значительные изменения и в системе родовспоможения, и в системе оказания первичной медицинской помощи. Роддома оборудованы самой современной медицинской техникой, персонал вежлив и приветлив, врачи постоянно подтверждают свою квалификацию, находясь в системе непрерывного медицинского образования.
 Выбор анестезии проводится согласно клиническим протоколам и рекомендациям Минздрава России.
Выбор анестезии проводится согласно клиническим протоколам и рекомендациям Минздрава России.

 Когда у женщины есть рубец на матке, она входит в группу риска, поэтому, скорее всего, она будет госпитализирована в стационар до родов, чтобы находиться под неусыпным вниманием врачей.
Когда у женщины есть рубец на матке, она входит в группу риска, поэтому, скорее всего, она будет госпитализирована в стационар до родов, чтобы находиться под неусыпным вниманием врачей.
 Это поможет сделать педиатр, который при необходимости направит ребенка к доктору узкого профиля для уточнения диагноза и корректного лечения.
Это поможет сделать педиатр, который при необходимости направит ребенка к доктору узкого профиля для уточнения диагноза и корректного лечения. 09.2018
09.2018 Процесс очень распространен в период прорезывания зубов, поэтому мамы и папы должны быть готовы к тому, что у грудного младенца слюни будут везде: на одежде, вещах, игрушках.
Процесс очень распространен в период прорезывания зубов, поэтому мамы и папы должны быть готовы к тому, что у грудного младенца слюни будут везде: на одежде, вещах, игрушках. 
 Вот почему в возрасте примерно 3 месяцев у ребенка происходит избыточное выделение слюны: зубы начинают пробиваться сквозь десны.
Вот почему в возрасте примерно 3 месяцев у ребенка происходит избыточное выделение слюны: зубы начинают пробиваться сквозь десны. Некоторые лекарства вызывают повышение мышечного тонуса губ, что приводит к избытку слюны.
Некоторые лекарства вызывают повышение мышечного тонуса губ, что приводит к избытку слюны.
 Нельзя оставить без внимания и тревожные для мамы симптомы, например, повышенное слюноотделение после второго месяца жизни. У грудничка текут слюни, которые поначалу не причиняют никакого дискомфорта ребенку, затем, через несколько дней выделение слюны становится более обильным, и маме приходится чаще менять одежду на крохе. Если подбородок ребенка постоянно будет находиться под воздействием слюны, то он раздражается, воспаляется и тут уже малыш начинает проявлять беспокойство, ведь раздражение и сыпь причиняют ему боль. Почему у грудничка текут слюни, и чем характеризуется данное явление, рассмотрим далее в статье.
Нельзя оставить без внимания и тревожные для мамы симптомы, например, повышенное слюноотделение после второго месяца жизни. У грудничка текут слюни, которые поначалу не причиняют никакого дискомфорта ребенку, затем, через несколько дней выделение слюны становится более обильным, и маме приходится чаще менять одежду на крохе. Если подбородок ребенка постоянно будет находиться под воздействием слюны, то он раздражается, воспаляется и тут уже малыш начинает проявлять беспокойство, ведь раздражение и сыпь причиняют ему боль. Почему у грудничка текут слюни, и чем характеризуется данное явление, рассмотрим далее в статье. А слюна смягчает воспаленные десны и обладает противовоспалительным действием, так задумано самой природой. Со слюнотечением в этом случае вы вряд ли справитесь, а вот помочь зубкам появиться на свет вы можете, купив грудничку игрушки-грызунки и специальные прорезыватели, например наполненные водой. Их можно охлаждать в холодильнике и давать чесать десны ребенку. Болезненные ощущения будут гораздо менее интенсивными.
А слюна смягчает воспаленные десны и обладает противовоспалительным действием, так задумано самой природой. Со слюнотечением в этом случае вы вряд ли справитесь, а вот помочь зубкам появиться на свет вы можете, купив грудничку игрушки-грызунки и специальные прорезыватели, например наполненные водой. Их можно охлаждать в холодильнике и давать чесать десны ребенку. Болезненные ощущения будут гораздо менее интенсивными. Любой грязный предмет может у ребенка вызвать неприятное заболевание – стоматит. Организм хочет всеми силами избавиться от возбудителя инфекции, а так как слюна обладает бактерицидными свойствами, то ротовая полость в прямом смысле слова омывается слюной от микробов. Отсюда и жалобы родителей на повышенное слюноотделение у малышей.
Любой грязный предмет может у ребенка вызвать неприятное заболевание – стоматит. Организм хочет всеми силами избавиться от возбудителя инфекции, а так как слюна обладает бактерицидными свойствами, то ротовая полость в прямом смысле слова омывается слюной от микробов. Отсюда и жалобы родителей на повышенное слюноотделение у малышей.
 Переждите этот период, а для исключения постановки ложных диагнозов обратитесь к специалисту – вашему участковому педиатру. Легкого вам прорезывания, будьте здоровы!
Переждите этот период, а для исключения постановки ложных диагнозов обратитесь к специалисту – вашему участковому педиатру. Легкого вам прорезывания, будьте здоровы! Благодаря слюне мы можем чувствовать вкус еды, у нас появляется аппетит.
Благодаря слюне мы можем чувствовать вкус еды, у нас появляется аппетит. В этом возрасте ребенок пытается тянуть все предметы в рот, таким образом узнавая окружающую среду. Зачастую игрушки нестерильны, и микробы, которые попадают в организм, начинают его атаковать.
В этом возрасте ребенок пытается тянуть все предметы в рот, таким образом узнавая окружающую среду. Зачастую игрушки нестерильны, и микробы, которые попадают в организм, начинают его атаковать.

 Если этого не сделать вовремя, то у ребёнка могут возникнуть проблемы с речевой деятельностью. Скопление слюны во рту не позволяет ребёнку внятно произносить слова, что может в дальнейшем сказаться на психическом здоровье.
Если этого не сделать вовремя, то у ребёнка могут возникнуть проблемы с речевой деятельностью. Скопление слюны во рту не позволяет ребёнку внятно произносить слова, что может в дальнейшем сказаться на психическом здоровье. Повышенное слюноотделение может свидетельствовать о проблемах со здоровьем. Гиперсаливация часто является побочным эффектом того или иного заболевания. Если вам кажется, что ваш организм вырабатывает слишком много слюны, проконсультируйтесь со стоматологом или терапевтом.
Повышенное слюноотделение может свидетельствовать о проблемах со здоровьем. Гиперсаливация часто является побочным эффектом того или иного заболевания. Если вам кажется, что ваш организм вырабатывает слишком много слюны, проконсультируйтесь со стоматологом или терапевтом.


 Когда у ребенка текут слюни в большом количестве, это часто приводит к появлению сыпи в области рта, но в лечении она не нуждается (подробнее в статье: текут слюни у месячного ребенка). Просто это время нужно переждать. К появлению же обильного слюнотечения уже после исполнения ребенку 2 лет родителям стоит относиться более внимательно, так как вызвать его способны различные патологические причины.
Когда у ребенка текут слюни в большом количестве, это часто приводит к появлению сыпи в области рта, но в лечении она не нуждается (подробнее в статье: текут слюни у месячного ребенка). Просто это время нужно переждать. К появлению же обильного слюнотечения уже после исполнения ребенку 2 лет родителям стоит относиться более внимательно, так как вызвать его способны различные патологические причины. Подобные причины вполне вероятны, если отсутствуют другие симптомы (например, у крохи лезут первые зубы, и он поэтому все время сосет кулачки).
Подобные причины вполне вероятны, если отсутствуют другие симптомы (например, у крохи лезут первые зубы, и он поэтому все время сосет кулачки). также: что делать, если ребенок сосет палец?). Формирование первых зубов начинается глубоко в десне. Преодолевая путь наверх, они травмирует десневые ткани, что доставляет немало болезненных ощущений, вот почему ребенок сосет свой кулак и вечно сует пальцы в рот. Слюна способствует размягчению десен, таким образом, уменьшая болевые ощущения, которые испытывает ребенок.
также: что делать, если ребенок сосет палец?). Формирование первых зубов начинается глубоко в десне. Преодолевая путь наверх, они травмирует десневые ткани, что доставляет немало болезненных ощущений, вот почему ребенок сосет свой кулак и вечно сует пальцы в рот. Слюна способствует размягчению десен, таким образом, уменьшая болевые ощущения, которые испытывает ребенок. Подобная сыпь, которая появляется в результате без конца текущих слюнок, причиняет далеко не самые приятные ощущения и дополнительные неудобства. Плюс ко всему, большой объем выделяемых слюней способен провоцировать у крохи кашель.
Подобная сыпь, которая появляется в результате без конца текущих слюнок, причиняет далеко не самые приятные ощущения и дополнительные неудобства. Плюс ко всему, большой объем выделяемых слюней способен провоцировать у крохи кашель. Одновременно с этим они отлично впитывают лишние слюнки. Важно регулярно отправлять их в стирку и качественно полоскать.
Одновременно с этим они отлично впитывают лишние слюнки. Важно регулярно отправлять их в стирку и качественно полоскать. Также в ней описаны те меры, которые можно предпринять, чтобы как-то облегчить его состояние:
Также в ней описаны те меры, которые можно предпринять, чтобы как-то облегчить его состояние: В домашних условиях можно полоскать рот раствором соды
В домашних условиях можно полоскать рот раствором соды
 При нарушении функционирования рефлекторной сенсомоторной дуги, в результате искажения чувствительности, или другими словами, при гипестезии, поток информации из ротовой полости не достигает мозга. Это приводит к тому, что число непроизвольных глотаний в течение дня уменьшается, а значит, количество слюны растет.
При нарушении функционирования рефлекторной сенсомоторной дуги, в результате искажения чувствительности, или другими словами, при гипестезии, поток информации из ротовой полости не достигает мозга. Это приводит к тому, что число непроизвольных глотаний в течение дня уменьшается, а значит, количество слюны растет.

 Подробнее »
Подробнее » Ощущения, возникающие при прорезывании зубов, стимулируют слюнотечение. Однако то, что у вашего трехмесячного ребенка текут слюни, не означает, что вы скоро увидите, как вылезет зуб.Первый зуб обычно появляется ближе к 6-месячному возрасту.
Ощущения, возникающие при прорезывании зубов, стимулируют слюнотечение. Однако то, что у вашего трехмесячного ребенка текут слюни, не означает, что вы скоро увидите, как вылезет зуб.Первый зуб обычно появляется ближе к 6-месячному возрасту. Вдобавок средний человек производит от двух до четырех литров слюны в день!
Вдобавок средний человек производит от двух до четырех литров слюны в день! Меняется и сон малыша.
Меняется и сон малыша.
 Ребёнок учится соединять отдельные действия и изменяющиеся состояния, а затем формировать из них события. Например, теперь малыш может перекладывать игрушку из одной руки в другую, рассматривать ее со всех сторон, может осознанно потрясти игрушкой с целью извлечения звука.
Ребёнок учится соединять отдельные действия и изменяющиеся состояния, а затем формировать из них события. Например, теперь малыш может перекладывать игрушку из одной руки в другую, рассматривать ее со всех сторон, может осознанно потрясти игрушкой с целью извлечения звука. Они имеют три дневных сна продолжительностью 1,5–2 часа. Возможно наличие одного или нескольких 40-минутных снов. Часто малышам 4–5 месяцев трудно установить регулярные дневные сны, поскольку их биоритмы еще не настроились окончательно.
Они имеют три дневных сна продолжительностью 1,5–2 часа. Возможно наличие одного или нескольких 40-минутных снов. Часто малышам 4–5 месяцев трудно установить регулярные дневные сны, поскольку их биоритмы еще не настроились окончательно.
 Это вызвано изменениями, происходящими с ребенком. Очень важно в такой непростой для малыша и для родителей период принять эти изменения и ориентироваться на потребности ребенка.
Это вызвано изменениями, происходящими с ребенком. Очень важно в такой непростой для малыша и для родителей период принять эти изменения и ориентироваться на потребности ребенка.


 Например, когда ребенок рос-рос-рос и вдруг останавливается. Оценка антропометрических показателей проводится врачом ежемесячно, и при своевременном посещении поликлиники педиатр обязательно заметит отклонения в развитии грудничка.
Например, когда ребенок рос-рос-рос и вдруг останавливается. Оценка антропометрических показателей проводится врачом ежемесячно, и при своевременном посещении поликлиники педиатр обязательно заметит отклонения в развитии грудничка.
 Часто в этом возрасте рост мальчиков достигает 66 см, вес — 7,2 кг, в то время как девочки редко дотягивают до 63 см и их вес часто не превышает 6,5 кг. В остальном различия между здоровыми детьми обоих полов на этом этапе незначительны и зависят от конституциональных особенностей, характера, национальной принадлежности ребенка и других факторов.
Часто в этом возрасте рост мальчиков достигает 66 см, вес — 7,2 кг, в то время как девочки редко дотягивают до 63 см и их вес часто не превышает 6,5 кг. В остальном различия между здоровыми детьми обоих полов на этом этапе незначительны и зависят от конституциональных особенностей, характера, национальной принадлежности ребенка и других факторов.


 Если в течение нескольких суток реакции на новую пищу не отмечалось, можно немного сместить время ее приема. Овощное пюре оптимально предлагать в обеденное время, а каши лучше давать на ужин, чтобы ребенок дольше оставался сытым и постепенно отучался от ночных кормлений.
Если в течение нескольких суток реакции на новую пищу не отмечалось, можно немного сместить время ее приема. Овощное пюре оптимально предлагать в обеденное время, а каши лучше давать на ужин, чтобы ребенок дольше оставался сытым и постепенно отучался от ночных кормлений. Сроки их введения — 6—8 месяцев;
Сроки их введения — 6—8 месяцев; Молочко в желудке формирует мягкий створоженный сгусток, он хорошо расщепляется ферментами и усваивается. В нем также практически нет сложного альфа-S1-казеин белка, поэтому смесь менее аллергенна и переваривается легче. К тому же в ее составе есть:
Молочко в желудке формирует мягкий створоженный сгусток, он хорошо расщепляется ферментами и усваивается. В нем также практически нет сложного альфа-S1-казеин белка, поэтому смесь менее аллергенна и переваривается легче. К тому же в ее составе есть: В случае необходимости малыш может попробовать первое блюдо прикорма — овощное пюре или кашу. Но не стоит торопить естественное развитие грудничка, нагружать его слишком интенсивными физическими занятиями, предлагать продукты не по возрасту. Обязательно следует своевременно посещать врача-педиатра и выполнять его рекомендации.
В случае необходимости малыш может попробовать первое блюдо прикорма — овощное пюре или кашу. Но не стоит торопить естественное развитие грудничка, нагружать его слишком интенсивными физическими занятиями, предлагать продукты не по возрасту. Обязательно следует своевременно посещать врача-педиатра и выполнять его рекомендации.
 Начинают с коррекции питания. При грудном вскармливании следят за правильностью захвата соска вместе с ареолой и положением ребенка. Мама должна кормить его сидя, удерживая младенца под углом 45-60°. В таком положении воздух естественным путем покидает желудок и меньше риск заброса еды в пищевод. После приема пищи малыша нужно держать в вертикально в течение 20-40 минут.
Начинают с коррекции питания. При грудном вскармливании следят за правильностью захвата соска вместе с ареолой и положением ребенка. Мама должна кормить его сидя, удерживая младенца под углом 45-60°. В таком положении воздух естественным путем покидает желудок и меньше риск заброса еды в пищевод. После приема пищи малыша нужно держать в вертикально в течение 20-40 минут. Их конструкция отличается от традиционных. В бутылочке стоит специальный клапан, который предотвращает заглатывание воздуха во время еды. Так же необходимо контролировать, чтобы диаметр отверстия на соске не позволял вытекать молоку струей, оно должно медленно капать.
Их конструкция отличается от традиционных. В бутылочке стоит специальный клапан, который предотвращает заглатывание воздуха во время еды. Так же необходимо контролировать, чтобы диаметр отверстия на соске не позволял вытекать молоку струей, оно должно медленно капать. При обращении к врачу рассказывают о характере питания, сроках появления симптомов и течении родов, чтобы он могу предположить причину срыгиваний.
При обращении к врачу рассказывают о характере питания, сроках появления симптомов и течении родов, чтобы он могу предположить причину срыгиваний. Пища выходит фонтаном, имеет кислый запах, молоко свернулось. Это уже не срыгивание, а рвота. Она может быть показателем тяжелых неврологических нарушений. Если грудничка рвет несколько раз подряд, появились другие симптомы, необходима экстренная помощь.
Пища выходит фонтаном, имеет кислый запах, молоко свернулось. Это уже не срыгивание, а рвота. Она может быть показателем тяжелых неврологических нарушений. Если грудничка рвет несколько раз подряд, появились другие симптомы, необходима экстренная помощь.


 А при введении в рацион соков детский организм начинает получать новые минеральные вещества, углеводы, витамины; сколько – зависит от состава сока. Дети до 1 года должны выпивать не более 60-120 мл в день таких напитков. С 1 года до 3 лет – не более 150 мл. Возможно также включение в рацион домашних компотов, морсов, но в качестве десерта, а не питья. До 2 лет давать ребенку чай отдельно от приемов пищи не стоит, поскольку он снижает всасывание железа.
А при введении в рацион соков детский организм начинает получать новые минеральные вещества, углеводы, витамины; сколько – зависит от состава сока. Дети до 1 года должны выпивать не более 60-120 мл в день таких напитков. С 1 года до 3 лет – не более 150 мл. Возможно также включение в рацион домашних компотов, морсов, но в качестве десерта, а не питья. До 2 лет давать ребенку чай отдельно от приемов пищи не стоит, поскольку он снижает всасывание железа.
 Если ваш ребенок ест менее 33 унций смеси в день, рекомендуется принимать добавки. Кожа может сделать это, если подвергнуться воздействию солнечного света, но никто не знает, насколько это идеально, и риск слишком большого количества солнца велик.Узнайте больше на нашей странице витамина D.
Если ваш ребенок ест менее 33 унций смеси в день, рекомендуется принимать добавки. Кожа может сделать это, если подвергнуться воздействию солнечного света, но никто не знает, насколько это идеально, и риск слишком большого количества солнца велик.Узнайте больше на нашей странице витамина D.

 Повеселись! Не ожидайте многого. Большая часть питания вашего ребенка по-прежнему будет поступать из смеси или грудного молока.Потерпи. Дайте ему время попрактиковаться в еде ложкой.
Повеселись! Не ожидайте многого. Большая часть питания вашего ребенка по-прежнему будет поступать из смеси или грудного молока.Потерпи. Дайте ему время попрактиковаться в еде ложкой.


 И по мере того, как эти системы объединяются, они начинают подключать вашего ребенка к более широкому миру вне его самих. Самое главное, не каждый ребенок будет общаться одинаково. Ищите особый способ общения вашего ребенка.
И по мере того, как эти системы объединяются, они начинают подключать вашего ребенка к более широкому миру вне его самих. Самое главное, не каждый ребенок будет общаться одинаково. Ищите особый способ общения вашего ребенка. Младенцы, которые борются с физическим развитием, могут иметь тенденцию держать конечности подтянутыми и могут просто казаться вялыми и вялыми.
Младенцы, которые борются с физическим развитием, могут иметь тенденцию держать конечности подтянутыми и могут просто казаться вялыми и вялыми. Как ни странно, цвет может немного измениться, и вы можете не знать, к какому цвету придут их глаза еще несколько недель. Это естественно, если немного грустно. Прощай, детский блюз.
Как ни странно, цвет может немного измениться, и вы можете не знать, к какому цвету придут их глаза еще несколько недель. Это естественно, если немного грустно. Прощай, детский блюз. Теперь ему понравится смотреть на ярко раскрашенные мобильные телефоны и играть в тренажерные залы.
Теперь ему понравится смотреть на ярко раскрашенные мобильные телефоны и играть в тренажерные залы. В течение первых шести месяцев ваш ребенок получает все необходимые ему питательные вещества из грудного молока или молочной смеси.
В течение первых шести месяцев ваш ребенок получает все необходимые ему питательные вещества из грудного молока или молочной смеси. Дополнительное молоко не подходит для детей младше шести месяцев. Текущая смесь вашего ребенка сможет дать ему все, что ему нужно, пока он не станет достаточно взрослым, чтобы начать есть твердую пищу.
Дополнительное молоко не подходит для детей младше шести месяцев. Текущая смесь вашего ребенка сможет дать ему все, что ему нужно, пока он не станет достаточно взрослым, чтобы начать есть твердую пищу. Как только ему это удастся, он может попытаться засунуть его в рот, так что держитесь ближе.
Как только ему это удастся, он может попытаться засунуть его в рот, так что держитесь ближе.


 ]
]

 Он обеспечивает полноценное питание ребенка в течение первого года жизни, включая поддержку развития его мозга и глаз.
Он обеспечивает полноценное питание ребенка в течение первого года жизни, включая поддержку развития его мозга и глаз.

 Он также может научиться использовать руки, чтобы хватать вещи, и, возможно, переворачивается самостоятельно.
Он также может научиться использовать руки, чтобы хватать вещи, и, возможно, переворачивается самостоятельно.
 ) Она не может полностью воспринимать объекты и глубину в трех измерениях, поэтому она еще не полностью понимает, что видит, но ей становится лучше приспосабливать глаза. и голова, чтобы следовать за объектами, когда они движутся.
) Она не может полностью воспринимать объекты и глубину в трех измерениях, поэтому она еще не полностью понимает, что видит, но ей становится лучше приспосабливать глаза. и голова, чтобы следовать за объектами, когда они движутся. У них не получится, но практика им понравится. Со временем ваш ребенок научится перекатываться с живота на спину, что удивит его даже больше, чем вас.
У них не получится, но практика им понравится. Со временем ваш ребенок научится перекатываться с живота на спину, что удивит его даже больше, чем вас. В результате у многих младенцев не было столько времени на живот, как раньше, поэтому они начали переворачиваться в более старшем возрасте. Это хорошо! Вы можете помочь, предоставив им больше времени на живот, пока они бодрствуют и находятся под присмотром, но не переживайте.
В результате у многих младенцев не было столько времени на живот, как раньше, поэтому они начали переворачиваться в более старшем возрасте. Это хорошо! Вы можете помочь, предоставив им больше времени на живот, пока они бодрствуют и находятся под присмотром, но не переживайте. Не бойтесь обсудить это со своим врачом.
Не бойтесь обсудить это со своим врачом.

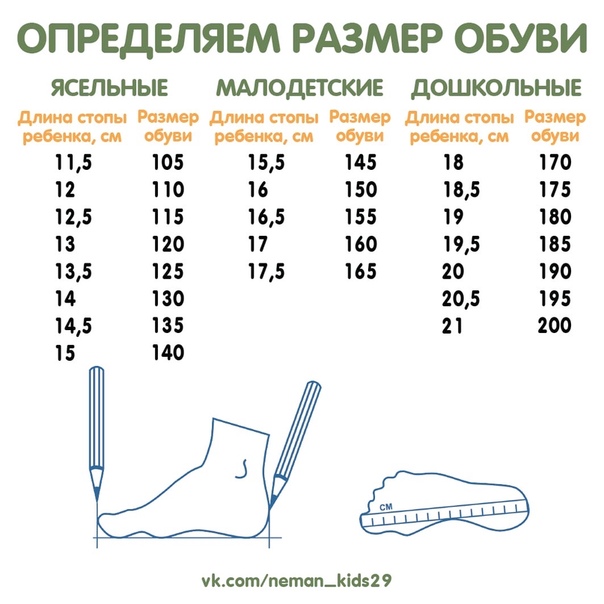 (cм)
(cм) (cм)
(cм) (cм)
(cм) (cм)
(cм) Единица измерения обуви в Европе — один штрих. Он равен 2/3 сантиметра (6,7 мм). Длина стельки в обуви больше, чем размер ноги ребенка. Обычно стелька длиннее на 1-1,5 см.
Единица измерения обуви в Европе — один штрих. Он равен 2/3 сантиметра (6,7 мм). Длина стельки в обуви больше, чем размер ноги ребенка. Обычно стелька длиннее на 1-1,5 см.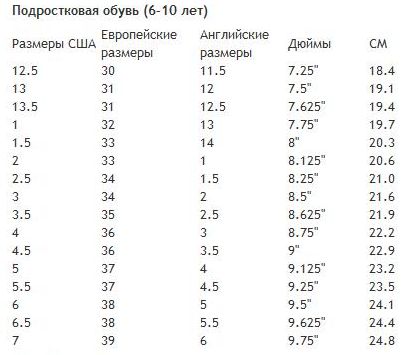 Пока ребенок не достигнет подросткового возраста, его параметры будут меняться каждый сезон. И если раньше размер детской обуви можно было определить по возрасту, то сейчас современные малыши развиваются гораздо быстрее. Покупать обувь малышу интуитивно – это крайняя мера. Лучшего всего проделать несколько простых действий, которые помогут не ошибиться при выборе модели для ребенка.
Пока ребенок не достигнет подросткового возраста, его параметры будут меняться каждый сезон. И если раньше размер детской обуви можно было определить по возрасту, то сейчас современные малыши развиваются гораздо быстрее. Покупать обувь малышу интуитивно – это крайняя мера. Лучшего всего проделать несколько простых действий, которые помогут не ошибиться при выборе модели для ребенка. Базовая единица для вычислений – штрих, которая соответствует 2/3 сантиметра. Стелька модели обычно превышает длину стопы на 10-15 мм. Это называется декоративным припуском, который используется во время изготовления изделия. Раньше каждый производитель самостоятельно определял для себя величину данного показателя. Но после утверждения стандартов качества, декоративный припуск не должен превышать 1 см.
Базовая единица для вычислений – штрих, которая соответствует 2/3 сантиметра. Стелька модели обычно превышает длину стопы на 10-15 мм. Это называется декоративным припуском, который используется во время изготовления изделия. Раньше каждый производитель самостоятельно определял для себя величину данного показателя. Но после утверждения стандартов качества, декоративный припуск не должен превышать 1 см.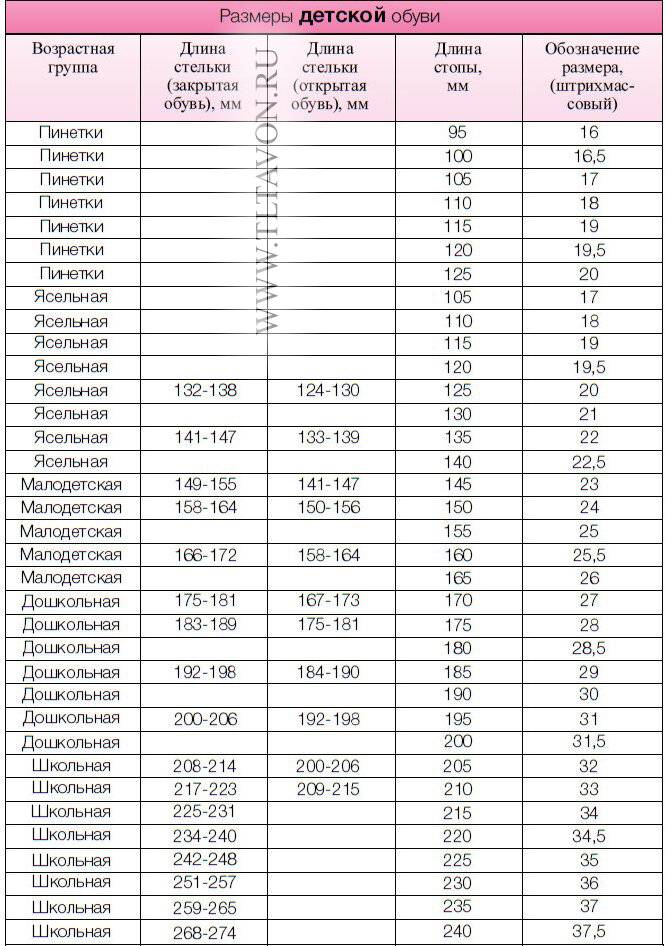
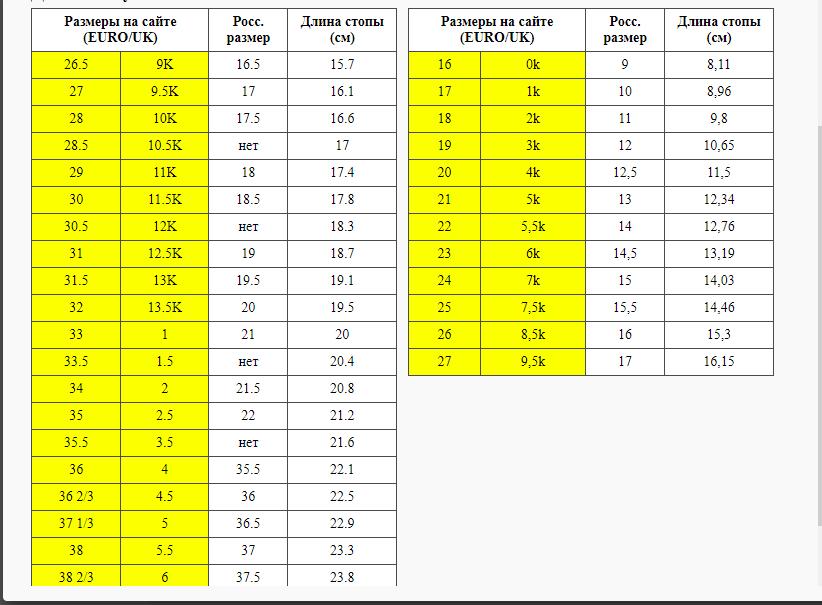 Аналогичные действия делаем и с другой ногой ребенка. Зачастую, показатели будут отличаться друг от друга с интервалом 0,5 см. Поэтому для покупки обувной продукции берите за образец более крупное число. Далее в необходимой размерной сетке находим соответствие размеров детской обуви и можем совершать покупку. Важный нюанс: некоторые производители обувных изделий руководствуются собственной таблицей размеров. Уточняйте этот вопрос до приобретения, что бы не случилось конфуза. Здесь на страничке, Вы найдете подробную таблицу с действующими размерными сетками мира для детских изделий. Желаем успешных обновок для Ваших детей!
Аналогичные действия делаем и с другой ногой ребенка. Зачастую, показатели будут отличаться друг от друга с интервалом 0,5 см. Поэтому для покупки обувной продукции берите за образец более крупное число. Далее в необходимой размерной сетке находим соответствие размеров детской обуви и можем совершать покупку. Важный нюанс: некоторые производители обувных изделий руководствуются собственной таблицей размеров. Уточняйте этот вопрос до приобретения, что бы не случилось конфуза. Здесь на страничке, Вы найдете подробную таблицу с действующими размерными сетками мира для детских изделий. Желаем успешных обновок для Ваших детей!
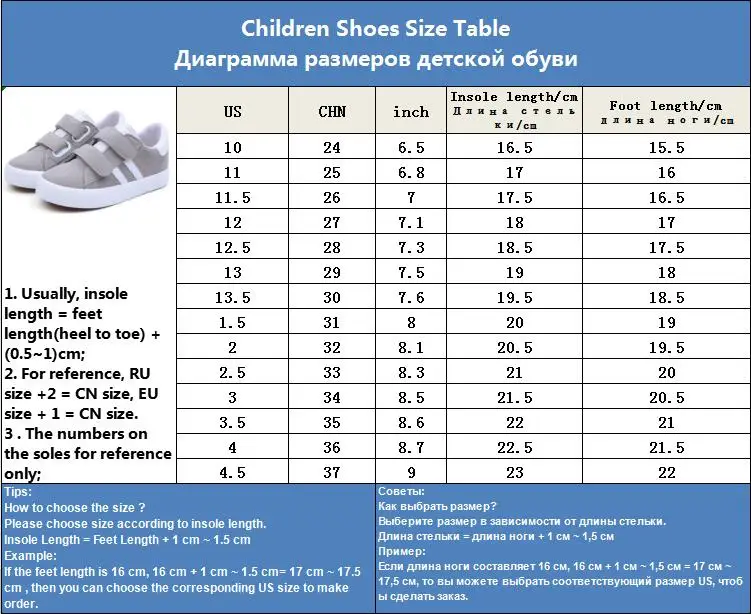
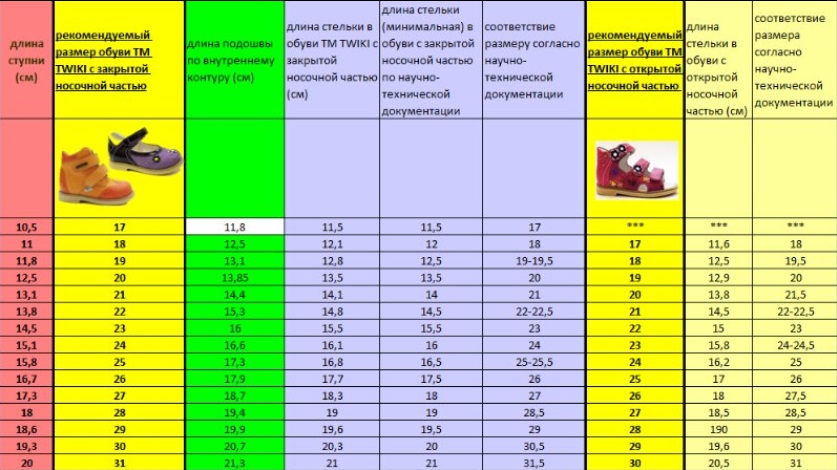 5
5 На полученном рисунке проведите линию от большого пальца до пятки и измерьте это расстояние. То же проделайте со второй ногой. Если длина стопы на одной ноге отличается от другой, ориентируйтесь на больший показатель. Найдите в таблице полученный размер в сантиметрах и соответствующий ему размер обуви для заказа.
На полученном рисунке проведите линию от большого пальца до пятки и измерьте это расстояние. То же проделайте со второй ногой. Если длина стопы на одной ноге отличается от другой, ориентируйтесь на больший показатель. Найдите в таблице полученный размер в сантиметрах и соответствующий ему размер обуви для заказа.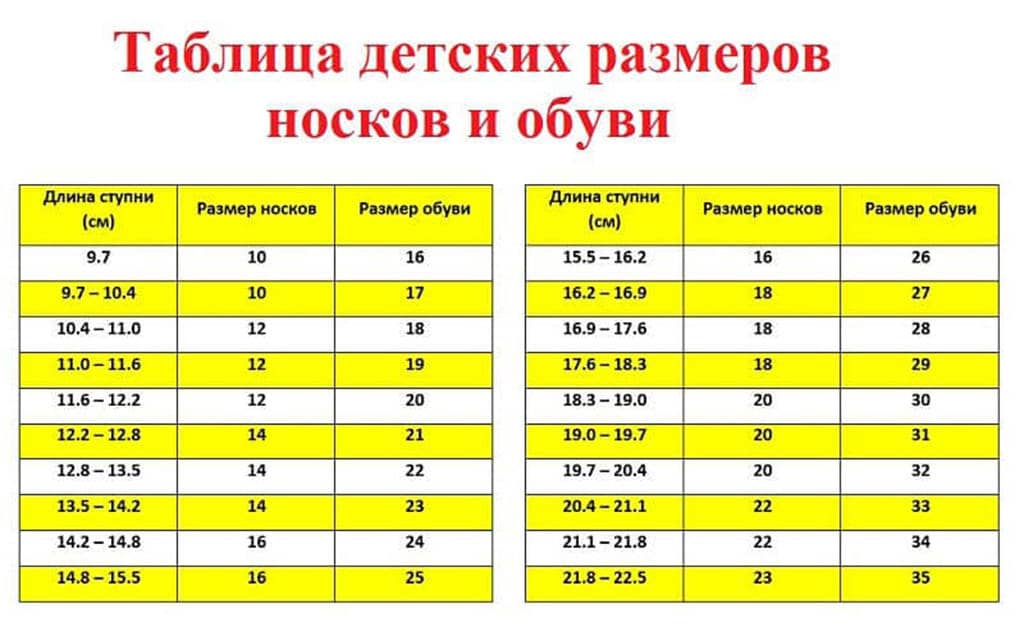 В носочной части должно быть достаточно места для пальцев. При ходьбе обувь не должна спадать с пятки.
В носочной части должно быть достаточно места для пальцев. При ходьбе обувь не должна спадать с пятки.
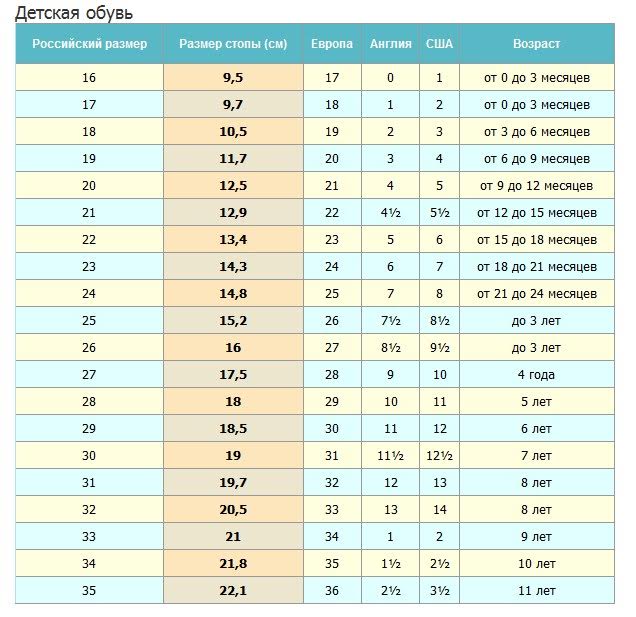
 Например, размер колготок: 74,48,12 можно купить на ребенка от годика до полутора лет, если рост его не менее 74 см. Если ребенок при росте 74 см. достаточно полноват, то лучше приобрести колготки на размер больше, т.е. 80-86.
Например, размер колготок: 74,48,12 можно купить на ребенка от годика до полутора лет, если рост его не менее 74 см. Если ребенок при росте 74 см. достаточно полноват, то лучше приобрести колготки на размер больше, т.е. 80-86.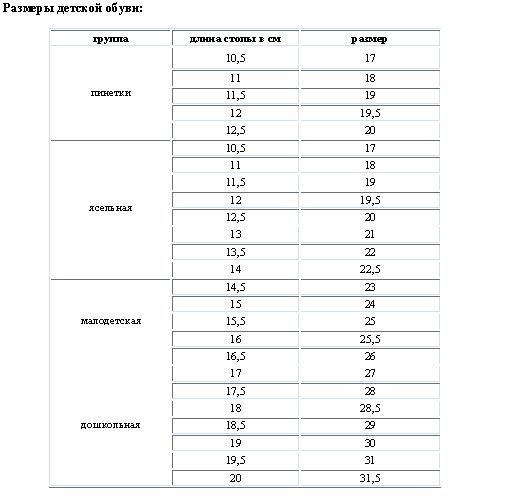
 Общие рекомендации
Общие рекомендации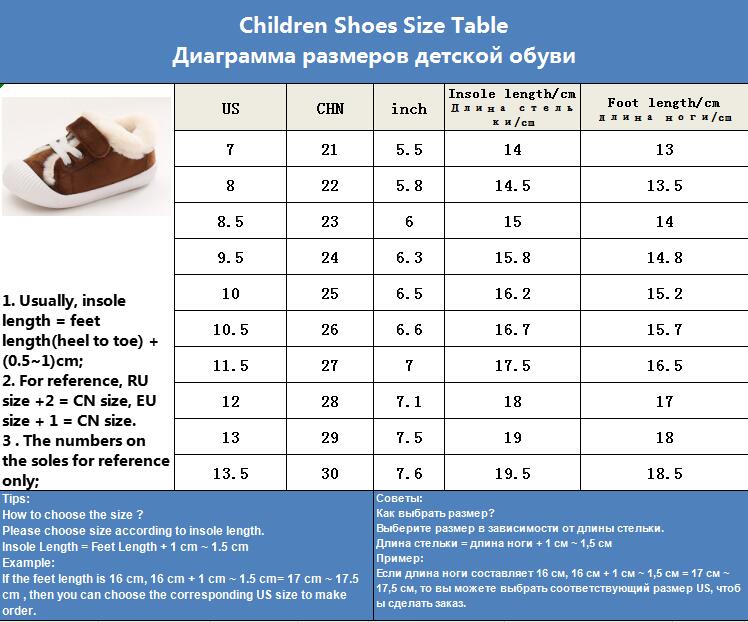 Особенно внимательным нужно быть при заказе детской обуви, так как размеры детской обуви в США различаются не только в зависимости от длины стопы, но и в зависимости от возраста.
Особенно внимательным нужно быть при заказе детской обуви, так как размеры детской обуви в США различаются не только в зависимости от длины стопы, но и в зависимости от возраста.
 Поскольку маленькие дети растут быстро, для новорожденных обувь нужно заказывать с некоторым запасом: пока посылка дойдет, обувь как раз будет впору.
Поскольку маленькие дети растут быстро, для новорожденных обувь нужно заказывать с некоторым запасом: пока посылка дойдет, обувь как раз будет впору. Это касается в основном фирменных магазинов конкретных производителей (например, обувь Ralph Lauren может оказаться чуть больше, а детская одежда GAP — чуть меньше). Поэтому перед оформлением покупки отыщите на сайте размерную таблицу (обычно ссылка на нее располагается в непосредственной близости от выпадающего списка выбора размера) и сверьтесь с ней, чтобы не допустить ошибок и заказать для своего ребенка действительно удобную обувь нужного размера.
Это касается в основном фирменных магазинов конкретных производителей (например, обувь Ralph Lauren может оказаться чуть больше, а детская одежда GAP — чуть меньше). Поэтому перед оформлением покупки отыщите на сайте размерную таблицу (обычно ссылка на нее располагается в непосредственной близости от выпадающего списка выбора размера) и сверьтесь с ней, чтобы не допустить ошибок и заказать для своего ребенка действительно удобную обувь нужного размера. 5
5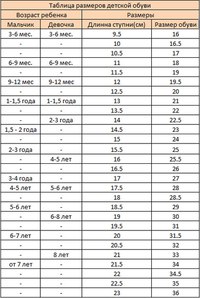 5
5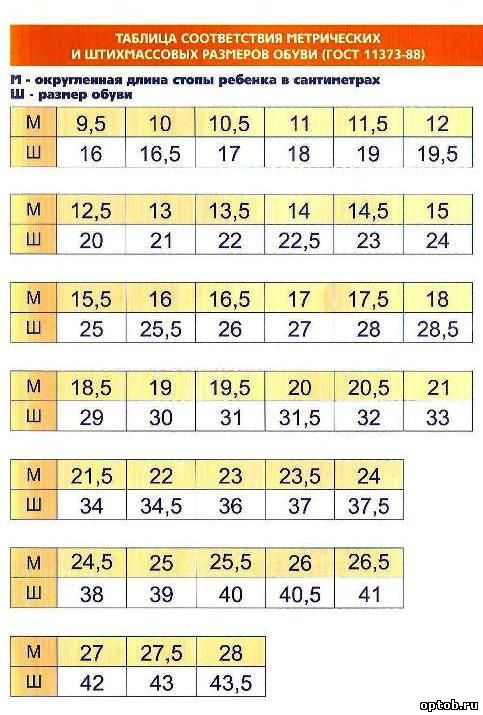 В детской обуви учитывается все: от резиновой подошвы, предназначенной для ограничения спотыкания и других несчастных случаев, до мягкой ткани, такой как кожа или замша, созданной для комфорта и соответствующей форме стопы по мере ее роста.Это важно не только для того, чтобы помочь ребенку, когда он начинает ходить, но и для предотвращения потенциальных проблем со здоровьем, связанных с плохо сидящей обувью. Если вам нужно наше руководство по размеру одежды, перейдите сюда.
В детской обуви учитывается все: от резиновой подошвы, предназначенной для ограничения спотыкания и других несчастных случаев, до мягкой ткани, такой как кожа или замша, созданной для комфорта и соответствующей форме стопы по мере ее роста.Это важно не только для того, чтобы помочь ребенку, когда он начинает ходить, но и для предотвращения потенциальных проблем со здоровьем, связанных с плохо сидящей обувью. Если вам нужно наше руководство по размеру одежды, перейдите сюда.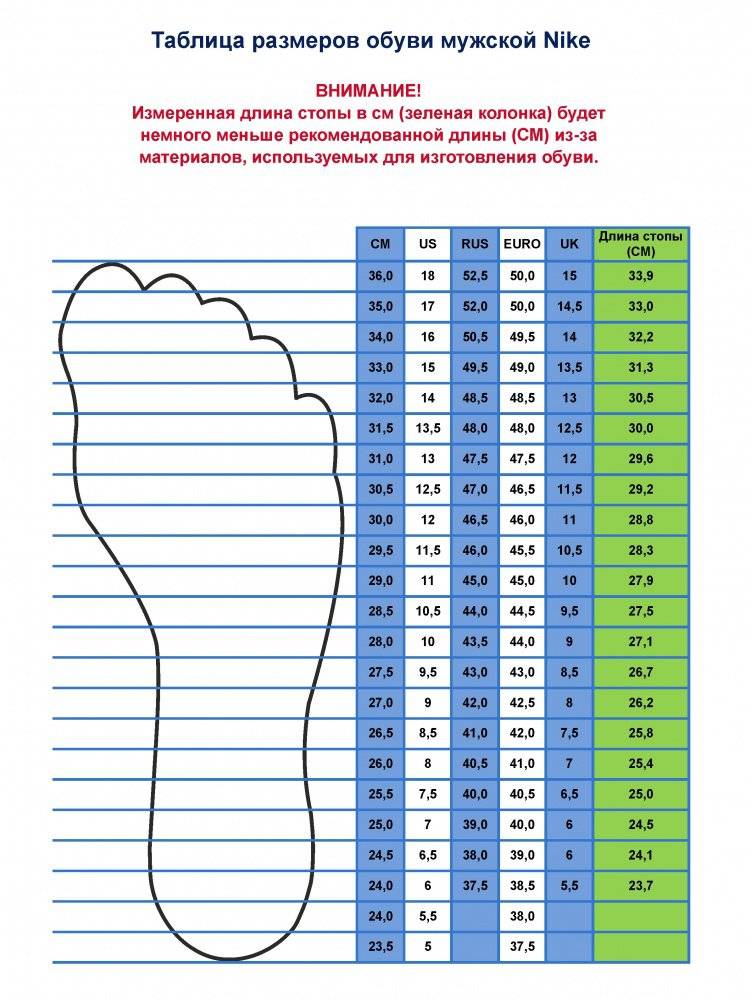


 Большая масса тела отрицательно влияет на слабую мышечную систему.
Большая масса тела отрицательно влияет на слабую мышечную систему.
 Обычно это происходит в полугодовалом возрасте. Преждевременное использование устройства может привести к излишней нагрузке на позвоночник и, соответственно, серьезным заболеваниям в будущем.
Обычно это происходит в полугодовалом возрасте. Преждевременное использование устройства может привести к излишней нагрузке на позвоночник и, соответственно, серьезным заболеваниям в будущем. Правильно проведенный подготовительный курс снимет все вопросы по поводу того, во сколько месяцев можно сажать ребенка. Он сядет самостоятельно!
Правильно проведенный подготовительный курс снимет все вопросы по поводу того, во сколько месяцев можно сажать ребенка. Он сядет самостоятельно! Что важно знать об использовании ходунков, прыгунков и кенгуру?
Что важно знать об использовании ходунков, прыгунков и кенгуру? Большинство моделей предусматривает 2 положения: лицом к маме и от нее. Используется кенгуру примерно с 6 месяцев, когда позвоночник уже немного окрепнет. Есть модели, в которые можно сажать и 4-5 месячного карапуза. Точнее даже, держать его в положении полулежа. Врачи считают, что использование кенгуру допустимо тогда, когда ребенок начинает самостоятельно сидеть, а это происходит обычно не ранее 6 месяцев. Причем эта рекомендация относится и к девочкам, и к мальчикам. В противном случае происходит искривление костей позвоночника и таза.
Большинство моделей предусматривает 2 положения: лицом к маме и от нее. Используется кенгуру примерно с 6 месяцев, когда позвоночник уже немного окрепнет. Есть модели, в которые можно сажать и 4-5 месячного карапуза. Точнее даже, держать его в положении полулежа. Врачи считают, что использование кенгуру допустимо тогда, когда ребенок начинает самостоятельно сидеть, а это происходит обычно не ранее 6 месяцев. Причем эта рекомендация относится и к девочкам, и к мальчикам. В противном случае происходит искривление костей позвоночника и таза. com
com Нормально развивающаяся девочка в полгода может сидеть с родительской помощью, в 7 месяцев способна держать спинку вертикально, а в 8 — усаживается практически из любого положения.
Нормально развивающаяся девочка в полгода может сидеть с родительской помощью, в 7 месяцев способна держать спинку вертикально, а в 8 — усаживается практически из любого положения. Максимум, что позволительно, так это постараться уберечь его от падений и вероятных травм при самостоятельных попытках занять вертикальное положение. Потому как наиболее оптимальное время, в которое возникает непреодолимое желание усесться и на все посмотреть самостоятельно, наступает в пределах между 7 и 8 месяцем, когда уже достаточно сил для этого.
Максимум, что позволительно, так это постараться уберечь его от падений и вероятных травм при самостоятельных попытках занять вертикальное положение. Потому как наиболее оптимальное время, в которое возникает непреодолимое желание усесться и на все посмотреть самостоятельно, наступает в пределах между 7 и 8 месяцем, когда уже достаточно сил для этого. Такая самостоятельная тренировка даст большее понимание ребенку что и как следует делать. Сперва он будет валиться на бок, потом стараться помогать себе ручками и в один прекрасный момент баланс будет достигнут. Очень полезно при этом проводить с малышом легкие гимнастические упражнения для тела и конечностей, а также сеансы массажа. Так будет проще подготовиться к дальнейшему сидению, а впоследствии, и ползанию.
Такая самостоятельная тренировка даст большее понимание ребенку что и как следует делать. Сперва он будет валиться на бок, потом стараться помогать себе ручками и в один прекрасный момент баланс будет достигнут. Очень полезно при этом проводить с малышом легкие гимнастические упражнения для тела и конечностей, а также сеансы массажа. Так будет проще подготовиться к дальнейшему сидению, а впоследствии, и ползанию. Все произойдет в свое время при отсутствии каких-либо патологий и, когда малыш полностью подготовит себя под присмотром родителей и педиатров, тогда и усядется сам. В среднем, подобное событие может происходить в 6, 7 и 8 месяцев от рождения.
Все произойдет в свое время при отсутствии каких-либо патологий и, когда малыш полностью подготовит себя под присмотром родителей и педиатров, тогда и усядется сам. В среднем, подобное событие может происходить в 6, 7 и 8 месяцев от рождения. Одни начинают садиться сами уже в 5 месяцев, другие и в 7 месяцев не делают попыток сидеть. Помните, что каждый ребенок индивидуален. Но что же делать, если у всех знакомых с детьми такого же возраста малыши уже сидят, а ваш нет? Во сколько месяцев можно присаживать ребенка?
Одни начинают садиться сами уже в 5 месяцев, другие и в 7 месяцев не делают попыток сидеть. Помните, что каждый ребенок индивидуален. Но что же делать, если у всех знакомых с детьми такого же возраста малыши уже сидят, а ваш нет? Во сколько месяцев можно присаживать ребенка?
 Начинать такое выкладывание можно уже с 4 месяцев. Примерно через месяц-полтора малышка будет в состоянии доползти до игрушки.
Начинать такое выкладывание можно уже с 4 месяцев. Примерно через месяц-полтора малышка будет в состоянии доползти до игрушки. Многие родители замечали, что малыши действительно очень быстро растут. В шесть месяцев они начинают активно ползать, и всячески стремятся встать на ножки. У них это не получается, потому что вестибулярный и опорно-двигательный аппарат организма недостаточно развит. Но, для этой цели промышленность придумала специального помощника – ходунки. Они бывают разных конструкций, но все направлены для получения одной цели, помочь малышу проще встать на ноги и научиться ходить.
Многие родители замечали, что малыши действительно очень быстро растут. В шесть месяцев они начинают активно ползать, и всячески стремятся встать на ножки. У них это не получается, потому что вестибулярный и опорно-двигательный аппарат организма недостаточно развит. Но, для этой цели промышленность придумала специального помощника – ходунки. Они бывают разных конструкций, но все направлены для получения одной цели, помочь малышу проще встать на ноги и научиться ходить. Это может причинить организму непоправимый вред. По этому, отвечая на вопрос: с какого возраста можно ходунки ребенку? Можно с уверенностью ответить, как только он научится уверенно ползать, и будет делать первые попытки встать на ножки.
Это может причинить организму непоправимый вред. По этому, отвечая на вопрос: с какого возраста можно ходунки ребенку? Можно с уверенностью ответить, как только он научится уверенно ползать, и будет делать первые попытки встать на ножки.
 Пусть она будет немного дороже, но гарантировано безопасная в повседневном использовании.
Пусть она будет немного дороже, но гарантировано безопасная в повседневном использовании.








 Другие в первые сутки после зачатия замечают, что молочная железа стала чувствительной, болит и увеличивается в размерах. И уже по этим признакам могут заподозрить наступление беременности.
Другие в первые сутки после зачатия замечают, что молочная железа стала чувствительной, болит и увеличивается в размерах. И уже по этим признакам могут заподозрить наступление беременности. Нормой считается также полное отсутствие болезненных ощущений и дискомфорта. Их появление зависит от индивидуальных особенностей организма. Если женщина не чувствует никаких перемен в начале беременности, не стоит переживать. Это никак не отразится на последующей лактации и кормлении ребенка.
Нормой считается также полное отсутствие болезненных ощущений и дискомфорта. Их появление зависит от индивидуальных особенностей организма. Если женщина не чувствует никаких перемен в начале беременности, не стоит переживать. Это никак не отразится на последующей лактации и кормлении ребенка. У преобладающего количества беременных боль в груди исчезает к 10–12 неделе, к моменту окончания «усовершенствования» молочной железы или 16–18 неделе срока, когда завершается формирование плаценты, и она начинает вырабатывать собственные гормоны. Но стоит еще раз отметить, что такие цифры приблизительны, и определить точно, когда перестанет болеть грудь при беременности, невозможно.
У преобладающего количества беременных боль в груди исчезает к 10–12 неделе, к моменту окончания «усовершенствования» молочной железы или 16–18 неделе срока, когда завершается формирование плаценты, и она начинает вырабатывать собственные гормоны. Но стоит еще раз отметить, что такие цифры приблизительны, и определить точно, когда перестанет болеть грудь при беременности, невозможно. Прекращение боли в груди может быть следствием возникновения угрозы прерывания беременности. Бывают случаи, когда организмом вырабатывается недостаточное количество прогестерона для развития ребенка и успешного протекания беременности. Своевременный визит к врачу может спасти жизнь малышу. Ведь существуют фармацевтические препараты (Дюфастон, Утрожестан и другие) которые восполнят необходимый уровень гормона, если их назначить вовремя. Лечение проводят в стационаре или дома, и в большинстве случаев удается сохранить беременность.
Прекращение боли в груди может быть следствием возникновения угрозы прерывания беременности. Бывают случаи, когда организмом вырабатывается недостаточное количество прогестерона для развития ребенка и успешного протекания беременности. Своевременный визит к врачу может спасти жизнь малышу. Ведь существуют фармацевтические препараты (Дюфастон, Утрожестан и другие) которые восполнят необходимый уровень гормона, если их назначить вовремя. Лечение проводят в стационаре или дома, и в большинстве случаев удается сохранить беременность. Бывают случаи, что болезненность молочной железы на первых этапах беременности успешно прекращается, а затем возникает уже на поздних сроках. Это свидетельствует о завершении подготовки организма к предстоящей лактации.
Бывают случаи, что болезненность молочной железы на первых этапах беременности успешно прекращается, а затем возникает уже на поздних сроках. Это свидетельствует о завершении подготовки организма к предстоящей лактации.





 При замершей беременности боль в груди исчезает
При замершей беременности боль в груди исчезает



