В русском языке гласных букв — 10, гласных звуков — 6. Гласные буквы: а, и, е, ё, о, у, ы, э, ю, я. Гласные звуки: [а], [о], [у], [э], [и], [ы]. В школьной программе гласные звуки обозначаются на схемах красным цветом. В начальных классах объясняют: гласные буквы называются так, потому что они «голосят», произносятся «голосисто», согласные же буквы получили такое название, потому что они «согласуются» с гласными.
Ударные и безударные гласные звуки
Гласные звуки бывают:
- ударными: сок [о] — лёд [’о], лес [’э] — мэр [э], бур [у] — люк [’у],
- безударными: вода́ [а], суда́к [у], лесо́к [и].
Примечание. Правильно говорить «ударный слог» и «безударный слог». Вместо «ударение падает на гласную» говорить «ударение падает на слог с гласной». Однако в литературе встречаются формулировки «ударная гласная» и «безударная гласная».
Ударные гласные находятся в сильной позиции, они произносятся с большей силой и интонацией. Безударные гласные находятся в слабой позиции, они произносятся с меньшей силой и могут подвергаться изменению.
Примечание. Обозначение буквы е в слабой позиции отличается в различных школьных программах. Выше мы показали звук [и], в других школьных программах встречается обозначение [э], в институтской программе — [эи] (э с призвуком и).
В русском языке есть сложносоставные слова с основным и второстепенным ударением. В них сильной интонацией мы выделяем основное ударение, слабой интонацией — второстепенное. Например, в слове пе́нобло́ки основное ударение падает на слог с буквой о, второстепенное — на слог с буквой е. При фонетическом разборе гласная с основным ударением является ударной, гласная с второстепенным ударением является безударной. Например: трёхство́рчатый, трёхле́тний.
Йотированные гласные звуки
Буквы я, ю, е, ё носят название йотированных и означают два звука в следующих позициях слова:
- в начале слова: ёлка [й’олка], Яна [й’ана], енот [й’инот];
- после гласного: заяц [зай’иц], баян [бай’ан];
- после ь или ъ: ручьи [руч’й’и], подъём [падй’ом].
Для ё и ударных гласных я, ю, е делается замена: я → [й’а], ю → [й’у], е → [й’э], ё → [й’о]. Для безударных гласных используется замена: я → [й’и], е → [й’и]. В некоторых школьных программах при составлении транскрипции слова и при фонетическом разборе вместо й пишут латинскую j.
В остальных случаях я, ю, е, ё означают мягкость согласного звука, стоящего перед ними, и создают один звук: я → [а], ю → [у], е → [э] или [и], ё → [о].
Чтобы уметь делать фонетический разбор, помимо гласных звуков нужно знать согласные звуки и правила фонетики.
Слова с буквой ё обязательно пишите через ё. Фонетические разборы слов «еж» и «ёж» будут разными!
Тема урока: «Звуки буквы»
Тип урока:
систематизация и обобщение знаний
Цель урока: обобщить знания о буквах и звуках; развивать умение различать звуки и буквы.
Планируемые результаты: учащиеся научатся различать звуки и буквы, записывать транскрипцию слов; анализировать, делать выводы, сраванивать.
Дидактический и раздаточный материал: карточки для работы в парах; карточки для работы в группах.
Ход урока:
- Организационный момент.
(Включается аудиозапись различных звуков природы.)
— Что вы услышали? С помощью чего вы смогли это определить? А как вы думаете, для чего я вам включила эту запись? О чем мы будем говорить на уроке?
- Словарная работа.
Звуки природы действительно очень приятно слушать, но и полюбоваться на природу тоже хочется. Посмотрите на осенние картины природы. Мы с вами и на уроках чтения много говорили об осенней красоте, и на уроках ИЗО изображали осенние пейзажи. И сегодня, осень нам поможет познакомиться с новым словарным словом. Отгадайте его.
— первый слог, как в слове окно (ок)
— второй слог, как второй слог в слове утята (тя)
-дальше идет буква, обозначающая звонкий согласный, парный глухому звуку (п) (б)
-непарный звонкий согласный из слова жираф (р)
-в конце слова буква не гласная и не согласная (ь)
Назовите все слово. (Октябрь) Объясните лексическое значение слова (осенниий месяц, десятый месяц года) Запишите слово в тетрадь, поставьте ударение, определите опасное место.
Октябрь — мОкрО, хОлОднО, Осень
- Самоопределение к деятельности.
Окружающая человека природа полна звуков. Однажды человеку захотелось записать звуки. И появились….(буквы).
Чем отличаются звуки от букв? (Звуки мы произносим и слышим, а буквы видим и пишем) Что такое буква? (Знак для обозначения звука).
Сегодня мы начинаем новый раздел и будем говорить о звуках и буквах. (слайд 5)
- Работа по теме урока.
Откройте учебники на стр. 77. Прочтите тему раздела. (Звуки и буквы).
Что мы узнаем при изучении этой темы? Прочтите тему первого урока этого раздела . Чему мы будем учиться? (Различать звуки и буквы) (слайд 6)
5. Проверка знаний по фонетике.
Опрос учащихся
Попробуем вспомнить звуки и буквы русского языка.
- Сколько букв в русском алфавите?
- Сколько гласных букв?
- Назовите буквы, которые звуков не обозначают?
- Сколько гласных звуков?
- Назовите особенные гласные звуки?
- Назовите парные?
- Назовите всегда мягкие?
- Назовите всегда твёрдые?
Молодцы, с заданием справились.
Упр.115 (с.78)
Прочитайте, какое настроение создают эти строки? Объясните зачение слов:
роща отряхает — сбрасывает
нагие ветви — голые, без листьев.
Прочтите строки выразительно передавая интонацией настроение.
Из чего состоят слова письменной речи? (из букв)
Из чего состоят слова устной речи? (из звуков)
Спишите предложения.
- Работа в группах.
Перед учащимися лежат карточки для совместной работы.
- ёжик
- тётя
- коньки
- юла
- семья
- люстра
- красивая
- рысь
- ель
- юнга
- цель
Задания.
Назовите и напишите те цифры, которые соответствуют словам:
- где, звуков больше, чем букв _______________________
- где звуков меньше, чем букв ______________________
- где все согласные мягкие _______________________
- односложные слова ______________________
- с ударением на втором слоге ______________________
Проверка
Отлично. У кого все правильно, поставьте «!», 1-2 ошибки «+», 3 и болеее «-»
7. Релаксация.
Посмотрите на экран. Из какого мультфильма иллюстрация? Чем занимаются герои мультфильма? Мы тоже сейчас помечтаем и пофантазируем. Закройте глаза, представьте что вы на облаке, какие звуки вы слышите вокруг?
8. Закрепление материала.
Самостоятельное чтение правила.
Что вы должны запомнить? Чего не должны делать?
Упр. 117 (с.79)
Что показывают квадратные скобки? (звуковую запись слова)
Всегда ли совпадают звуковая и буквенная записи? (часто пишем не так, как слышим) Давайте это проверим в упр. 118
Чем интересна запись? (она в квадратных скобках)
Это звуковая запись слов которая называется транскрипция. Записывается транскрипция в квадратных скобках.
Совпадает ли написание и произношение слова лампа? А слова роса?
Запись на доске : Лампа, роса.
Найдите слова, отличающиеся друг от друга одним звуком.
Запишите полученные пары слов.
9. Итог урока.
Что появилось раньше: звуки или буквы?
Урок окончен. Запишите домашнее задание.
Планируемые результаты:
¬ Учащиеся научатся различать звуки и буквы
¬ Записывать транскрипцию слов
¬ Правильно произносить звуки и называть буквы
¬ Сопоставлять звуковое и буквенное обозначения слов
¬ Оценивать результаты своей деятельности
Урок 1: Звуки и буквы
План урока:
Буквы в русском языке
Что такое звуки?
Гласные звуки
Согласные звуки
Что такое алфавит?
Дорогие друзья, приглашаем вас отправиться в удивительное путешествие по морским просторам. Впереди нас ждут интересные приключения и новые открытия. Полный вперед!
Буквы в русском языке
Наш корабль взял курс на остров «Буквоежка». Посмотрите, кто нас встречает! Будьте внимательны, что за знаки нарисованы на этих морских жителях?

Ответ: это дельфины, на них написаны буквы. А это значит, что мы сегодня изучаем буквы!
В русском языке всего 33 буквы, которые в совокупности составляют алфавит. Каждая буква обозначает определенный звук.
Буква – это символ, графический знак, который используется в письменности. Буквы нужны для того, чтобы отобразить все звуки на письме. Все слова состоят из букв. Буквы выглядят так: А, О, И, Р, З,Ж, К.
Прочтите стих! Правильно ли брат рассказал своей сестре, что такое буква?
Сестра учится писать,
Только ходит в детский сад.
Как-то раз ко мне пришла,
И тетрадку принесла:
«Милый брат! Мне помоги
И о буквах расскажи,
Я страдаю, что за знак,
Не пойму его никак!»
Взяли мы карандаши,
Говорю: «Садись, пиши.
Это буква – закорючка,
Это вот – чудная штучка,
Буквы – знаки для письма,
Изучай ты их сама!»
Но сестричка не отстала,
С букварем вновь прискакала:
«Братик, милый, покажи,
Букву А мне напиши!»
Вот уж тридцать дней подряд,
Учим буквы кое-как.
На самом деле, звуков больше, чем букв. А два звука: Ъ и Ь знаки – не называют звук, они служат для обозначения мягкости или твердости.
Итак, мы отправляемся на остров, где изучим буквы русского языка.
И он уже виднеется вдалеке!

Внимательно рассмотрите картинку.
На этом острове живут буквы. Дружные согласные. Есть и малыши крикливые, гласные, такие, которые голос всегда поднимают: «Оооо, ааа, ээээ!» Но с нашим приездом буквы попрятались. Догадайтесь, какие буквы можно отыскать на картинке?
Ответ: буквы в надписи-о,с,т,р,в,б,у,к,е,ж,к,а; буквы в названиях – ч – черепаха, ц-цветы, я-яйца, п-пальма, песок, к – кокос.
Запомните, ребята, все буквы алфавита делятся на две группы:
- буквы, обозначающие гласные звуки;
- буквы, обозначающие согласные звуки.

Полезный совет
Многие ребята путают согласные и гласные. Для того чтобы их отличать, нужно выучить все буквы русского алфавита. Вам поможет таблица, созданная своими руками. Нарисуйте все буквы и приклейте их на стену. Каждый день повторяйте их и тогда вы точно не перепутаете гласные с согласными.
Поиграем с островитянами! Назовите все буквы, которые здесь спрятались.

Ответ: я, е, и, г, у, ю, э, с, ф, м, к, д, в, е, б, ы, ь, ъ, з, х, о, ч, а, л, р, ш, щ, ц, п.
Пожелаем жителям острова всего самого доброго и отправимся к их соседям – звукам!
Вперед, по волнам, к острову «Звукослов»
Что такое звуки?
Этот остров очень загадочный. Что там видится на облачках?

Ответ: буквы в квадратных скобках, возле буквы ж — штрих.
Каждая буква называет звук. Буква Э, называет звук [Э]. Однажды ученые задумались, а как записать звук на письме, если мы его только слышим? И тогда были придуманы специальные правила записи звука – графическое начертание того, что мы говорим.
Ребята, посмотрите на эти правила и запомните их.
Звук в квадратной скобке пишем.
Так, как мы его услышим. А = [а]
Буква мягкой может быть,
Когда нежнее чуть звучит.
«Мяу» — сказал мой кот устало,
Перед «я» [м ‘] мягкой стало.
Сверху ставьте запятую,
Маленькую и простую.
- Отличие букв от звука запомни: букву мы пишем, а звуки – слышим.
Буквы встали в слово в ряд,
Но совсем не так звучат.
В слове «пою» мы [а] услышим,
Но с буквой «о» ее запишем.
Звук – это то, что мы слышим. Можно назвать разные виды звуков – жужжание, стук, мелодия. В русском языке это понятие связано с речью, когда мы произносим вслух букву, так получается звук.
Выделяют гласные и согласные звуки.
Гласные звуки
Произношение русских гласных звуков отличается тем, что поток воздуха, при выдохе и произношении того или иного звука, не встречает препятствий во рту.
Проговорите: «Ииии». Звук свободно проходит, звучит только наш голос. В русском языке существует шесть гласных звуков: а, о, у, и, ы, э.
Эти звуки называют десять гласных букв.

Задание
Назовите гласные звуки в этих словах, укажите, сколько гласных звуков в слове.
- Марка.
- Жизнь.
- Гол.
- Остров.
- Эхо.
- Урок.
- Пол.
- Волк.
Ответ:
- Марка, 2 звука а.
- Жизнь, 1- и
- Гол, 1-о.
- Остров, 2 звука о.
- Эхо, 2 звука – э, о.
- Урок, 2 звука — у, о
- Пол, 1 –о.
- Волк, 1 –о.
Итак, гласных звуков – шесть, они произносятся на одном выдохе и без препятствий во рту.
Согласные звуки
На острове рядом с согласными дружно живут согласные звуки. Посмотрите на эти буквы. Произнесите их вслух. Подумайте, а какое препятствие во рту они встречают?

Ответ: воздух проходит через сомкнутые губы.
Этим согласные отличаются от гласных, при произношении звуков воздух как бы запинается о губы, небо, язык.
Какое слово загадано в стихе? Угадай!
Согласный звук – его скажи,
На выдохе произнеси.
И вот запнулась буква «З» —
Сквозь зубы воздух шел уже.
А после подоспела «В»,
И губы помогают мне.
Их трубочкой сверну,
И громко букву «У» скажу.
Запнется буква «К» вдали,
Какое слово говорим?
Ответ: звук.
Звонкие и глухие согласные
Если звук произносится звонко, его называют – звонким согласным звуком.
Звуки, которые произносятся приглушенно, называют – глухими согласными звуками.
Твердые и мягкие согласные
Есть такие буквы, которые делают согласный мягким звуком. Например, рядом с мягким и твердым знаком согласный смягчается. Вот послушайте: моль, перед ь звук [л ‘] – мягкий.
Некоторые гласные также могут сделать согласный мягким, это буквы: е, ё, ю, я, и. Произнесем: «Мел», первый звук слова произносится мягко [м ‘].
Твердыми согласными звуками останутся, если встанут перед гласными а, э, о, ы. Например: мыло. М и Л – остаются твердыми звуками, потому что стоят после гласных Ы, О.
Задание
Прочти стишок, на месте пропусков вставь недостающие согласные звуки.
Зашумела буква…,
Замычала буква …,
Зарычала, замурчала,
Буква …, начнем сначала?
Ответ: ш, м, р.
Гласные буквы Е, Ё, Ю, Я
На острове «Звукослов» все дружат. Но несколько букв все-таки отличаются от остальных.
Посмотрите на эту таблицу. Подумайте, почему эти гласные написаны в 2 строки.
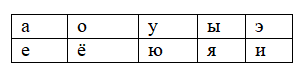
Ответ: выше мы уже говорили, что звуки нижнего ряда делают согласный звук мягким.
Например: пила, «п» стоит рядом со звуком [и ‘], поэтому произносится мягко[п ‘].
А еще гласные е, ё, ю, я, ю – особенные. Произнесем: «Юла». Что слышится в начале слова?
Ответ:[й ‘ула].
Действительно, все эти гласные могут обозначать два звука, если стоят в начале слова или перед ъ, ь;
- Я = [й ‘]+ [а]. Яблоко.
- Ю = [й ‘]+ [у]. Юла.
- Е = [й ‘]+ [э]. Ель.
- Ё = [й ‘]+ [о]. ПОДЪЁМ.
Совет: правильное произношение звуков поможет вам справиться с выполнением заданий, главное быть внимательным, прислушиваться к тому, что мы говорим и как именно звучит слово.
Те же самые гласные звуки – е,ё,ю,я, могут обозначать и один звук.
Запомните, друзья, в середине слова перед согласным эти гласные будут обозначать один гласный звук. А согласный перед ними будет мягким.
Посмотрите на это слово: мешок. Произнесем, что слышим? Ответ: [м ‘эшок].
Запомним, какие звуки образуют эти гласные.
- Е = [‘Э]. Например: [м’ эл] – мел.
- Ю= [‘У]. Например: [л’ук] – люк.
- Я= [‘А]. Например: [л’амка] – лямка
- Ё= [‘О].[л’от]- лед Задание
Какие звуки есть в слове лента?
Ответ: [л’ э н та].
Какие хорошие звуки мы повстречали. Дорогие наши путешественники, благодаря жителям острова мы прошли таинство посвящения. Наше знание русского языка стало лучше. Отправляемся на соседний остров «Алфавит».
Что такое алфавит?
Слышите песенку, которая доносится с острова? Прислушаемся к ней. О чем это поют жители?

Как это интересно. Пора осмотреть окрестности. А вот и карта острова.
Эта карта непростая,
Это-русский АЛФАВИТ!
Буквы по местам расставит.
И порядок в нем царит.
Азбуку всем нужно знать,
Дружно в школе изучать!

Какой удивительный остров! Пожалуй, нужно выучить весь алфавит, знание букв поможет нам отработать умение читать.
Задание
Посмотри на картинку выше, вспомни или посчитай: сколько букв в русском алфавите?
Ответ: 33 буквы.
Пройдемся по острову. Здесь написано, как произошел русский алфавит.

Как это интересно! Но нужно расспросить жителей рассказать об этой истории еще подробнее. Нам навстречу кто-то идет, это вроде буква А!
А теперь ребята, послушайте историю, связанную с появлением алфавита, ее нам расскажет старейший житель города — Аз.
Сказание об алфавите
Появились на земле Русской великие ученые мужи, которые хотели сделать наше государство славным и могучим. Это были братья-монахи Кирилл и Мефодий. Свой путь они избрали благородный – сделать людей русских умными, всех грамоте обучить и письму. А до них не было еще единого порядка букв. Взяв за основу греческий алфавит, братья славно потрудились.
Они смогли упорядочить все буквы. Так появилась глаголица – первый алфавит, произошедший от слова «глаголить» — говорить.
А потом ее еще проще сделали и назвали кириллицей. 43 буквы вошли в этот алфавит. И каждую буковку выделили, дали свое название. Первые буквы названы были Аз, Буки – так слово Азбука и появилось.
Несколько столетий менялась эта азбука. Пережила много реформ. И ныне мы имеем совершенно новый, но очень удобный алфавит, который должен знать каждый ребенок.
Слава азбуке! Спасибо вам, Кирилл и Мефодий за бесценный дар людям.

Знаете ли вы, что раньше все книги были написаны вручную! Их писали монахи, тщательно прописывая каждую букву. Такую книгу писали год, а иногда и еще дольше. Написанную книгу мы бы даже не смогли отличить от печатной, ведь писали с соблюдением всех правил начертания. Создателей книг называли летописцами. Они были необычайно талантливы, трудолюбивы. Немало сил и терпения приходилось проявлять первым создателям рукописных книг.
Но вскоре Иван Федоров стал основателем книгопечатания. Появились печатные книги. Их создавали для обучения. В дальнейшем стали выходить и светские книги, которые приобретали знатные и богатые люди. С тех пор прошло много времени, книги стали повседневным предметом обихода, прочно вошли в нашу жизнь.
В настоящее время все буквы имеют два варианта начертания: печатный и прописной. Прописные буквы русского алфавита необходимы для быстрого письма. Печатные буквы используются в книгах и других изданиях. При этом, обучение выразительному чтению происходит при помощи печатных букв.
В первом классе вы будете развивать умение читать и писать прописные буквы.
Такое умение очень важно для каждого человека. Ведь писать печатные буквы долго и совершенно неудобно. Освоив замечательный способ быстрого письма, вы справитесь с переписыванием любого текста гораздо быстрее. Этот путь сложный, понадобится усердие и старание. Именно поэтому у любого человека формируется именно его уникальный подчерк.
Задание
Продолжите предложения
- Первые азбуки назывались … и ….
- Раньше все книги не печатали, а …
- Создатели азбуки — … и …
- Первым печатать книги стал …
- Буквы для быстрого письма — …
Ответы
- Кириллица и глаголица.
- Писали вручную.
- Кирилл и Мефодий.
- Иван Федоров.
- Прописные.
На этом наше приключение подошло к концу!
Фонетикой называют раздел языкознания, который изучает звуковую систему языка и звуки речи в целом. Фонетика — это наука о сочетании звуков в речи.
Фонетический разбор, или звуко-буквенный, — это анализ строения слогов и звуковой системы слова. Такой анализ предлагается выполнять как упражнение в учебных целях.
Под анализом понимается:
- подсчитывание количества букв;
- определение числа звуков в слове;
- постановка ударения;
- распределение звуков на согласные и гласные;
- классификация каждого звука;
- составление транскрипции (графической формы слова).
При разборе важно различать понятия «буква» и «звук». Ведь первые соответствуют орфографическим правилам, а вторые — речевым (то есть звуки анализируются с точки зрения произношения).
Прежде чем приступить к звуко-буквенному разбору, следует запомнить
В русском языке десять гласных звуков:
| [А] | [О] | [У] | [Ы] | [Э] | [ЙА] буква «Я» |
[ЙО] буква «Ё» |
[ЙУ] буква «Ю» |
[И] | [ЙЭ] буква «Е» |
Первые пять обозначают, что предшествующий согласный является твердым, а вторые — мягким.
И двадцать один согласный звук:
| звонкие непарные звуки | [Й’] | [Л] | [М] | [Н] | [Р] | |
| глухие непарные | [Х] | [Ц] | [Ч’] | [Щ’] | ||
| звонкие парные | [Б] | [В] | [Г] | [Д] | [Ж] | [З] |
| глухие парные | [П] | [Ф] | [К] | [Т] | [Ш] | [С] |
Звонкими называют согласные, которые образуются с участием звука, а глухие — с помощью шума. Парными называют те согласные, которые образуют пару глухой/звонкий. Например, [Б]/[П], [В]/[Ф], [Г]/[К]. Непарными — те, которые не образуют пары: [Л], [М], [Р].
При фонетическом анализе слова стоит помнить, что согласные [Ч’], [Щ’], [Й’] — всегда мягкие, вне зависимости от того, какой гласный образует с ними слог. Согласные [Ж], [Ш] и [Ц] — всегда твердые.
[Й’], [Л], [Л’], [М], [М’], [Н], [Н’], [Р], [Р’] — сонорные звуки. А значит, при произношении этих согласных звук образуется преимущественно голосом, но не шумом. Все сонорные — звонкие звуки.
В русском алфавите есть также буквы Ь, Ъ. Они не образуют звука. Ь (мягкий знак) служит для того, чтобы смягчать согласные, после которых он ставится. Ъ (твердый знак) имеет разделительную функцию.
Правила разбора на звуки
- Транскрипция записывается в квадратных скобках: [ ].
- Мягкость звука обозначается символом «’».
- Перед глухими звонкие согласные оглушаются: ногти — [нокт’и].
- Звуки [с], [з] в приставках слов смягчаются: разъединить — [раз’й’эд’ин’ит’].
- Некоторые согласные в словах не читаются: костный — [косный’].
- Сочетание букв «сч», «зч» читаются как «щ»: счастье — [щ’аст’й’э].
- Удвоенный согласный обозначается «:»: постепенный — [паст’ип’эн:ый’].
Образец звуко-буквенного разбора слова
- Записать слово по правилам орфографии.
- Разделить слово по слогам.
- Обозначить ударный слог.
- Произнести слово вслух и на основании этого выполнить транскрипцию.
- Описать гласные звуки по порядку, обозначить, какие из них являются ударными, а какие — безударными. Описать согласные. Охарактеризовать их: парные/непарные, звонкие/глухие, твердые/мягкие.
- Подсчитать количество звуков и букв в слове.
Примеры фонетического разбора
Для примера ниже подобраны слова с наиболее интересными вариантами фонетического разбора: шестнадцатью, яростного, съестного, шестнадцатого, ерошиться, ёжиться, ёжится, ёршится, разъезжаться, съезжаться, для выполнения фонетического разбора других слов воспользуйтесь формой поиска:
Сборник заданий на русском языке для классов
Сборник заданий по русскому языку для 8-9 классов средней школы. К учебнику В.В. Бабайцева «Русский язык. Теория
. 5-11 классы».
Авторы: Бабайцева В.В., Беднарская Л.Д.
Издательство: «Дрофа», Москва 2005 год.
5-е издание, стереотип. 271 стр.
ISBN 5 -7107-9360-4.
Состояние — отличное.
Твердый переплет.
Язык — русский.
Сборник издан с учебником В.В. Бабайцевой «Русский язык: теория, 5-9 классы» и рабочие тетради по русскому языку (для 8 и 9 классов), подготовленные В.В. Бабайцева, Л.Д. Беднарская и М.И. Сергиенко. Набор учебных пособий предназначен для школ с углубленным изучением русского языка. Эта книга содержит задания, которые помогают понять значение и форму синтаксических единиц: словосочетаний, простых и сложных предложений, текста и на этой основе формируют умение строить речь, корректировать с точки зрения норм устной и письменной речи.В этом сборнике есть задания по культуре речи, стилистике, синонимии, которые наглядно демонстрируют лексико-фразеологическое и грамматическое богатство русского языка. Они ссылаются на художественные и публицистические произведения классиков русской литературы и современных авторов.
— Пожалуйста, напишите мне с любыми вопросами или индивидуальными запросами.
— Все фотографии реальны и актуальны.
— Ваш заказ будет тщательно упакован в подарочную упаковку 🙂
— Вы получите номер для отслеживания товара.
——- Политика оплаты ———
Принимаются только PayPal и веб-деньги. Пожалуйста, включите ваш номер товара и адрес доставки с вашей оплатой. Я приветствую любые ваши вопросы и предложения!
Товар будет отправлен в течение 1-3 рабочих дней после получения оплаты.
Время доставки составляет примерно 3-5 недель для большинства стран.
Никаких скрытых платежей. Мы будем рады объединиться для дополнительной экономии.
Буду рад и благодарен, если вы уйдете после получения положительного отзыва.
Как начинающий продавец Ваш отзыв очень важен для меня.
СПАСИБО ЗА ИНТЕРЕС ДЛЯ НАШИХ ТОВАРОВ!
,Проверь свой уровень русского языка онлайн
Область исследования
Все Аэронавигация и эксплуатация авиационной и ракетно-космической техники Сельское, лесное и рыбное хозяйство Прикладная геология, горное дело, нефтегазовая инженерия и геодезия Архитектура Искусствознание Авиационная и ракетно-космическая техника Биология Наука Химические науки Химическая технология Химия Клиническая медицина Компьютерные и информационные науки Строительная техника и технологии Культурология и социокультурные проекты Науки о Земле Экономика и управление Педагогические и педагогические науки Электроэнергетика и теплоэнергетика Электроника, радиотехника и системы связи Техника и технологии наземного транспорта Фундаментальная медицина Изобразительное и прикладное искусство Медицинские науки и профилактическая медицина История и археология Промышленная экология и биотехнологии Информатика и компьютерные технологии Информационная безопасность закон Технологии легкой промышленности Лингвистика и литература Управление в технических системах СМИ и информационно-библиотечная наука Математика и механика Инженерное дело Нанотехнологии и наноматериалы Ядерная техника и технологии уход Аптека Философия, этика и религиоведение Фотоника, приборостроение, оптические и биотехнологические системы и технологии Физико-технические науки и технологии Физкультура и спорт Физика и астрономия Политология и краеведение Психологические науки Сервис и Туризм Социология и социальная работа Технологии Материалов Техносферная безопасность и экологическая инженерия теология Ветеринария и наука о животных
Тема
Все Агротехника сельское хозяйство Авиационные двигатели Аллергология и иммунология Анестезиология и Реаниматология Животное Орогин Еда Наука о животных Антропология и этнология Прикладная геология Прикладная информатика Прикладная математика Прикладная математика и информатика Прикладная математика и физика Прикладная механика Архитектура Архитектура Экологический дизайн Искусство и Гуманитарные науки История искусства Технология обработки художественных материалов искусства астрономия Автоматизация технологических процессов и производств Авиационная и ракетно-космическая техника Авиационная и космическая медицина бактериология Баллистика и гидроаэродинамика Биоинженерия и Биоинформатика Биология Биология Наука Биотехнические системы и технологии биотехнология Бизнес-информатика кардиология кардиология Сердечно-сосудистая хирургия Картография и геоинформатика Химические науки Химическая технология Химическая технология материалов современной энергетики Химия Химия, физика и механика материалов Гражданское строительство Клиническая лаборатория диагностики Клиническая медицина Клиническая Фармакология Клиническая психология колопроктологии коммерция Компьютерные и информационные науки Компьютерная безопасность Конфликтология Косметология Культурология Таможня Стоматология Дерматовенерология дизайн Проектирование и технологическая поддержка машиностроительных отраслей Проектирование авиационных и ракетных двигателей Проектирование и технология электронных инструментов Диетология Дайвинг Медицина Документоведение и архивоведение Науки о Земле Экология и природопользование Экономическая безопасность экономика Педагогические и педагогические науки Электроэнергетика и теплоэнергетика Электронные и оптико-электронные приборы и системы специального назначения Электроника и наноэлектроника Электроника, радиотехника и системы связи Неотложная медицинская помощь эндокринология эндоскопия Техника и технологии наземного транспорта Экологическая инженерия и водопользование эпидемиология эпидемиология Эксплуатация транспортно-технологических машин и комплексов Финансы и Кредит Изобразительное искусство Народная художественная культура Изучение иностранных регионов Судебно-медицинская экспертиза Судебная медицина Судебная медицина лесоводство Функциональная диагностика Фундаментальная и прикладная химия Фундаментальная медицина Фундаментальная наука и информационные технологии гастроэнтерология Общая стоматология Общая практика (семейная медицина) генетика Геодезия и дистанционное зондирование география геология Геология, разведка и разработка ресурсов Гериатрия Управление здравоохранением и общественное здравоохранение Теплоэнергетика и теплотехника Теплоэнергетика гематология Высокие технологии и инновации Экономика Исторические науки и археология история История искусства гидрометеорология Промышленная экология и биотехнологии Инфекционные заболевания Инфекционные заболевания Информатика и компьютерные технологии Информационная безопасность Информационная безопасность компьютерных систем Информационная безопасность телекоммуникационных систем Информационные системы и технологии Инновационные Исследования Приборостроение Управление интеллектуальной собственностью Интеллектуальные системы в сфере гуманитариев Международные отношения журналистика Организация и управление наукоемкими производствами Лаборатория генетики Землеустройство и кадастры Наземный транспортно-технологический комплекс Ландшафтная архитектура Лазерное оборудование и лазерные технологии закон Правовое обеспечение национальной безопасности лингвистика Лингвистика и литературная критика управление Управление в технических системах Мануальная терапия СМИ и информационно-библиотечная наука Материаловедение и технохология материалов Математика Математика и компьютерные науки Математика и механика Челюстно-лицевая хирургия Инженерное дело Механика и математическое моделирование Мехатроника и робототехника Медиакоммуникации Медико-социальная экспертиза Медицинская Биохимия Медицинская биофизика Медицинский бизнес Медицинская Кибернетика Медицинская стоматология Медико-профилактический бизнес Психическая и наркологическая медицина искусство сбыта металлургия Добыча полезных ископаемых Музейная наука и охрана объектов культурного и природного наследия Музыка-Инструменты Искусство Наноинженерия Наноматериалы НанотехнологииНанотехнологии и микросистемная техника и микросистемная техника Нанотехнологии и микросистемная техника Нанотехнологии и наноматериалы Неонатология нефрология неврология нейрохирургия нейрохирургия Ядерная энергетика и теплофизика Ядерная физика и технологии Атомные станции: планирование, эксплуатация и проектирование Ядерные реакторы и материалы Ядерные реакторы и материалы Ядерная, тепловая и возобновляемая энергия и связанные с ней технологии уход Гигиена питания Акушерство и гинекология Нефтегазовое дело онкология Офтальмология Офтальмология Оптическая Техника Организация работы с молодежью Востоковедение и африканистика ортодонтия Ортопедическая стоматология оториноларингология Патологическая анатомия Педагогическое образование (с двумя профилями образования) Педагогика и психология девиантного поведения Педагогика Образование Детская стоматология Детская эндокринология Детская хирургия Детская урология и андрология Педиатрия Кадровый менеджмент Аптека филология Философия, этика и религиоведение Фотоника и оптоинформатика Фотоника, приборостроение, оптические и биотехнологические системы и технологии фтизиатрии фтизиатрии Физико-технические науки и технологии Физическая культура Физкультура и спорт Физическая культура для людей с ограниченными возможностями в состоянии здоровья (адаптивная физическая культура) Физиотерапия и спортивная медицина физика Физика и астрономия Физика горного дела или добычи нефти и газа Физиотерапия Еда растительного происхождения Пластическая хирургия Политология и краеведение политология Энергоресурсосберегающие процессы в химической технологии, нефтехимии и биотехнологии Энергетическое машиностроение PR и отношения со СМИ Профессиональные патологии Психиатрия Психиатрия Психологические науки Психология Психолого-педагогическое образование Психология профессиональной деятельности Психотерапия Общественное здравоохранение Государственная политика и общественные науки Издательская индустрия пульмонология Управление качеством Радиационная гигиена Радиотехник Радиоэлектронные системы и комплексы радиология Радиофизика радиотерапия Отдых и Спортивный Туризм рефлексотерапия Холодильная, криогенная техника и системы жизнеобеспечения Религиозные исследования Исследовательские технологии и системы связи восстановление ревматология Рентген-эндоваскулярная диагностика и лечение рентгенология Российское краеведение обслуживание Сфера услуг Социальная философия Социальные науки Социальная работа социология Программное обеспечение и администрирование информационных систем Программная инженерия Почвоведение Специальное (дефектологическое) образование спорт Стандартизация и метрология Государственное и муниципальное управление Стоматология Операция Системный анализ и управление Техническая эксплуатация самолетов и двигателей Техническая физика Технологические машины и оборудование Технологии Материалов Техника Строительная Техника Технологии лесозаготовительной и деревообрабатывающей промышленности Технология геологоразведки Технология продуктов и организация общественного питания Технология транспортных процессов Техносфера Безопасность Технология полиграфического и упаковочного производства Театральная Наука теология терапия Торакальная хирургия туризм Градостроительство Транспортные системы и навигация трансфузиологии Травматология и ортопедия Ультразвуковая диагностика Уникальные Здания и Строительная Техника урология ветеринарный Ветеринария и наука о животных вирусология Профессиональное обучение (по отраслям) Водные биоресурсы и аквакультура Социальная деятельность
,Когда начинают детки держать голову: В каком возрасте малыш начинает держать голову или когда ребенок начинает держать голову • Твоя Семья – «Во сколько месяцев дети начинают держать голову?» – Яндекс.Знатоки
Когда ребенок начинает держать голову самостоятельно
Новорожденный малыш не может контролировать работу мышц шеи. Все его движения абсолютно рефлекторные. При поднятии ребенка за руки его голова откидывается назад, и он может повредить шейные позвонки. Поэтому, до того времени, пока ребенок не начнет держать голову самостоятельно, нужно поддерживать его за затылок, держа на руках, при кормлении или купании.

Во сколько месяцев новорожденный начинает поднимать и держать голову?
Постепенно ребенок начинает управлять своим телом. Первое достижение его физического развития наступает на второй – третьей неделе. В это время при выкладывании на живот ребенок пытается поднять голову.
Дальше развитие мышц шеи происходит в следующем порядке:
- На втором месяце (2 – 3 месяц) дети поднимают голову под острым углом (опять же лежа на животе). Такое положение малыши могут удержать в течение тридцати секунд или около минуты.
- В три месяца (3 месяц) дети начинают держать голову в вертикальном положении. Но подстраховка неокрепшим мышцам шеи еще нужна – стоит продолжать поддерживать голову ребенка. Лежа на животе, малыши уже могут поднять и голову, и плечи. При поднятии ребенка за руки тело, шея и голова образуют одну линию.
- В четыре месяца (4 месяц) наступает время, когда ребенок самостоятельно и вполне уверенно начинает держать голову. Он поворачивает ее во все стороны, познавая окружающий мир. Лежа на животе, малыш уже поднимает верхнюю часть туловища.
Естественно, все временные параметры при развитии малыша усреднены. Все детки индивидуальны в своем развитии. Поэтому не стоит расстраиваться, если ровно в 12 недель ребенок не начал уверенно держать голову в любом положении.
Раннее удерживание головы
Не стоит спешить радоваться если ребенок начал держать голову в течении первых четырех – шести недель. Далеко не всегда такое “достижение” означает быстрое и раннее развитие. Скорей всего у малыша высокое внутричерепное давление.
В таком случае просто необходимо показать ребенка лечащему педиатру. Врач назначит лечение, необходимые процедуры, специальный массаж.
Укрепление мышц шеи
Для развития шейных мышц настоятельно рекомендуется малыша выкладывать на животик с первых дней жизни, сразу после заживления пупочной ранки (примерно в три недели). Не стоит бояться, что ребенок задохнется. Здоровый малыш обязательно повернет голову на бок в результате срабатывания инстинкта самосохранения.

Класть ребенка на живот надо во время переодевания, желательно перед кормлением или через час после него. Процедура, проведенная перед кормлением, поможет еще избавить малыша от скопления газов в животе. Проводить выкладывание на живот надо на твердой поверхности. Мягкая поверхность не заставляет мышцы ребенка напрягаться. Это может любой стол, покрытый легким одеяльцем.
Приучать малыша лежать на животе надо постепенно. Сначала выкладывают его на одну минуту. С каждым днем продолжительность пребывания на животе увеличивают на одну минуту. Хорошо если малыш будет голеньким, одновременно с укреплением мышц шеи он еще получит воздушные ванны.
При недовольстве и капризах малыша не ннужно отказываться от выкладывания на живот. Это необходимая процедура для физического развития младенца. Маме надо выбрать момент, когда у крохи хорошее настроение, он весел и доволен. Отвлечь его яркой игрушкой, песенкой и ласковыми поглаживаниями по спинке, ножкам и пяточкам. Самое главное – не оставлять без присмотра малыша, лежащего на животе.
Проводите с ребенком маленькую гимнастику для укрепления мышц шеи:
- “Лицом вниз”. Взять ребенка на руки: одна рука под грудью малыша, вторая на бедре. В таком положение поднимать малыша в воздухе.
- “Поехали”. Упражнение выполняется с помощью двух взрослых на большом мяче. Один держит малыша за таз, другой за кисти рук. Вместе раскачивают ребенка на мяче.
- “Качели”. Держим ребенка вниз лицом на руках и поднимаем попеременно то голову, то таз.
Видео: учимся держать голову
Показываем 3 упражнения для укрепления мышц шеи, спины. Учимся держать голову. Алесе 2мес и 3 недели. Небольшой ослабленный тонус:
3 месяца – плохо держим голову
Для исключения патологии в развитии стоит обратиться к специалистам, если после 12 недель (3 месяц) ребенок плохо держит голову, наклоняет ее в одну сторону или запрокидывает ее назад.
Причин, по которым ребенок плохо держит голову в 3 месяца, несколько:
- Недоношенность.
- Родовые травмы.
- Отставание ребенка в весе.
- Слабый тонус мышц.
В первых двух случаях необходимо обратиться к детскому невропатологу, который поможет выяснить причину плохого развития мышц ребенка. При маленьком весе крохи поможет консультация врача, специализирующегося по грудному вскармливанию. Он отрегулирует систему питания, возможно, придется ввести в рацион смеси. Специальный массаж, назначенный лечащим педиатром, повысит тонус мышц шеи и поможет малышу удерживать голову.
Еще одним поводом обращения к неврологу станет постоянный наклон головы малыша под углом. Чаще всего причиной наклонного держания головы является кривошея. Врач назначит специальный массаж, лекарственную терапию и, скорей всего, посоветует купить ортопедическую подушку.
Большая статья: развитие ребенка до года (по месяцам)
Читаем далее:
Когда ребенок начинает держать голову — во сколько месяцев?
Новорожденному ребенку очень важно постоянно присутствие родителей в его жизни и контроль за его психическим и физическим состояниями. Если мама замечает хотя бы небольшое отклонение от нормы, то ей лучше всего обратиться к врачу, не слушая советы окружающих и не опираясь на опыт знакомых мам.
Навык держать головку является одним из самых первых признаков грамотного развития крохи. Таким образом он делает первые движения на пути к навыку владением собственным телом.

Возраст, в котором малыш начинает держать голову
Со временем навык управлять собственным телом у малыша увеличивается. Впервые он пробудет держать свою головку уже на второй или третьей неделе. При переворачивании ребенка на живот он пытается сделать свои первые подъемы головы.
После этого в период одного – полутора месяцев малыш пытается уже самостоятельно приподнимать голову на одну – две секунды. Чаще всего это происходит при положении лёжа на животике. Ближе ко второму – третьему месяце ребенок начинает более уверенно приподнимать головку под острым углом все в том же положении, что и раньше. Причем держит голову он уже около минуты.
В три месяца малыш начинает приподнимать головку уже не только лежа на животике, но и лежа в вертикальном положении. Тем не менее, его организм остается очень хрупким и ему необходима подстраховка со стороны родителей. Стоит продолжать поддерживать голову крохи. Немногим позже к голове может добавиться и подъем плеч.

Ближе к четырем месяцам в момент удержания своего ребеночка в положении на спинке малыш уже будет довольно уверенно и ровненько поддерживать состояние с поднятой головой достаточно продолжительное время. Он перестанет ее закидывать назад, как это было раньше.
И несмотря на то, что кроха уже почти приобретет навык держать головку, родителям все же необходимо помогать ему поддерживать его шейные мышцы ладошкой, так как они остаются довольно слабыми и малоразвитыми.
С возрастом малыш становится все более любознательным. Так ближе к пяти месяцам он начинает не просто приподнимать головку, но и удерживать ее и поворачивать в стороны. Это вполне объяснимо желанием изучать окружающий мир. Со временем вместе с шеей и головкой он начинает приподнимать и верхнюю часть туловища, приближая момент, когда он сядет.

Конечно же, стоит понимать, что каждый ребенок индивидуален и можно лишь обобщить общие данные. Так что не стоит печалиться, если окружающие вас детки уже держать уверенно головки, а ваш кроха – нет. Он обязательно этому научится! Просто дайте ему время.
Как помочь ребенку научиться держать голову
Чтобы своевременно помочь малышу научиться держать головку или приблизить этот момент родители должны начать помогать малышу. Для этого подойдут методы, которые применяли еще наши бабушки. Просто следует придерживаться ряда правил и регулярно делать некоторые упражнения со своим крохой.
Для начала нужно взять за правило, что после кормления ни в коем случае нельзя класть своего ребенка на животик. Мама должна делать это за несколько минут до начала кормления. В таком положении ребеночку рекомендуется пробыть в течении нескольких минут. С возрастом можно начать все чаще класть малыша на животик в периодах между кормлениями.

Существует еще одно упражнение, которое ускоряет процесс укрепления шейных мышц крохи. Его можно класть головой вниз на животике, придерживая при этом головку. Он будет смотреть в основном в пол. Так как все малыши очень любознательны, то он начнет искать способы оглядеть окружающие его предметы и начнет поднимать головку.
После того, как мама и малыш успешно усвоят это упражнение, то они могут попробовать удерживать ребенку на ручках, приподнимая, в вертикальном положении в течении десяти – двадцати секунд. При этом малыша необходимо в обязательном порядке аккуратно придерживать за затылок во время проведения с ним такой процедуры.

Если ребенок не научился поднимать головку к трем месяцам
Случается такое, что малыш так и не приобретает навык держать головку к четырем – пяти месяцам жизни. Если подобное случается, то это говорит о том, что неврологических проблем, скорее всего, избежать не удалось. Не исключено, что вынашивание малыша было довольно тяжелым и нанесло некоторый урок нервной системе крохи. Так же вероятны какие-либо патологии или травмы во время родов, результаты которых проявляются со временем. В этом случае просто необходимо обратиться к врачу за советом и назначением правильного лечения.
Может случиться так, что у малыша просто слабый тонус мышц. Для этого нужен специальный массаж, который, так же, прописать сможет только соответствующий врач.
И, как бы не складывалось развитие вашего малыша, постарайтесь как можно меньше переживать. Не забывайте, что ребенок чувствует материнский негатив. Это может отражаться не только на его развитии, но и на сне, поведении, настроении. В первые годы жизни мама – это самый большой маяк и лучший ориентир для крохи. Об этом стоит помнить!

Не исключены случаи, когда ребеночек держит голову не ровно, а с небольшим отклонением вправо или влево. В таких случаях врач посоветует использования специализированной подушки. Но в любом случае нужно быть спокойным и всеми силами помогать ребенку развивать его навыки!
Мне нравится 0
Похожие посты
Оставить комментарий
норма и отклонения. Как родители могут помочь ребенку держать головку?
В данной статье мы расскажем о том, как должен ребенок держать голову и с какого возраста он должен практиковать этот навык.
Процесс развития и взросления для новорожденного – не самая простая задача. Он должен научиться множеству вещей, закрепить навыки и рефлексы, которыми он будет затем пользоваться всю свою жизнь, даже не осознавая большинства выполняемых действий.
И умение держать головку – одно из самых первых наиважнейших этапов такого развития, поэтому задача взрослых – не упустить нужный момент, проследить, чтобы малыш все сделал правильно, и сделать все возможное, чтобы отпрыск входил во взрослую жизнь с «гордо поднятой головой».
Как ребенок учится держать голову?
Важное примечание: ежедневно наблюдая за развитием своего малыша, ни в коем случае не руководствуйтесь разговорами подруг или родственников. Если вам понадобится чей-то совет, в первую очередь следует обратиться к наблюдающему вас педиатру. Ведь малейшая проблема, возникающая во время приобретения начальных навыков владения своим телом, может обернуться огромными трудностями в будущем!

 Кроха учится
Кроха учится- Как известно, каждый малыш взрослеет и развивается по индивидуальной программе, поэтому первые попытки ребенка научиться держать свою голову совершаются в различном возрасте.
- В идеале, это происходит где-то на третьем месяце после появления на свет – именно тогда кроха может поднимать и удерживать голову, лежа на животе, и держать ее параллельно телу в вертикальном положении несколько минут.
- Пусть поначалу ребенок удерживает голову всего несколько мгновений, зато это его первая победа и она более безопасна, чем, например, при плавании с кругом на шее (которое сейчас пропагандируется некоторыми методиками).

 Держит головку
Держит головкуКонечно же, некоторые детки опаздывают и начинают выполнять такие «упражнения» чуть позже, особенно если они перенесли какое-нибудь заболевание либо процесс появлении на свет сопровождался осложнениями. Как бы там ни было, родителям следует обязательно проконсультироваться по данному вопросу с врачом-невропатологом.
Попытки новорожденного слишком рано удерживать голову – тоже плохой симптом. Если это происходит на протяжении первых недель после рождения, то может сигнализировать о повышенном внутричерепном давлении или тонусе мышц шеи, что также требует консультаций со специалистами-неврологами. Дело в том, что у новорожденных очень слабенькие позвонки и еще не совсем развитые мышцы, поэтому взрослые и придерживают их под голову и спинку, чтобы не нарушить хрупкий баланс.
Когда ребенок начинает держать голову?
Если разбить процесс обучения малыша удерживанию головы по основным вехам его взросления, то получится следующая схема:
- Первый месяц жизни: Попытки поднять голову хотя бы на несколько мгновений начинаются на второй-третьей неделе после рождения – это старт обучения.
- Второй месяц жизни: Малютка удерживает головку около 1 мин., лежа на животе. (В зависимости от ряда факторов это иногда происходит на третьем месяце жизни).
- Третий месяц жизни: В вертикальном положении на руках у взрослых ребенок уверенно удерживает голову, а лежа на животе, поднимает даже плечи.

 Уже с месяца начинаются попытки
Уже с месяца начинаются попытки- Четвертый месяц жизни: На руках кроха уверенно поворачивает голову во все стороны, рассматривая окружающий мир, а из положения лежа приподнимает всю верхнюю часть туловища. Если этого не происходит – нужно срочно выяснять причину вместе со специалистом.
- Начиная с пятого месяца жизни: Ребенок очень активен, уверенно держит головку и вертит ею во все стороны, начинает переворачиваться в положении лежа, совершает попытки ползать, а самые активные – даже вставать!
Как родители могут помочь ребенку держать головку?
В возрасте 3 недель ранка на пупке у новорожденных обычно заживает – это значит, что пришло время укладывания на животик. Лежание в такой позе не только помогает удалить лишние газы и не допустить кишечные колики (особенно если малыш полежит так непосредственно перед кормлением), но и тренирует мышцы шеи.
Как и всякая тренировка, сначала она может вызывать недовольство малыша – он может капризничать и хныкать. Это происходит от того, что он вынужден напрягаться и выходить из зоны комфорта. Но со временем он обязательно привыкнет, мышцы укрепятся и он уже не будет протестовать. Поэтому родителям именно таким образом следует помогать ребенку держать головку, также стоит проявлять в этом вопросе побольше терпения и упорства.

 Родители должны помогать ребенку учиться
Родители должны помогать ребенку учитьсяЕсли развитие ребенка идет по плану и без сбоев, то примерно в возрасте 1-1,5 месяцев от появления на свет он уже будет пытаться приподнимать голову, лежа на животе. Следует помнить о хрупкости шейных позвонков малыша до его четырехмесячного возраста и продолжать поддерживать головку, беря его на руки. Именно к этому возрасту кроха уже должен быть полностью «натренирован» и уверенно держать головку как в положении лежа, так и находясь на руках.
Тревогу следует бить, если малыш не держит голову в трехмесячном возрасте – родителям следует незамедлительно обратиться к врачу, который установит диагноз и назначит эффективное лечение. Это не касается недоношенных малюток – они просто еще не догнали своих вовремя рожденных сверстников.
Иногда причина кроется в ослабленных мышцах шеи – в таком случае назначается специальный массаж, с помощью которого проблема устраняется. Если малыш начинает держать головку, но не совсем ровно, то может помочь использование созданной для этого подушечки, которая заставит кроху, укладываемого набок, поворачивать голову в нужном направлении.
Понять, способен ли трехмесячный ребенок достаточно долго и правильно удерживать голову, можно с помощью простого способа:
- Следует уложить малыша на спину и, удерживая его за ручки, потихоньку потянуть на себя и усадить. После этого он должен полминуты держать головку ровно, возможно – с небольшими колебаниями.
- Следующий тест не менее прост: снова уложите ребенка на спину и за ручки оттяните на себя, но пусть он «зависнет» в промежуточном положении, не усаживайте его. При такой позиции нормой считается удерживание головки на линии позвоночника от двух секунд и более.

 Учимся с мамой
Учимся с мамойВыполняя эти простые действия, вы не только проверите способность своего малютки правильно держать головку, но и проведете с ним прекрасный комплекс упражнений. Если вы будете повторять их ежедневно, то уже совсем скоро увидите, насколько укрепятся мышцы его шеи.
Видео: Как научить ребенка держать голову?
В каком возрасте ребёнок умеет держать головку самостоятельно? ~
Каждый родитель задаётся вопросом о правильности воспитания своего малыша. По этой причине существуют определенные проблемы, особенно это касается тех семей, в которых ребёнок появится впервые, а опыта у новоиспеченных родителей ещё нет.
В каком возрасте новорожденный держит голову?
На какие этапы делится процесс самостоятельного держания головки
Должен ли ребенок держать голову в один месяц?
Должен ли ребенок держать голову в два месяца?
Ребенок держит голову в три месяца
Ребенок держит голову в четыре месяца
Как помочь ребенку держать голову самостоятельно?
Ребенок не держит голову в четыре месяца
Ребенок держит голову в два месяца
Возможные проблемы и помощь малышу
Первый год жизни ребёнка в семье – самый важный и отличается особой активностью в развитии ребёнка. На этом этапе ребенок учится контролю над собственным телом. В каком же возрасте ребёнок сможет держать самостоятельно голову? Когда следует заподозрить проблемы и обратиться к специалисту?
Не всегда всё даётся легко и с первого раза, развитие ребёнка требует особых усилий со стороны родителей.
В каком возрасте новорожденный держит голову?
Не стоит забывать, что каждый ребёнок индивидуален, по этой причине никто точно не сможет ответить на вопрос касаемо срока.

Начать следует с того, что возможны случаи получения травмы во время родов или проблемы со здоровьем, что, соответственно, отражается на детском развитии.
А также следует помнить, что даже здоровые дети имеют различное развитие. Зачастую молодые мамы, беседуя и обсуждая друг с другом детские проблемы, начинают зря волноваться и обращаться к врачам, когда узнают, что чужой ребёнок стал держать головку раньше, чем их, или наоборот.
Для ребёнка в 3 месяца считается нормальным держать головку самостоятельно. Наблюдать это можно в процессе вертикального его положения, а также, если малыш без затруднений может приподнять головку в положении лёжа и продержаться около минуты. Нередки случаи, когда ребёнок начинает держать головку раньше.
На какие этапы делится процесс самостоятельного держания головки
Как уже было сказано выше, ни один новорождённый ребёнок сразу не обладает навыком самостоятельного держания головы.
Ребёнок должен пройти несколько этапов, по итогам которых он учится этому навыку в положении сидя и в лежачем в том числе.
Итак, следует подробно разобраться, на каком этапе ребёнок начинает самостоятельно держать головку.
Должен ли ребенок держать голову в один месяц?
Малыш еще только родился и привыкает к внешнему миру. На этом этапе не следует нагружать новорождённого массой тренировок для его развития.
Если присмотреться, то когда родители ставят малыша в вертикальное положение, то можно заметить его попытки на доли секунды приподнять голову с родительского плеча. Это один из важнейших процессов в его жизни, в то время как родители не прикладывают к этому своих усилий.
Как уже было сказано, выкладывание малыша на живот очень важная процедура, однако делать это нужно очень аккуратно и постепенно, используя при этом недлительные тренировки с перерывами. Часто родители используют ещё одно тренировочное упражнение – учат малыша плавать в ванночке с помощью круга.
Однако не каждому ребёнку по душе такое упражнение, поэтому малыш может начать капризничать и нервничать, испортив весь процесс купания. Главное не забывать поддерживать головку малыша при купании и следить, чтобы он не запрокидывал её назад. Только по истечении 1,5 месяцев считается нормой, когда ребёнок на несколько секунд начинает самостоятельно держать головку, лёжа на животике.
Должен ли ребенок держать голову в два месяца?
В два месяца малыш уже начинает стараться держать головку в положении стоя с помощью родителей. Не всегда попытки малыша могут заканчиваться успехом, поэтому следует до последнего подстраховывать своего ребёнка.

На этом этапе родители уже перестают паниковать и приобретают уверенность в действиях своего малыша. Благодаря этому, ребёнок с каждым днём совершает свои попытки всё увереннее.
В положении лёжа, новорождённый старается держать головку уже подольше и учится её приподнимать и поворачивать по сторонам.
Ребенок держит голову в три месяца
Мышцы шейного отдела у малыша ещё не до конца сформировались и окрепли, поэтому не стоит разрешать ребёнку резко запрокидывать головку, но и запрещать этот процесс тоже не следует.
У ребёнка должна быть возможность развиваться и тренироваться, просто нужно не забывать иногда его в этом страховать.
Ребенок держит голову в четыре месяца
К четырем месяцам жизни ребёнка можно уже прекратить страховать и у него появляется способность самостоятельно держать головку, что просто не может не радовать родителей.
Как помочь ребенку держать голову самостоятельно?
По истечении трёх недель жизни ребёнка уже можно класть его на животик, но только ненадолго. К этому периоду времени уже должна затянуться и пупочная ранка.
Чтобы помочь ребенку научиться держать голову самому, рекомендуется выкладывать малыша на животик перед кормлением — это к тому же поможет избежать кишечных коликов и способствует облегчению при испускании газов. И, к слову говоря, именно такая поза предрасполагает правильное развитие шейных мышц новорожденного. Инстинкт самосохранения позволяет малышу приподнимать головку и поворачивать ее в разные стороны для облегчения дыхания.
Зачастую младенцы от этой процедуры начинают капризничать и плакать из-за того, что это не приносит им особого удовольствия. Родители, заметив это, начинают беспокоиться и часто прерывают данную процедуру.
Это одна из главных родительских ошибок. Не стоит забывать, что именно это упражнение способствует правильному развитию ребёнка, а отсутствие таких тренировок может привести к гипотонии мышц и отрицательно отразиться на будущем развитии ребёнка.
Важно понимать, что главная проблема не возраст малыша для самостоятельного держания головки, а проблема родительской помощи в правильном развитии ребёнка.
Поводы для волнений
Есть несколько проблем, которые могут возникнуть при развитии малыша, они касаются возраста, когда он должен держать голову. Слишком поздно также плохо, как и слишком рано.
Ребенок не держит голову в четыре месяца
К детскому специалисту следует обращаться лишь в том случае, если ребёнку уже 4-й месяц, а вышеуказанные навыки даются ему с затруднениями.
Ребенок держит голову в два месяца
Если родители заметили такое «счастье» в таком маленьком возрасте ребёнка, то это не есть хорошо. Чаще всего это говорит о повышенном тонусе шейных мышц и грозит дальнейшей гипертонией. Чтобы избежать таких последствий, срочно необходимо обратиться к врачу-неврологу для назначения лечения. Согласно своей физиологии, новорождённый не должен уметь держать головку раньше 2-х месяцев.
При купании или кормлении новорождённого ребёнка, очень важно придерживать одной рукой попку и спину, а второй – плечи и головку малыша. Не соблюдая всех этих рекомендаций, есть риск травмировать шейный позвонок ребёночка.
Возможные проблемы и помощь малышу
Если ребенок не держит голову в три месяца, то следует незамедлительно обратиться к врачу-невропатологу, дабы понять стоит ли поднимать тревогу или это особенности детского развития.
Не стоит первым делом лезть в интернет и читать «умные» статьи от неопытных мамочек. В этом деле нужно уделить внимание посещению специалистов, возможно во время родов или в процессе беременности были осложнения, что послужило таким последствиям.
Кроме доктора никто не скажет точную причину возникших осложнений, а также сможет назначить правильное лечение.
Например, ребёнку могут назначить специальный массаж при условии, что причиной беспокойства оказался слабый мышечный тонус.
Недоношенный ребенок начинает держать голову позже, поэтому если ребёнок родился раньше срока, то это не является причиной для беспокойства, ведь через несколько месяцев он догонит своих сверстников в освоении навыка самостоятельного держания головки.
Существуют и такие отклонения, как, например, держание головки с уклоном в сторону (ребенок держит голову набок). В этом случае назначаются специальные медицинские подушечки.
В любом случае только врач и никто другой не сможет точно определить причину болезни и назначить верного лечения. Поэтому при возникновении проблем, срочно следует идти на консультацию к специалисту.
Не упустите момент!

Такой навык, как умение самостоятельно держать головку является очень важным в жизни каждого ребёнка, ведь это его первая в жизни победа. Этот этап самый тяжелый, и ребёнок ещё не понимает, сколько всего ему ещё потребуется освоить.
Не стоит забывать, что кроме родителей никто не сможет помочь ребёнку в его начинаниях лучше, лишь на родителях лежит ответственная задача – следить, чтобы не возникало проблем с развитием их ребенка.
Исправить какие-либо возникшие нарушения — несложный процесс, но лишь тогда, когда это произошло вовремя и не успело затянуться. Чем старше ребёнок, тем труднее будет исправить возникший у него дефект развития.
При возникновении вопроса, касаемо навыка самостоятельного держания головки важно обращать внимание не на научную литературу, а на своего ребёнка, наблюдая за ним и его действиями. Важно беречь своих детей, окружать их любовью, заботой и лаской и при первых замеченных нарушениях сразу обращаться к специалистам!
Как научить грудничка держать голову: упражнения для помощи младенцу
У новорожденного малыша все навыки развиваются поэтапно, грудничок может научиться одним умениям быстрее, другим – медленнее. Обычно в три месяца грудной младенец может свободно лежать в положении «на животике» и начинать свои тренировки в освоении переворотов со спины на живот. Как научить ребенка держать голову, если ни в третий, ни в четвертый месяц этого не случилось? Есть множество способов, как учить кроху необходимому навыку.

Малыш начинает держать головку
Когда ребенок начинает держать головку
Это серьезный навык для крохи, малыш одновременно управляет своим телом. Такое умение, безусловно, сразу в один день не придет.
Как проходит процесс:
- В 2-3 недели младенец пробует поднимать головку, когда лежит на животике. Всего несколько секунд, но уже в эти мгновения запускается становление навыка.
Обратите внимание! Изабелла Воскресенская, врач и акушер-гинеколог, автор собственного курса «Роды без страха», отмечает, что при естественных родах, которые прошли благоприятно, ребенок может удерживать голову прямо после рождения. Многие педиатры считают такое раннее освоение навыка отклонением от нормы, связывая патологию с высоким внутричерепным давлением.
- До трех месяцев грудничок уже может держать головку 30-60 секунд.
- В три месяца он уже самостоятельно удерживает голову в вертикальном положении. В конце третьего месяца дети могут, лежа на животе, подниматься, опираясь на локти.
Важно! Некоторые дети и в 2 месяца при положении «столбиком» держат головку, это нормально.
- В 4 месяца для крохи не составляет труда, сидя на руках у взрослого, поворачивать личико в разные стороны, все рассматривать, долго лежать на животе и играть с погремушками.
Как помочь ребенку в освоении навыка
Если регулярно выполнять упражнения для держания головы у младенцев, то навык освоится быстрее, а шейный и спинной отделы малыша укрепятся.
Выкладывание на животик
Приучать к этому рекомендуют еще в родильном доме, такая поза способствует лучшему пищеварению, особенно, если кроху мучают колики. Следует дождаться, чтобы пупок зажил. Обычно грудничок лежит на животике, но, чтобы дышать носиком, поворачивает голову в одну и другую сторону. Так происходит тренировка мышц.
Дополнительная информация. Сам процесс можно превратить в игру: петь песенку, играть с погремушкой или мягко, нежно тереть кроху по спинке.
Польза упражнения:
- Развивает моторику;
- Тренирует мышцы спины и шеи;
- Формирует навык ползания на четвереньках;
- Способствует эмоциональному развитию;
- Помогает лучше воспринимать мир, познавать и рассматривать.
Важно! Рекомендуется выкладывать только на твердую поверхность малыша, только перед кормлением.
Массаж
Выполнять его можно уже с первого месяца, он снимает гипертонус мышц, нормализует гипотонус. Многим грудничкам именно массаж дает толчок к быстрому развитию.
Массаж состоит из:
- Разминания;
- Поглаживаний;
- Растираний;
- Вибраций.
Не следует нажимать слишком грубо и сильно.
Плавание
Помогает быстрее обучиться навыку удерживания головы и благотворно влияет на психоэмоциональное развитие. Начинать можно уже с двух недель, можно попросить консультацию у специалиста по грудничковому плаванию.

Грудничковое плавание
Как выглядит занятие:
- Кроха лежит на спине, ему удерживают туловище на воде;
- Меняется положение, при этом поддерживаются подбородок и грудная клетка;
- Плавание в круге.
Занятия не должны превышать 10-15 минут. Если кроха дрожит, плачет, не стоит его мучать.
Брать на ручки
На руках у мамы каждый малыш чувствует себя в безопасности. При этом он может рассматривать все вокруг, поворачивая лицо в разных направлениях.

Мама держит кроху на руках
Обратите внимание! На прогулках стоит ненадолго брать кроху на руки и показывать ему деревья, небо, солнышко, все кругом.
Игры и погремушки
Детям нравятся яркие звонкие игрушки. Один из методов, как быстро научить ребенка держать головку, – это, играя с ним, брать в руки погремушку. Так младенец будет пытаться приподняться за пищалкой, одновременно тренируя шею и спину.
Гимнастика
Если педиатр разрешил проводить гимнастику, то она хорошо дополнит сеанс массажа.
Упражнения:
- С положения лежа тянуть малыша к себе за ручки, если нужно – с придерживаем плеч и затылка;
- Качание на фитболе;
- Укладывать кроху на руки, лицом вниз, и медленно покачивать.
Что делать, если малыш плохо держит головку
Почему малыш в три месяца не держит головку, точно скажет специалист. Факторов, которые влияют на мышечную мускулатуру шеи и мешают ей развиваться, очень много.
Возможные причины
Какие причины вызывают отставание в развитии навыка:
- Гипоксия (асфиксия) плода и заболевания мамы во время беременности. Если при родах кроха испытал недостаток кислорода, то у него могут поразиться клетки головного мозга и мышечной ткани.
- Малыш не доношен. Если кроха родился на 2-3 месяца раньше срока, то к трем месяцам он не будет держать головку. Это произойдет позже.
- Неправильное питание. Если грудничок не доедает, то плохо набирает в весе, отстает в развитии, недополучает полезных веществ и витаминов и, естественно, не может удерживать голову.
- Родовые травмы. Об этом предупреждают маму, поскольку ей предстоит постоянно обследовать ребенка у невропатолога.
Малыш, перенесший гипоксию в родах
- Проблемы неврологического характера. Как правило, они выявляются на ранних стадиях и быстро решаются лечением.
- Ленивый ребенок или нечастые тренировки в выкладывании на животик.
- Кривошея и другие нарушения в шейном аппарате.
Что делать:
- Выявить причину задержки формирования навыка.
- При гипоксии проводятся физиотерапевтические процедуры и массаж.
- При недоношенности назначается медикаментозное лечение, чтобы ускорить развитие малыша.
- При недостатке в питании полезных веществ чаще всего вводят докорм искусственной смесью или полный переход на заменитель молока.
- При родовых травмах назначается длительное лечение у специалистов. Все зависит от уровня травмы.
Важно! Если в полгода кроха не удерживает голову четко и уверенно, следует незамедлительно показаться специалисту и пройти курс лечения.
Рекомендации
Как помочь грудничку держать головку? Педиатры рекомендуют его к этому подтолкнуть. Следует надлежащим образом проводить занятия, физические упражнения.

Проведение массажа грудничку
Советы детских врачей, как можно помочь грудничку держать голову:
- С трех недель ежедневно выкладывать малыша на животик в перерывах между кормлениями. Он будет действовать рефлекторно: пытаться приподнять голову либо уложить ее на щечку.
- Не допускать, чтобы грудничок спал все время в одном положении. Следует поворачивать его в разные позы и положения.
- Массаж поглаживающими и растирающими движениями способствует притоку крови в мышцы, их укреплению и последующему расслаблению.
- Рацион малыша должен быть богатым питательными веществами и витаминами. Если он получает молоко матери, то мама должна следить за своим рационом, анализировать, как ребенок прибавляет в весе.
- Рекомендуется плавать во время купания в специальном круге (он помогает держаться на воде) – это укрепляет позвонки шейного отдела. Тренироваться можно начинать с месячного возраста, причем не обязательно ходить в бассейн. В домашней ванной все получится не хуже.
- С двух месяцев кроху следует почаще носить на руках, удерживая головку при необходимости руками. Постепенно ослабевать поддержку, давая возможность мышцам шеи окрепнуть.
- Стоит носить малыша вниз животом на своей руке, вторая рука в этот момент придерживает голову прямо.
- Если грудничок уже начал крутить головкой в разные стороны, то можно начинать показывать ему игрушки, водить их влево или вправо, чтобы малыш начинал поворачивать шею вслед.
- Особенную роль в развитии навыка играют занятия на фитболе. Это одновременно и укрепление мышц, и их тотальное расслабление. Упражнения выполняются не более 10-15 минут, затем лучше всего провести купание.
Чтобы кроха развивался активно и был всегда бодрым, нельзя пренебрегать тренировками и мероприятиями, способствующими его хорошему настроению и здоровью. В случае, если родители обнаружили отклонения в развитии, следует незамедлительно обращаться к врачу. Своевременное обнаружение проблемы позволяет быстро ее разрешить и вылечить заболевание.
Видео
Капли противоаллергические в нос для беременных – чем лечить, какие капли и спреи можно на ранних и поздних сроках при аллергическом рините, в какой триместр насморк опаснее, что можно безопасно капать
Капли от аллергии для беременных
С наступлением беременности женщины подвергаются вредному воздействию внешних и внутренних факторов. И поверьте, токсикоз — это самое безобидное, что может случиться. Из-за влияния пыльцы растений, бытовой пыли, домашних животных, прямых солнечных лучей, очень легко получить такое заболевание, как аллергия.
Проявления ее разнообразны, также как и влияние на течение всей беременности.
Признаки аллергии
Симптомы у всех видов аллергии практически одинаковые.
| Поллиноз | Слезотечение, конъюнктивит, ринит, першение в горле, зуд в носовой полости, приступы чиханья, боль в ушах, охриплость голоса. Возможны кожные высыпания. |
| Аллергия на укусы насекомых | Отечность, покраснение кожи, зуд, крапивница, слабость, повышение температуры тела, насморк, боль в горле. |
| Пищевая аллергия | Аллергический ринит, конъюнктивит, заложенность ушей, головная боль, приступы кашля, крапивница, отек квинке, рези в желудке, тошнота, рвота. |
| Аллергия на солнечные лучи | Покраснения, сыпь, зуд, крапивница, повышенная температура, ринит. |
| Аллергия на кошачью шерсть | Сильный зуд кожных покровов, крапивница, конъюнктивит, отечность век, аллергический ринит, чихание, одышка, приступы кашля. |
Среди осложнений аллергии следует отметить анафилактический шок, учащенный пульс, сосудистую недостаточность, судорожные приступы.
Причины
Причиной возникновения аллергии является достаточно ослабленный иммунитет организма беременной женщины, который неадекватно реагирует на раздражители. Организм пытается перестроиться на новый строй и лад, плюс изменение гормонального фона влияет на его состояние. Не маловажную роль играет наследственность будущей мамы.
Часто причиной аллергии служат продукты питания. Такие фрукты и ягоды, как клубника, малина, черная смородина, бананы, цитрусовые, киви вызывают реакцию. Среди овощей выделяют картофель. Крахмал, входящий в его состав вызывает аллергические проявления. Желательно исключить все морепродукты из рациона питания. С наступлением беременности следует все кушать очень осторожно, наблюдая за организмом. Рацион должен быть сбалансированным и питательным.
Причина поллиноза — это, конечно же, пыльца цветущих растений. Ограничьте время провождения на улице днем. Пыльца распространяется в воздухе и оседает абсолютно на всем: волосах, коже, одежде, обуви. Конечно, прогулки на свежем воздухе в период беременности очень полезны, но старайтесь гулять в вечернее время суток или после дождя.
Нередко данный недуг вызывают братья наши меньшие. В организме кошек вырабатывается белок-аллерген, который выделяется со слюной и мочой. Вылизывая себя, кошка наносит белок на шерсть. От этого и пошло название аллергии на кошачью шерсть. Поэтому беременным необходимо свести к минимуму контакты с животными. А лучше отдать кому-то на этот период.
В любом доме присутствуют различные химические вещества: моющие и чистящие порошки, а также косметические препараты. Вдыхая их компоненты, слизистая оболочка носа раздражается и проявляется аллергия. Поэтому беременным категорически запрещается работать с порошками и моющими средствами. Экспериментировать с декоративной и лечебной косметикой тоже не стоит.
Вредное воздействие на плод
Как правило, аллергия не влияет на развитие плода напрямую. Плод защищен плацентой, которая не пропускает аллергены. А влияет сама будущая мать. Все происходит потому, что данное заболевание приносит множество неудобств, дискомфорт. Женщина постоянно нервничает, пребывает в состоянии стресса. Приступы кашля и насморк не дают нормально спать по ночам. Все это сказывается на ее общем состоянии и на ребенке в том числе. Медикаментозные препараты часто противопоказаны или имеют побочные эффекты в период беременности, что не может не сказаться на плоде.
Капли от аллергии
Казалось бы, процедура выбора капель достаточно проста — идешь в аптеку и покупаешь. Но не так все просто в случаи беременности. Женщина должна быть особо осторожна при выборе препаратов от аллергии. Есть достаточно небольшой перечень капель, разрешенных в период беременности. Важно внимательно изучать инструкцию и следовать ей и всем указаниям врача. Очень важно обратиться к врачу. Ведь аллергический ринит и конъюнктивит и простудный — это разные вещи. Не стоит рисковать. Ведь при неправильном лечении аллергии, заболевание может передастся будущему ребенку.
Важным является тот факт, что применение капель на растительной основе противопоказано при аллергическом рините, так как может ухудшить положение.
Существуют следующие назальные капли:
- Гомеопатические;
- На основе морской соли;
- Гормональные;
- Антигистаминные.
Гомеопатические. Препараты данной группы являются сосудосуживающими средствами.
| Делуфен | Оказывает противоаллергическое и противовоспалительное действие. Облегчает дыхание. разрешен к применению в период беременность по назначению врача. |
| Эуфорбиум Композитум | Лечит ринит разного происхождения. Снимает отечность слизистой оболочки носа и увлажняет ее. Показан к применению в период беременности и кормления грудью. |
| Эдас-131 | Лечит острый и хронический аллергический ринит. Мягко и эффективно воздействует на слизистую оболочку. В период беременности противопоказаний к данному препарату нет. |
Капли на основе морской соли. Самые безопасные для беременных. Хорошо прочищают носовую полость и не имеют никакого влияния на организм. Данные препараты разрешено применять длительное время, если есть затруднения дыхания. При беременности, кислородное голодание может вызвать у ребенка различные патологии развития. К таким препаратам относят:
- Салин;
- Аквамарис;
- Меример.
Раствор для промывания носа можно приготовить самостоятельно, размешав в стакане воды одну ложку морской соли.
Гормональные. В применение такого вида капель, следует строго придерживаться указанной дозировки. Гормональные капли часто вызывают привыкание. Нельзя их назначать самостоятельно. Беременным они противопоказаны.
Антигистаминные. К препаратам данной группы относят:
| Аллергодил | Уменьшает выделения слизи, снимает зуд. Облегчает дыхание. Эффект от применения сохраняется длительное время. В период беременности разрешен. |
| Левокабастин | Имеет вид спрея. Назначается для лечения ринита. Устраняет заложенность носа. Противопоказаний для беременных нет. |
| Кромгексал | Достаточно эффективен на ранних стадиях лечения. Создает барьер для проникновения аллергенов, обволакивая слизистую оболочку носа. Также используется для профилактики. Разрешается в момент вынашивания ребенка. |
| Зиртек | Облегчает симптомы ринита, надолго сохраняя эффект. |
| Фенистил | Капли устраняют насморк, облегчают дыхание. Разрешен к применению беременным только по назначению врача. |
Чтобы укрепить иммунитет назначают иммуномодулирующие капли. Используя препараты данного вида, можно предотвратить повторное возникновения аллергического ринита. К ним относят ИРС-19 и Деритан. Но применять их можно только под контролем врача.
Важно запомнить, что такие капли как Виброцил, Фазин и Санорин-аналлергин категорически противопоказаны в период беременности на любых сроках.
Как правильно использовать глазные капли в период беременности
- В первом триместре не используйте капли, содержащие бета-блокатары, они влияют на развитие плода;
- Со второго триместра можно использовать бета-болокаторы, но только под наблюдением врача;
- В третьем триместре злоупотреблять каплями не стоит, ведь они могут повлиять на нервную систему плода;
- На протяжении всей беременности следует проверять глазное давление.
Избавление от аллергического ринита при беременности народными средствами
Если вы считаете, что народная медицина — это самая безопасная медицина, то вы заблуждаетесь. Часто женщины не знают причину своей аллергической реакции и могут использовать травы, которые в их случае категорически противопоказаны.
Если же вы знаете свою причину аллергического ринита, то можете воспользоваться следующими советами нетрадиционной медицины. Достаточно качественными, а главное натуральными, есть капли из морковного или яблочного сока. Капать нос необходимо 3-4 раза в день. Эффективно с аллергическим ринитом борется ток о=листьев каланхоэ или алоэ. С детства всем известен метод избавления от ринита — дышать над кастрюлей с картошкой. Хорошо успокаивает слизистую носа и облегчает процесс дыхания.
Также можно прибегнуть к эфирным маслам. Эфирное масло хвои, эвкалипта и мяты отлично прочищает нос, обволакивает носовую полость. Такие процедуры можно проводить во время приема ванны, или накапать несколько капель на платок и вдыхать в течение дня.
Советуем прочитать:
Капли в нос от аллергии при беременности: выбор, рекомендации, популярные средства
 Содержание статьи:
Содержание статьи:У любой беременной женщины ожидание появления ребенка — период, когда она с особым трепетом заботится о своем организме. Ведь от самочувствия будущей мамы полностью зависит формирование и развитие малыша. Поэтому женщины очень переживают, если в их организме происходит сбой. Нет необходимости нервничать при появлении первых признаков недомогания. Однако стоит понимать, что во время беременности происходят различные изменения в организме, большая нагрузка идет на иммунную систему, происходят изменения гормонального фона, и все это может привести к началу аллергической реакции. Первым признаком аллергии является отек слизистой оболочки носа. В любом случае заниматься самолечением не рекомендуется, необходима консультация аллерголога с участием гинеколога.

Общее правила лечения аллергии у беременных
1. Сразу отметим запрет врачей на прием беременными антигистаминных средств, спреев и мазей, в содержании которых присутствует ингибитор кальциневрина.
2. Прежде всего, необходимо оградить будущую маму от аллергенов, вызывающих ринит. Это могут быть различные продукты питания, домашние питомцы, пыль, шерсть и др. Если ринит появился в первом триместре беременности, специалисты советуют воздержаться от приема медикаментозных препаратов, соблюдать постельный режим и наладить питьевой.
3. Если аллергический ринит не отступил, необходимо начать лечение с полоскания солевым раствором, подойдет физиологический раствор или морская вода. В случае, если и это не помогает, то возникает необходимость принимать лекарственные препараты. Современная фармакология не придумала отдельные капли в нос при беременности, но на аптечном рынке представлена широкая линейка средств при аллергии. Их выбор осложняется тем, что практически все они противопоказаны, а некоторые можно применять только на определенных сроках беременности. Однако существуют разрешенные противоаллергические капли для беременных.
Для начала необходимо запомнить, что все эффективные препараты при аллергии можно условно разделить на несколько групп: безопасные и те, что рекомендованы лечащим врачом; препараты, прием которых возможен на определенной стадии беременности с разрешением врача, но безопасность которых не подтверждена. Так же есть полностью запрещенные к применению лекарства.

Разрешенные капли для лечения аллергии у беременных
Сразу возникает вопрос, какие капли в нос можно беременным. При беременности полностью разрешены к применению капли на основе солевых растворов. Концентрация солей в растворе этих капель полностью совпадает по составу соли с кровью человека, что позволяет им безопасно промывать, увлажнять и очищать слизистую носа. Причем нет никакой разницы в составе раствора, будь это настоящая «морская» вода или раствор с концентрацией соли.
Существует много названий таких капель, вот главные из них:
• капли Аквалор;
• Аква Марис;
• Хьюмер и другие.
Особое внимание хотелось бы уделить именно Аквалору, про который многие оставляют хорошие отзывы. Он состоит из изотонического раствора морской вод. Так как кровь человека тоже изотонический раствор, то при использовании Аквалора не будет неприятных ощущений, таких как отеки и раздражения слизистой. Капли необходимо закапывать. Врачи сходятся во мнение, что беременным не советуют промывать слизистую оболочку носа, так как эта процедура может привести к отиту. В аптеках постоянно появляются аналоги Аквалора, они ничем особо не отличаются, разве что ценовой политикой, отличий в эффективности и действии этих капель практически не заметно. Данные капли хорошо очищают слизистую от аллергенов, способствуют разжижению мокроты, удаляют слизь и являются важным компонентом в комплексном лечении аллергии.
Хочется отметить, что при сильной заложенности носа придется использовать гормональные капли. Они способны обеспечить длительное противовоспалительное действие и эффект сохраняется сутки. Некоторые беременные переживают по поводу того, что капли содержат гормональные компоненты и могут отрицательно повлиять на развитие плода и на организм будущей мамы. Но необходимо отметить, что действуют эти капли только в слизистой оболочке носа, и реакции на организм в целом они не оказывают. В данный момент такие капли считаются самыми надежными. В аптеках их представлено множество, но вот главные из них: Дезринит, Авамис, Альдецин, Беконазе. К сожалению, при острой вирусной или бактериальной инфекции их действие не такое мощное, как у других капель. В таком случае на помощь приходят капли, которые можно применять только с разрешения врача. Вещества, входящие в состав таких лекарственных препаратов, способны разрушить кровоснабжение плода, поэтому на протяжении всего их использования беременная должна быть под контролем врачей. Вот некоторые из них: Нафтизин, Фармазолин, Ксилометазолин, Назол Бэби и другие.
Запрещенные во время беременности капли при аллергии
Многие беременные интересуются, какие капли в нос нельзя беременным. Во время беременности ни в коем случае нельзя применять капли, в составе которых антигистаминные вещества, такие как: Реактин, Гистимет, Аллергодил.
К запрещенным препаратам также можно отнести комплексные средства, в составе которых присутствуют антигистаминные средства: Виброцил, Тизин, Аллерджи. Вещества, которые содержатся в этих лекарственных препаратах, имеют способность проникать в кровообращение и приводить к необратимым последствиям развития плода в утробе матери. Обычно гормональные капли приходят на замену этим препаратам. Однако, из гормональных капель полностью исключен такой препарат как Назарел. Только в очень тяжелых случаях врач может дать разрешение, чтобы 1-2 раза их закапать.
Капли есть для беременных на растительной основе?
Еще одна панацея для будущих мам — это капли на растительной основе, в содержании которых присутствует эфирное масло. Самыми эффективными и безвредными считаются Пиносол и Салин. Среди компонентов, входящих в состав этих препаратов, масла разных лекарственных растений, они помогают справиться с заложенностью и приводят к выздоровлению.

Также многие женщины используют народные средства, но здесь тоже надо быть предельно аккуратными. Можно использовать сок алоэ и каланхоэ, также неплохо себя показало теплое оливковое масло, мед и эфирные масла.
Прием гомеопатических средств при беременности
В современном мире существует мнение, что гомеопатические препараты являются отличным вариантом для решения многих проблем со здоровьем. Но так ли они полезны при беременности? Рассмотрим гомеопатические капли в нос для беременных при аллергии.
В аптеках представлена широкая линейка гомеопатических препаратов, но все они рассчитаны на широкое потребление. Хотя они и считаются менее опасными чем химические препараты, беременным женщинам необходимо, прежде всего, проконсультироваться со специалистом, так как безопасность их применения при беременности немного завышена.
В первом триместре всегда существует риск при приеме лекарственных препаратов, это относится и к гомеопатическим тоже. Кроме того, Российская академия наук считает гомеопатию лженаукой, был рассмотрен вопрос об отсутствии эффективности таких препаратов. Специалисты считают, что гомеопатия не является безвредной и ее полезность вводит в заблуждение многих пациентов. Тем не менее, большинство женщин предпочитают гомеопатические капли. Одними из популярных в использовании являются Эуфорбиум композитум, Эдас-131.Стоит отметить, что действие эти капли оказывают не сразу, а по истечении некоторого времени, соответственно, принимать их придется дольше, чем традиционные капли. В состав первого препарата входят растительные и минеральные активные элементы, второй состоит из карбоната кальция и нитрата серебра. Сегодня аптеки просят не выставлять на витрине гомеопатические препараты вместе с другими лекарствами. Также фармацевты не должны предлагать их потребителям.
Необходимо знать, что беременным женщинам не стоит капать нос более семи дней. И напоследок, при беременности ни в коем случае нельзя заниматься самолечением, необходимо обдуманно и с осторожностью подходить к выбору лекарственных препаратов, ведь в этот замечательный период ничего не должно омрачать будущую маму, поэтому только грамотный специалист должен назначить лечение.
Противоаллергические капли в нос для беременных — Детишки и их проблемы
Какие капли в нос можно при беременности? К сожалению, будущие матери не застрахованы от болезней. Более того, организм претерпевает огромные изменения и становится уязвимым к влиянию окружающей среды. Как же облегчить состояние женщины и не навредить при этом малышу, которого она вынашивает? Лекарственные препараты следует выбирать с осторожностью.
Капли в нос при беременности: применение
В каких случаях будущим матерям могут понадобиться лекарственные препараты? Капли в нос при беременности необходимы для промывания от инфекции. Это нужно делать после длительного пребывания в местах скопления людей, во время эпидемии. Также возможны варианты, перечисленные ниже.

- Гайморит. Заболевание сопровождается определенной симптоматикой: слизистые выделения, заложенность носа, затрудненное дыхание, ощущение давления в области переносицы.
- Простуда.
- Вазомоторный ринит. Он развивается в связи с изменением гормонального фона. К застою в слизистой носа приводят дисфункциональные расстройства сердечно-сосудистой и нервной систем, результатом этого становится насморк. Наиболее это случается во время первого триместра беременности. Наибольшей опасности женщина подвергает себя при нахождении на холодном воздухе. Заложенность носа без обильных выделений – характерный признак. Состояние не улучшается по ночам.
- При поллинозе. Аллергия на цветение растений угрожает будущим матерям во время весенне-летнего периода. Слезотечение, приступообразное чихание, зуд в носу, жидкие выделения из носа – характерные симптомы. Состояние улучшается по ночам.
Почему важно дышать носом
Действительно ли необходимы капли в нос при беременности? Затрудненное дыхание доставляет будущим матерям значительные неудобства. Это постоянно открытый рот, плохое восприятие запахов, отталкивающий запах из носоглотки и так далее. К сожалению, это далеко не главные проблемы.

Затрудненное дыхание увеличивает опасность развития гипоксии плода. Малыш страдает от постоянного недостатка кислорода. Это может обернуться задержкой развития, также существует вероятность угрозы выкидыша. Затрудненное носовое дыхание также может привести к развитию храпа, нарушению сна. Это может обернуться артериальной гипертензией.
Солевые растворы
Какие капли в нос можно при беременности? В первую очередь следует упомянуть солевые растворы. Они стимулируют выход слизи, снижают воспаления, уменьшают отек слизистой. Будущим матерям доступны все разновидности солевых растворов. Можно приобрести спрей в аптеке, отдать предпочтение физраствору или приготовить раствор морской соли. Преимущество назальных спреев заключается в простоте применения, для их использования не требуется назначение специалиста.

Какие существуют показания к применению солевых растворов? Допускается их использование в следующих случаях:
- гайморит;
- густые выделения;
- жидкие выделения при аллергии и простуде;
- промывание носа от инфекции.
Какие капли в нос во время беременности предпочесть при отеке? В этой ситуации поможет гипетонический раствор с концентрацией солей 2.6 %, к примеру, «Квикс», «Аквамарис». Для профилактики можно использовать спрей «Салин», физраствор, минеральную воду («Ессентуки», «Боржоми»).
Сосудосуживающие средства
Допускаются ли сосудосуживающие капли в нос при беременности? Такие средства принадлежат к категории препаратов, которые относительно противопоказаны будущим матерям. Их использование формирует привычку, что может вылиться в развитие тяжелого насморка. Лечение может потребовать серьезных мер, в числе которых и хирургическое вмешательство. Также стоит учитывать, что сосудосуживающие капли могут нарушать маточно-плацентарное кровообращение. Итогом такого вмешательства может стать гипоксия плода, задержка развития.

Сосудосуживающие средства беременной могут назначить, если польза для будущей матери превысит риск для ребенка. Какие же препараты допустимы?
- «Оксиматазолин» («Нозакар», «Назол», «Називин»).
- «Ксилометазолин» («Длянос», «Отривин», «Галазолин»).
- «Нафазолин» («Нафтизин»). Это средство наиболее предпочтительно.
Капли используются для устранения симптомов не более трех-пяти дней, частота – один-два раза в сутки. Рекомендуются безопасные дозировки – 0.025-0.5 %.
Масляные капли
Какие капли в нос можно при беременности? Будущим матерям придут на помощь растительные безопасные препараты. Масляные капли помогают смягчить пересушенную слизистую, применяются при чихании и зуде. Также можно использовать их для устранения последствий неправильного применения сосудосуживающих средств, гипертонических растворов. Внимание нужно обратить на то, что они не применяются при аллергии.

Средства, которые помогут дамам в положении:
- Эвкалиптовое масло.
- Масло сосны обыкновенной.
- Оливковое, персиковое, вазелиновое масло.
- «Пиносол».
Средство используется до трех раз в сутки, по три капли в каждый носовой ход. Нельзя применять их дольше семи дней, так как существует опасность навредить плоду.
Вяжущие
Какие капли в нос при беременности следует применять в целях лечения густого гнойного насморка? В этом случае будущей матери можно использовать вяжущие средства. Они прекрасно справляются даже с самой вязкой мокротой. Капли применяются при простуде, с их помощью можно подсушить слизистую. При поллинозе, аллергии они не назначаются.
Вяжущие капли токсичны, однако безопаснее антибиотиков. В основном они применяются при затянувшемся насморке, гайморите. Колларгол и Протаргол – средства, которые можно использовать беременным. Срок лечения не превышает трех суток, капли используются дважды в день (по три капли в каждую ноздрю).
Гомеопатические препараты
Еще какие капли можно капать в нос при беременности? Использовать гомеопатические препараты будущая мать должна лишь с разрешения врача. Они могут назначаться при насморке, а также для профилактики осложнений. К гомеопатическим каплям принадлежат средства, которые перечисляются ниже.

- «Эуфобиум». Этот препарат эффективно снимает воспаление, в том числе и аллергическое. Также он заживляет и увлажняет слизистую носа.
- «Ринальдикс». Главное преимущество средства – отсутствие противопоказаний. Оно может использоваться при синусите, гайморите, насморке разной этиологии.
- «ЭДАС-131». Этот препарат сокращает количество выделений, устраняет воспаление. Также он используется для профилактики, благотворно сказывается на иммунитете.
Гомеопатические средства применяются до трех раз в день, следует капать по несколько капель в каждый носовой ход. Отменить препарат следует, если его использование в течение недели не дает положительного эффекта.
Противоаллергические средства
При беременности капли в нос можно применять в целях борьбы с поллинозом, аллергическим насморком. В этом случае может использоваться «Санорин-Аналергин» или «Виброцил». Препараты применяются в течение двух недель (три раза в день). Они также могут назначаться будущим матерям при вазомоторном рините, простудном насморке. Используются противоаллергические средства и при аллергии на другие препараты.
Антибиотики местные
Антибиотики местные беременным могут назначаться при гайморите, если обойтись без них не удается:
- «Биопарокс».
- «Изофра».
Антибактериальные спреи используются несколько раз в сутки в течение недели. Не рекомендуется их применение во время первого триместра беременности.
Первый триместр
Какие выбрать капли в нос при беременности? 1 триместр – самый ответственный период для будущей матери. В это время следует соблюдать особую осторожность при выборе лекарственных препаратов. Какие средства можно?
- Солевые растворы («Аквалор», «Долфин», «Салин», «Алергол», «Маример»). Они относительно безопасны, эффективно очищают носовые ходы от слизи, благотворно воздействуют на эпителий носа.
- Капли на основе эфирных масел («Пиновит», «Синусан», «Пиносол»). Важно, чтобы компоненты средства не вызывали у беременной аллергической реакции. Масла увлажняют слизистую, оказывают бактерицидное и антисептическое действие.
- Гомеопатические препараты («Эдас-131»). С их помощью можно очистить от слизи носовые ходы, устранить отечность и снять воспаление.
Второй триместр
Какие капли в нос можно при беременности, если речь идет о втором триместре? Все препараты, которые можно использовать во время первого триместра, допускаются. Также в список разрешенных добавляются новые средства.
- «Ксимелин» (детская форма). Этот сосудосуживающий препарат применяется для очищения носовых ходов, борьбы с отечностью. Нельзя забывать о том, что он не годится для продолжительного использования, так как вызывает привыкание.
- «Кромогексал». Это средство применяется для борьбы с симптомами аллергического насморка. Оно не принадлежит к категории абсолютно безопасных, поэтому используется лишь в тяжелых случаях. Речь идет о ситуациях, когда проявления аллергии больше угрожают плоду, чем сам препарат.
Третий триместр
Какие капли от заложенности носа при беременности можно использовать во время третьего триместра? Список разрешенных средств дополняется новыми препаратами.
- «Биопарокс». Это антибактериальное средство местного действия можно использовать лишь в последние месяцы беременности.
- «Галазолин», «Санорин», «Нафтизин», «Тизин». Эти сосудосуживающие препараты допустимо применять лишь один раз в сутки.
На заметку
- Если женщина капает капли в нос при беременности, ей следует внимательно прочитать инструкцию. Важно ознакомиться с существующими противопоказаниями, составом средства.
- При насморке будущим матерям лучше применять капли, а не спрей. Это связано с тем, что они меньше травмируют слизистую, их проще дозировать.
- При гайморите более эффективным окажется спрей. Препарат проникает глубже, его действие распространяется на большую площадь.
- Беременным показаны далеко не все детские капли.
- Первый триместр – время, когда нужно проявить максимальную осторожность при выборе лекарственных препаратов. Идет закладка органов плода, и вмешательство в этот процесс необходимо свести к минимуму.
Рекомендации
Что еще следует знать об использовании каплей в нос при беременности? Любые препараты, упомянутые в статье, нельзя использовать долго. В большинстве случаев срок лечения не должен превышать семи дней. Поэтому в целях нормализации носового дыхания врачи часто рекомендуют магнитотерапию, электроакупунктуру, иглорефлексотерапию. Также способствуют выздоровлению электрофорез и ультразвук.
Важно обеспечить нормальное продвижение по носовым ходам воздуха. В этом беременным помогут физические упражнения. Также рекомендуется обеспечить приподнятое положение подушки. Нельзя забывать и об увлажнении воздуха в помещении, в котором проводит много времени будущая мать. Для этого можно приобрести увлажнитель, который обеспечит нужную концентрацию влаги.
Можно ли облегчить состояние без капель
Будущая мать должна осознавать, что немедикаментозное лечение может осуществляться лишь по согласованию с врачом.
Какой народный рецепт подходит беременным? Лист алоэ или каланхоэ нужно измельчить до появления сока. Жидкость смешивается с кипяченой водой, остатки мякоти удаляются посредством процеживания. Состав можно использовать несколько раз в день – по три капли в каждый носовой ход. Такие капли не только помогают бороться с симптомами болезни, но и служат эффективным профилактическим средством, стимулируют местный иммунитет.
Также можно использовать лук. Его нужно очистить от кожуры, натереть на терке. После отжима сока следует смешать три-четыре капли с чайной ложкой оливкового масла. Лечение проводится в течение четырех суток – по две капли в носовой ход.
Source: FB.ru
Капли в нос при аллергии при беременности
Капли от аллергии при беременности
Капли при аллергии у беременных
Сегодня процент аллергических реакций стремительно растет.
Заболевание в основном поражает людей с ослабленным иммунитетом. К данной категории относятся маленькие дети, пожилые люди. Беременные женщины больше всего подвержены заболеванию. Особенно часто проблема появляется в виде аллергического насморка.
Капли от аллергии при беременности назначает доктор, отталкиваясь от основных показателей. Беременные женщины должны внимательно относиться к своему здоровью. Категорически запрещено принимать какие-либо препараты без консультации с доктором.
Кроме того, необходимо выяснить причину заболевания.
Только так можно подобрать эффективный препарат. Факторов, провоцирующих недуг достаточно много, но есть основные, самые популярные. Знание этих причин поможет значительно снизить риск развития заболевания.
Аллергический насморк: причины
Проблема спровоцирована попаданием в дыхательные пути веществ, вызывающих аллергию. На слизистых оболочках носа начинается воспалительный процесс, отек. К аллергенам такого рода относятся:
- духи, дезодоранты;
- бытовая химия;
- пыльца цветов, деревьев;
- бытовая пыль и так далее.
Вещества, провоцирующие развитие аллергического ринита также попадают в организм с продуктами питания, через кожные покровы.
Какой бы ни была причина насморка, доктор рекомендует использование специальных капель от аллергии для беременных.
Выбрать капли в нос – задача профессионала. Женщина должна понимать, что следовать в этом случае рекомендациям подружек – опасно. То, что подходит одной, может не подойти другой женщине. Хорошо, если капли просто не дадут никакого эффекта. Часто самолечение приводит к обострению проблемы.
Доктор подберет соответствующий медикамент, распишет курс его приема, дозировку.
Вносить самостоятельно изменения в данные рекомендации настоятельно не рекомендуется. При появлении любых неожиданных симптомов – срочно к доктору.
Противоаллергические капли в нос
Подпишитесь на наши новости
Спасибо что уведомили нас об ошибку. В ближайшее время мы все исправим и сайт станет еще лучше!
Капли от аллергии для беременных
С наступлением беременности женщины подвергаются вредному воздействию внешних и внутренних факторов. И поверьте, токсикоз это самое безобидное, что может случиться. Из-за влияния пыльцы растений, бытовой пыли, домашних животных, прямых солнечных лучей, очень легко получить такое заболевание, как аллергия.
Проявления ее разнообразны, также как и влияние на течение всей беременности.
Признаки аллергии
Симптомы у всех видов аллергии практически одинаковые.
Среди осложнений аллергии следует отметить анафилактический шок, учащенный пульс, сосудистую недостаточность, судорожные приступы.
Причиной возникновения аллергии является достаточно ослабленный иммунитет организма беременной женщины, который неадекватно реагирует на раздражители.
Организм пытается перестроиться на новый строй и лад, плюс изменение гормонального фона влияет на его состояние. Не маловажную роль играет наследственность будущей мамы.
Часто причиной аллергии служат продукты питания. Такие фрукты и ягоды, как клубника, малина, черная смородина, бананы, цитрусовые, киви вызывают реакцию. Среди овощей выделяют картофель. Крахмал, входящий в его состав вызывает аллергические проявления. Желательно исключить все морепродукты из рациона питания. С наступлением беременности следует все кушать очень осторожно, наблюдая за организмом.
Рацион должен быть сбалансированным и питательным.
Причина поллиноза это, конечно же, пыльца цветущих растений. Ограничьте время провождения на улице днем. Пыльца распространяется в воздухе и оседает абсолютно на всем: волосах, коже, одежде, обуви. Конечно, прогулки на свежем воздухе в период беременности очень полезны, но старайтесь гулять в вечернее время суток или после дождя.
Нередко данный недуг вызывают братья наши меньшие. В организме кошек вырабатывается белок-аллерген, который выделяется со слюной и мочой. Вылизывая себя, кошка наносит белок на шерсть.
От этого и пошло название аллергии на кошачью шерсть. Поэтому беременным необходимо свести к минимуму контакты с животными. А лучше отдать кому-то на этот период.
В любом доме присутствуют различные химические вещества: моющие и чистящие порошки, а также косметические препараты. Вдыхая их компоненты, слизистая оболочка носа раздражается и проявляется аллергия. Поэтому беременным категорически запрещается работать с порошками и моющими средствами. Экспериментировать с декоративной и лечебной косметикой тоже не стоит.
Вредное воздействие на плод
Как правило, аллергия не влияет на развитие плода напрямую.
Плод защищен плацентой, которая не пропускает аллергены. А влияет сама будущая мать. Все происходит потому, что данное заболевание приносит множество неудобств, дискомфорт. Женщина постоянно нервничает, пребывает в состоянии стресса. Приступы кашля и насморк не дают нормально спать по ночам. Все это сказывается на ее общем состоянии и на ребенке в том числе. Медикаментозные препараты часто противопоказаны или имеют побочные эффекты в период беременности, что не может не сказаться на плоде.
Капли от аллергии
Казалось бы, процедура выбора капель достаточно проста идешь в аптеку и покупаешь.
Но не так все просто в случаи беременности. Женщина должна быть особо осторожна при выборе препаратов от аллергии. Есть достаточно небольшой перечень капель, разрешенных в период беременности. Важно внимательно изучать инструкцию и следовать ей и всем указаниям врача. Очень важно обратиться к врачу.
Ведь аллергический ринит и конъюнктивит и простудный это разные вещи. Не стоит рисковать. Ведь при неправильном лечении аллергии, заболевание может передастся будущему ребенку.
Важным является тот факт, что применение капель на растительной основе противопоказано при аллергическом рините, так как может ухудшить положение.
Существуют следующие назальные капли:
- Гомеопатические;
- На основе морской соли;
- Гормональные;
- Антигистаминные.
Гомеопатические.
Препараты данной группы являются сосудосуживающими средствами.
Капли на основе морской соли. Самые безопасные для беременных. Хорошо прочищают носовую полость и не имеют никакого влияния на организм. Данные препараты разрешено применять длительное время, если есть затруднения дыхания. При беременности, кислородное голодание может вызвать у ребенка различные патологии развития.
К таким препаратам относят:
Раствор для промывания носа можно приготовить самостоятельно, размешав в стакане воды одну ложку морской соли.
Гормональные. В применение такого вида капель, следует строго придерживаться указанной дозировки. Гормональные капли часто вызывают привыкание. Нельзя их назначать самостоятельно. Беременным они противопоказаны.
Антигистаминные. К препаратам данной группы относят:
Чтобы укрепить иммунитет назначают иммуномодулирующие капли. Используя препараты данного вида, можно предотвратить повторное возникновения аллергического ринита. К ним относят ИРС и Деритан. Но применять их можно только под контролем врача.
Важно запомнить, что такие капли как Виброцил, Фазин и Санорин-аналлергин категорически противопоказаны в период беременности на любых сроках.
Как правильно использовать глазные капли в период беременности
- В первом триместре не используйте капли, содержащие бета-блокатары, они влияют на развитие плода;
- Со второго триместра можно использовать бета-болокаторы, но только под наблюдением врача;
- В третьем триместре злоупотреблять каплями не стоит, ведь они могут повлиять на нервную систему плода;
- На протяжении всей беременности следует проверять глазное давление.
Избавление от аллергического ринита при беременности народными средствами
Если вы считаете, что народная медицина это самая безопасная медицина, то вы заблуждаетесь.
Часто женщины не знают причину своей аллергической реакции и могут использовать травы, которые в их случае категорически противопоказаны.
Если же вы знаете свою причину аллергического ринита, то можете воспользоваться следующими советами нетрадиционной медицины. Достаточно качественными, а главное натуральными, есть капли из морковного или яблочного сока. Капать нос необходимо раза в день. Эффективно с аллергическим ринитом борется ток о=листьев каланхоэ или алоэ. С детства всем известен метод избавления от ринита дышать над кастрюлей с картошкой.
Хорошо успокаивает слизистую носа и облегчает процесс дыхания.
Также можно прибегнуть к эфирным маслам. Эфирное масло хвои, эвкалипта и мяты отлично прочищает нос, обволакивает носовую полость. Такие процедуры можно проводить во время приема ванны, или накапать несколько капель на платок и вдыхать в течение дня.
Аллергия на мед
Народные рецепты для суставов
Почему аллергологи всегда могут на нас заработать
Как избавиться от ежегодного насморка весной
Сезонная аллергия
Природное средство от аллергии гриб Рейши
Выбираем правильную косметику
Информация на сайте предоставлена исключительно в популярно-ознакомительных целях, не претендует на справочную и медицинскую точность, не является руководством к действию.
Не занимайтесь самолечением. Проконсультируйтесь со своим лечащим врачом.
Хотите получать обновления?
Подпишитесь, чтобы не пропустить новые публикации
Антигистаминные капли в нос от аллергии беременным и детям
 Капли в нос от аллергии являются одним из самых популярных средств, которые назначают аллергологи своим пациентам. Аллергия это нетипичная реакция нашего иммунитета на внешние раздражители.
Капли в нос от аллергии являются одним из самых популярных средств, которые назначают аллергологи своим пациентам. Аллергия это нетипичная реакция нашего иммунитета на внешние раздражители.
Помимо приступов чихания, затрудненного дыхания, покраснения и жжения слизистой оболочки глаз, аллергию сопровождает ринит. Обычно он появляется после взаимодействия с аллергенами: при работе в пыльном помещении, при контакте с шерстью животных, при вдыхании цветочной пыльцы и в других случаях.
Что такое аллергический ринит?
Аллергический ринит это лишь внешнее проявление аллергии. Его лечение проводится комплексно по следующей схеме:
- Ограничить воздействие аллергена (не гладить кошек, не выезжать в поле, не пользоваться бытовой химией, и прочее).
- Убрать из дома все вещи, которые накапливают пыль (пледы, шторы), ежедневно проводить влажную уборку, отказаться от одежды из шерсти.
- Медикаментозное лечение, включающее прием капель в нос от аллергии, противоаллергических препаратов (таблеток, мазей), а также сорбентов (таблеток, поглощающих аллергены из крови и кишечника).
- Восстановление ослабленного иммунитета.
- Профилактика заболевания.
 Капли в нос Кромогексал
Капли в нос КромогексалКак отличить аллергический насморк от обычного?
- Отделяемое из носа имеет жидкую и прозрачную текстуру. Если в выделениях из носа есть зеленоватые или желтоватые вкрапления, значит в организме идет воспалительный процесс, который нужно лечить не антигистаминными, а другими средствами.
- Ринит при аллергии сопровождается чиханием, которое может повторяться до нескольких десятков раз подряд. При этом в носу, небе и горле ощущается першение и внутренний зуд. Как правило, приступы чихания интенсивнее всего проходят в утреннее время.
- Голос меняется, становится гнусавым, тяжело сделать глубокий вдох носом, тяжело долго говорить без перерывов. При быстрой ходьбе появляется одышка.
- Нос совершенно утрачивает способность обонять запахи носом.
 Интроназальные спрей и капли Санорин
Интроназальные спрей и капли СаноринТипы аллергического насморка
Аллергический ринит возникает при воздействии определенных аллергенов. На этой основе можно выделить три основных типа аллергического насморка:
- Сезонный ринит чаще всего возникает весной и летом, когда идет цветение деревьев, трав и растений.
- Периодический ринит является следствием разового контакта с аллергеном. Например, дети погладили кошку, а через несколько минут у них пошли сопли.
- Персистирующий ринит бывает при индивидуальной непереносимости компонентов бытовой химии, например: моющих средств, парфюма, пряных специй, запаха бензина.
ОБРАТИТЕ ВНИМАНИЕ! При сезонном рините рекомендуется закрывать окна в то время, когда происходит раскрытие бутонов растений, вызывающих у вас аллергический насморк. Чаще всего, это ранние утренние часы. Вернувшись домой, сразу же снимайте свою одежду и по возможности стирайте ее, чтобы удалить частички цветочной пыльцы. Также рекомендуется принять душ, умыться и вымыть носовые ходы.
У разных людей аллергический ринит проявляется в разной степени. Некоторые совершенно спокойно его переносят, пользуясь носовым платком несколько раз в день. В таком случае заболевание не требует специального лечения.
Статья в тему: Топ эффективных антигистаминных препаратов нового поколения
В тяжелой степени у человека из-за аллергии очень сильно воспаляется носоглотка, нарушается дыхание и сон, а чихание и ринит мешают нормальной жизнедеятельности. В такой ситуации рекомендуется применять гормональные антигистамины.
ВАЖНО ЗНАТЬ! У беременных женщин на поздних сроках часто наблюдается так называемый насморк беременных, который в большинстве случаев имеет аллергическую природу. У маленьких детей аллергический ринит проявляется уж с трехлетнего возраста. Симптомы аллергии у детей те же, что и у взрослых.
 Препарат Аллергодил
Препарат АллергодилЛечение аллергического насморка
Общие рекомендации по лечению аллергического насморка:
- Антигистаминные лекарства не назначаются самостоятельно, их подбором должен заниматься специалист, исходя из особенностей вашего здоровья.
- Многие лекарства от аллергии, в том числе и гормональные, сильно пересушивают слизистую носа. В качестве ответной реакции организма можно наблюдать не только ощущение сухости, но и появление в носу корочек. Для борьбы с этим неприятным явлением в носу советуют пользоваться маслом персика или абрикоса. Из чистой марли делаются тампоны, смачиваются маслом и на несколько минут вставляются в нос. Противопоказанием может стать лишь аллергия на данные виды масел.
- Перед использованием капель можно промыть нос специальным спреем (очень популярны Долфин, Аквалор, Аквамарис, Авенсис, Амарис) или физраствором. Также можно умыться водой из-под крана, слегка промывая носовые ходы и глаза.
- Поскольку пользоваться лекарственными каплями в нос от аллергии приходится достаточно часто, попросите врача подобрать не гормональное лекарство, которое обладает наименьшим числом побочных действий. Лучше выбрать чуть менее эффективное, но более безопасное средство.
- Отдавайте предпочтение негармональным антигистаминным препаратам нового поколения, они самые эффективные.
ВАЖНО ЗНАТЬ! Беременным женщинам любые капли в нос от аллергии, назначаются только в самых крайних случаях. Для профилактики насморка при беременности можно посоветовать назальные промывания и избегания контакта с аллергенами. Иногда доктор может посоветовать самостоятельно приготовить антигистаминные капли в нос из листьев алоэ или каланхоэ.
 Зиртек капли
Зиртек каплиКак самостоятельно подобрать лекарственное средство?
Самостоятельно подобрать лекарственное средство от насморка при аллергии можно в том случае, когда:
- Доктор ранее выписывал вам универсальные и эффективные капли в нос при схожих симптомах.
- Ринит длится менее месяца, и организму нужно лишь немного помочь, чтобы преодолеть недуг.
- Нет возможности попасть в больницу в ближайшее время, а остановить выделения из носа необходимо как можно быстрее.
В аптеке в таком случае вам посоветуют растворы для промывания носовых ходов и популярные сосудосуживающие лекарства. Антигистаминные капли в нос следует уметь не только правильно подобрать, но и надлежащим образом хранить (согласно инструкции).
В большинстве случаев срок хранения вскрытой упаковки не более нескольких месяцев, а держать антигистаминное средство лучше в холодильнике. Перед применением взболтайте флакончик и внимательно посмотрите, не кристаллизовалось ли лекарство.
Статья в тему: Стоит ли использовать аналоги супрастина или можно воспользоваться дженериками?
Если вы видите в пузырьке небольшие крупинки значит, лекарство применять уже нельзя. Эти крупинки, попадая на слизистую, вызывают раздражение, а иногда ожог.
БУДЬТЕ ОСТОРОЖНЫ! Бесконтрольный прием антигистаминных капель в нос, тем более, подобранных самостоятельно, может вызвать привыкание. Это означает, что ринит станет проявляться чаще обычного, и другие антиаллергические средства против него окажутся неэффективными.
Кроме того, это чревато появлением хронического отека носоглотки. Со временем слизистая начинает истончаться, а пациент начинает мучатся от носовых кровотечений. Самый популярный и недорогой по цене препарат, который вызывает сильное привыкание в короткие сроки это сосудосуживающие капли Нафтизин.
Противогистаминные капли в нос назначаются врачом, учитывая ваш возраст, перенесенные ранее заболевания, стадию и уровень тяжести насморка, а также причины, вызвавшие недуг. Лечение аллергического насморка включает не только капли в нос, но и прием других лекарств.
Их следует выбирать в зависимости от эффективности и от того, насколько они вам подходят. В некоторых случаях врач может выписать дешевое российское средство, но это не означает, что оно неэффективное.
ВАЖНО ЗНАТЬ! Маленьким детям антигистаминные капли должен назначать только врач. Предпочтение отдается негормональным препаратам с щадящим действием. Вообще, терапия аллергии у детей должна проводиться с большой осторожностью.
 Гель, спрей и капли Виброцил
Гель, спрей и капли ВиброцилКак правильно применять капли?
Антиаллергические капли нужно правильно закапывать в нос:
- Прежде всего нос нужно промыть специальным спреем на основе морской воды или физраствором. Это необходимо для того, чтобы очистить носоглотку от выделений, которые препятствуют прямому контакту лекарства со слизистой.
- Детей лучше положить на кровать, взрослому можно сесть на стул.
- Голову нужно запрокинуть назад. Если капли вводятся в правую ноздрю, то и голову нужно немного наклонить вправо, а потом по аналогии, влево.
- После введения капель нужно немного подождать, чтобы лекарство не вылилось из ноздри, а все впиталось в слизистую.
- Если вам назначили лечение несколькими видами капель одновременно, то первыми закапывают именно сосудосуживающие, а затем уже лекарственные.
 Спрей Аквалор интроназальный
Спрей Аквалор интроназальныйВидео
Виды гипоаллергенных средств
Выбор противоаллергических капель на сегодняшний день огромен. Если вы страдаете от аллергического насморка, то наша классификация поможет вам сориентироваться.
Прежде всего, следует выбрать лекарственную форму антигистаминных препаратов, они выпускаются в виде капель и спрея. Взрослым можно применять и то, и другое. Спреи удобнее использовать, если вы находитесь вне дома лекарство подается в виде мельчайших капель и практически моментально впитывается слизистой, поэтому не вытекает из носа.
Детям назначают только капли, потому что их проще дозировать, ведь малышам можно капать по одной капле лекарства в каждую ноздрю, а взрослому требуется две-три. Также назальные спреи детям не назначают из-за особенностей физиологии.
У ребенка слуховая труба имеет маленький размер и расположена близко к носовым ходам, поэтому большой объем лекарства может попасть в среднее ухо и вызвать его воспаление.
Статья в тему: Актуальные противоаллергические препараты нового поколения в 2018 году
 Виды капель для носа
Виды капель для носаКакие существуют виды лучших гипоаллергенных средств и каковы их особенности:
- В отдельную группу препаратов нужно отнести те, которые помогут снять зуд и жжение со слизистой оболочки глаз. В таком случае врачи очень рекомендуют капли Лекролин и им подобные.
- Сосудосуживающие препараты. Применяют при аллергии на тополиный пух, цветочную пыльцу, шерсть животных. Наиболее популярны Тизин, Санорин, Називин, Риназолин, Отривин-эко, Назол. Они помогают снять заложенность носа и убрать отек. Чтобы избежать привыкания и пересушивания слизистой, эти капли не используются дольше пяти дней. Больше всего они подойдут для разового облегчения симптомов аллергии. Детям в раннем возрасте давать эти назальные капли не рекомендуется, но в некоторых случаях врачи выписывают их в микродозировке.
- Гормональные капли это более эффективные препараты, которые содержат искуственно синтезированные гормоны аналоги веществ, которые вырабатываются надпочечниками. Назначаются они в том случае, когда иные методы лечения не принесли результата. Популярны капли Бенакап, Назонекс, Флутиказон, Фликсоназе. Они обладают ярковыраженным противоотечным и противовоспалительным действием, хорошо справляются с аллергией. Минус в том, что у них очень много побочных действий и быстро развивается привыкание. Также гормональные противоаллергические капли негативно влияют на наш естественный иммунитет, подавляя его. Поэтому гормональными препаратами лучше пользоваться как можно реже.
- Предпочтительнее использовать комбинированные средства. Такие капли воздействуют комплексно, не только снимают насморк, отеки и воспаления, но и купируют дальнейшее развитие аллергии. Эти средства очень популярны, наверняка вы слышали про Виброцил, Аллергодил, Санорин, Аналергин.
- Капли с антигистаминным эффектом наиболее популярны. Их название объясняет смысл действия: эти препараты нацелены на снижения уровня гистамина в крови. Показатели данного вещества в крови во время аллергии оказываются повышенными, ведь оно борется с воспалениями, вступая в контакт с кровеносными сосудами и слизистой, что проявляется в виде классических симптомов аллергии насморке, зуде и отеках. Помочь организму справиться с недугом помогут антигистаминные капли Фенистил, Зиртек, Аллергодил или Кромгексал и другие виды кромонов.
- В случае, когда организму нужно помочь справиться с аллергией и активировать его защитные силы, назначаются иммуномодулирующие препараты. Как известно, аллергия возникает тогда, когда наш иммунитет дает сбой в работе. Спасением станут капли ИРС-19 и Деринат, которые, по отзывам, начинают действовать уже спустя 4 дня.
- Маленьким пациентам рекомендуют детские капли: Деринат, Виброцил, Флутиказон, Галазолин, Санорин, Зиртек, но только после консультации педиатра и аллерголога. Самостоятельно такие препараты ребенку не назначают.
Чем раньше вы начнете лечение аллергии, тем меньше антигистаминных средств вам будет назначено, тем быстрее и успешнее пойдет терапия. Внимательно относитесь к своему здоровью, не допускайте контактов с аллергенами и занимайтесь профилактикой аллергии.
 Загрузка…
Загрузка…Аллергия при беременности: капли и спреи
Спреи и назальные капли в нос при аллергии при беременности признаны единственным безопасным решением для избавления от аллергических проявлений у будущих мам.

Многим знакомо угнетающее состояние, которое характеризует развитие аллергии. Существуют местные противоаллергические препараты, которые врачи рекомендуют иметь при себе, чтобы снять первый очаг аллергического процесса. Многие из них для беременных могут не только принести пользу, но и стать опасным врагом.
Классификация противоаллергических капель
Чтобы избавиться от симптомов аллергии, которая имеет ярко выраженный характер, современная фармакологическая индустрия предлагает разные виды капель в нос, делящихся на несколько видов по своему спектру действия:
- сосудосуживающие;
- антигистаминные;
- иммуномоделирующие;
- гормональные;
- комбинированные.
 Препараты для беременных женщин могут быть назначены только при условии, если сопоставлен риск при их применении, и польза, которую они могут оказать. Для решения этого вопроса достаточно посетить врача-аллерголога. При назначении сосудосуживающих препаратов достигается определенная цель в облегчении состояния больной – устраняется отечность носа, уменьшается количество слизистых выделений, что помогает очистить нос и дать ему возможность нормально дышать.
Препараты для беременных женщин могут быть назначены только при условии, если сопоставлен риск при их применении, и польза, которую они могут оказать. Для решения этого вопроса достаточно посетить врача-аллерголога. При назначении сосудосуживающих препаратов достигается определенная цель в облегчении состояния больной – устраняется отечность носа, уменьшается количество слизистых выделений, что помогает очистить нос и дать ему возможность нормально дышать.
Единственным предостережением, особенно для беременных женщин, является использование данного вида лекарственных средств не более пяти дней, чтобы не спровоцировать побочные эффекты. Очень осторожно следует относиться к такому препарату данной группы, как Нафтизин, который может спровоцировать зависимость больного, если пользоваться им длительное время. При резком прекращении приема препарата может появиться нехватка воздуха, шум в ушах и головная боль.
Среди антигистаминных капель хорошо зарекомендовал себя Зиртек, который подавляет кожные реакции у больных с крапивницей. При аллергии данное лекарство помогает блокировать бронхоспазм, вызванный высокой концентрацией гистамина. При воздействии на гистаминовые рецепторы препараты данного типа помогают предотвратить выброс в кровь медиаторов воспалительного процесса.
 При аллергии для беременных назначают иммуномоделирующие препараты, помогающие в стимуляции защитных свойств организма. Они блокируют возможность попадания в организм аллергенов-возбудителей и помогают наладить работу слизистой носа. К препаратам данной группы можно отнести капли Деринат и ИРС 19, которые обладают противовирусной, антибактериальной и иммуномоделирующей активностью.
При аллергии для беременных назначают иммуномоделирующие препараты, помогающие в стимуляции защитных свойств организма. Они блокируют возможность попадания в организм аллергенов-возбудителей и помогают наладить работу слизистой носа. К препаратам данной группы можно отнести капли Деринат и ИРС 19, которые обладают противовирусной, антибактериальной и иммуномоделирующей активностью.
При условии, что препараты, назначенные врачом, не дают должного эффекта, назначаются гормональные капли, которые дают мгновенный результат и могут снять воспаления аллергического характера за считанные минуты. Ни в коем случае нельзя допускать привыкания этих лекарств, поэтому долгое их применение противопоказано. Хорошей эффективностью отличаются капли для носа Амавис, Флутиказон.
Комбинированные средства помогают не только убирать симптомы аллергии, но и предотвращать ее появление. К таким относятся назальные капли Санорин-Аналергин.
Лечение аллергии у беременных
 На первых этапах лечения в период беременности врачами проводится медицинское обследование на предмет выявления не только аллергена, который спровоцировал воспалительную реакцию организма, но и причин его появления. Для этой цели женщина посещает врача-аллерголога, который проводит диагностику при помощи обследования анализов крови и мочи, кожных проб и при необходимости, слизистой носа.
На первых этапах лечения в период беременности врачами проводится медицинское обследование на предмет выявления не только аллергена, который спровоцировал воспалительную реакцию организма, но и причин его появления. Для этой цели женщина посещает врача-аллерголога, который проводит диагностику при помощи обследования анализов крови и мочи, кожных проб и при необходимости, слизистой носа.
При назначении лечебной терапии врач учитывает специфическое состояние беременной женщины, поэтому им просчитываются все риски. Существует ряд антигистаминных препаратов, которые категорически нельзя применять при беременности, даже если это капли или спрей. Многие из препаратов данной группы могут оказать негативное влияние на работу некоторых органов.
При назначении препаратов местного действия врач учитывает их пользу для беременных женщин и безопасность для плода. Существует целый перечень назальных капель, которые с особенной осторожностью нужно применять при беременности. Капли для носа на основе ксилометазолина нужно с особой предосторожностью применять женщинам на ранних сроках беременности. Самыми широко используемыми из них являются – Гапазолин, ДляНос и Ксимелин. Такие капли, как Санорик и Нафтизин, можно использовать, но крайне редко и только после консультации со специалистом.
Только на последних сроках беременным женщинам в случае аллергической атаки можно использовать такие препараты, как Тизин и Фариал. Категорически противопоказаны спреи Фервекс, Назол, Фазин и Називин.
Безопасные капли при аллергии
 При аллергических страданиях, выраженных заложенностью носа, беременным женщинам лучше оказаться от сосудосуживающих капель, которые могут негативно повлиять на сосуды плаценты и привести к гипоксии плода. Выбор капель в нос для женщин, вынашивающих ребенка, это очень ответственный момент, так как речь идет не только о ее здоровье, но и о здоровье будущего малыша. Перед тем как начать лечение аллергии, будущая мама должна пройти обследование у аллерголога и отоларинголога, чтобы они могли поставить правильный диагноз и назначить адекватное лечение.
При аллергических страданиях, выраженных заложенностью носа, беременным женщинам лучше оказаться от сосудосуживающих капель, которые могут негативно повлиять на сосуды плаценты и привести к гипоксии плода. Выбор капель в нос для женщин, вынашивающих ребенка, это очень ответственный момент, так как речь идет не только о ее здоровье, но и о здоровье будущего малыша. Перед тем как начать лечение аллергии, будущая мама должна пройти обследование у аллерголога и отоларинголога, чтобы они могли поставить правильный диагноз и назначить адекватное лечение.
Капли в нос и спреи отличаются по своим фармакологическим действиям. Поэтому следует четко понимать, что выбирать: спрей или капли. Если аллергическая реакция уже началась, то используются антигистаминные капли, которые устраняют уже имеющийся симптом. Спрей помогает не дать аллергенам проникнуть в слизистую носа. Попадая на слизистую, он становится защитным барьером на пути аллергенов. Хорошо зарекомендовал себя спрей Превалин, который прекрасно подходит и малышам.
Самыми безопасными каплями для беременных признаны Аква-марис, Маример, которые имеют состав морской соли.
Их применение способствует восстановлению и увлажнению слизистой носа. Безопасными также считаются капли на растительной основе Пиносол и Салин. Первенство в эффективном лечении аллергии получают представители гомеопатии – Эуфорбиум и Ринитоп ЭДАС-131.
http://proallergiju.ru/www.youtube.com/watch?v=AyKFRQOXBNw
Какой бы отзыв не получали препараты у других людей, ни в коем случае нельзя их бездумно пробовать на себе. Самолечение может навредить не только маме, но и малышу.
Помощь при аллергии
При самопомощи беременной женщине, которая обнаружила у себя признаки аллергии, но при этом не успела определить ни ее причину, ни то, как ее лечить, можно использовать некоторые методы народной медицины, помогающие снять первые симптомы аллергии, доставляющей дискомфорт и страдания.
Главной необходимостью должно стать увеличение количества потребляемой жидкости. Вместе с ней можно начать выведение токсичных веществ из организма. До обращения к врачу можно промывать нос солевым раствором, отварами лекарственных трав: ромашкой и календулой. Они помогут снизить воспалительное состояние. Иногда можно применять сок алоэ и лимона, смешанные в равных пропорциях.
Если на гомеопатические компоненты у беременной нет непереносимости, можно применять капли с эвкалиптом. Хорошим средством является также массирование околоносовых участков. Как физиотерапевтическое средство при аллергических заложенностях носовых пазух, можно делать специальную дыхательную гимнастику: закрыть одну ноздрю, второй сделать вдох и выдохнуть. Проделать те же манипуляции с первой. Вдыхать поочередно то одной, то второй носовой пазухой, также выдыхать. При этом вдох и выдох делается ртом.
http://proallergiju.ru/www.youtube.com/watch?v=ykL2_4Of5ns
Обязательным профилактическим методом для беременных женщин, склонных к аллергическим проявлениям, должно стать, наряду с местным лечением, правильное питание, которое поможет укрепить защитные свойства организма и исключить возможность проникновения возбудителя аллергии в организм. Необходимо изолировать беременную женщину от всех предметов, которые могут быстро накапливать пыль. Если аллергию спровоцировали внешние факторы, такие как шерсть животных или цветочная пыльца, лучше временно отказаться от пребывания животного в доме и исключить контакт с растением.
чем лечить, какие капли и спреи можно на ранних и поздних сроках при аллергическом рините, в какой триместр насморк опаснее, что можно безопасно капать
 Во время беременности женщине важно поддерживать свое здоровье, так как любые проблемы могут отрицательно повлиять на развитие ребенка.
Во время беременности женщине важно поддерживать свое здоровье, так как любые проблемы могут отрицательно повлиять на развитие ребенка.
Заложенность носа во время вынашивания малыша возникает не так редко, как это думают многие беременные и причин для этого может быть несколько.
Независимо от спровоцировавшего ринит фактора его требуется обязательно лечить, чтобы ребенок родился здоровым и доношенным.
Причины в разные триместры
 Возникновение проблем с носовым дыханием никаким образом не связано с триместром беременности, разве что на ранних сроках (в первые 12 недель) вероятность такой патологии больше из-за общего снижения иммунитета.
Возникновение проблем с носовым дыханием никаким образом не связано с триместром беременности, разве что на ранних сроках (в первые 12 недель) вероятность такой патологии больше из-за общего снижения иммунитета.
Трудности с носовым дыханием возникают из-за изменения гормонального фона (такой насморк проходит после рождения малыша), из-за инфекции, вирусов и из-за влияния аллергенов.
Точную причину патологии выявить может только специалист после очного осмотра.
При инфекции и вирусах мокрота обычно плотной консистенции, постепенно становится белой или зеленой. У пациентки нет зуда, глаза краснеют в редких случаях.
При гормональной заложенности носа женщину обычно беспокоит только отсутствие или сложности с дыханием, в то время как при сезонной или круглогодичной аллергии обязательно появляются зуд, чихание и раздражение слизистой носа, глаз и горла.

Внимание! Из-за повышенной чувствительности спровоцировать заложенность носа могут даже привычные для беременной женщины продукты питания и косметика. Поэтому все девять месяцев следует поддерживать максимально здоровый образ жизни с минимальным контактом с химическими веществами и нездоровыми продуктами.
Последствия насморка для беременной и ребенка
Не осложненный неаллергический ринит беременных не несет большого вреда для женщины и ее ребенка. Но при постоянном чихании, зуде и нарушенном дыхании женщина может стать раздражительной, у нее нарушится сон и она будет плохо отдыхать.
Слабость и постоянное нервное напряжение может вызвать проблемы с нервной системой у малыша. Они не будут носить необратимый характер, но первое время малыш может быть чрезмерно плаксивым и не спокойным после рождения.
Более опасны для женщины длительные периоды проблем с носом, которые связанны с инфекцией и аллергией. Они могут нарушить развитие плода, замедлить его физическое и умственное развитие.
Иногда такие проблемы вызывают также пороки, из-за аллергии малыш также может плохо переносить многие продукты в будущем, а у некоторых детей наблюдается полное отсутствие усвояемости даже материнского молока.

Внимание! Ринит беременных неосложненной природы полностью проходит самостоятельно в течение двух-трех недель после родов. При этом при повторной беременности проблема может не повториться, если гормональный фон будет в нормальных рамках.
Лечение: какие капли, спреи и промывания можно
Схема терапии во время вынашивания ребенка подбирается с учетом причины, которая спровоцировала нарушение в носовом дыхании. Лечение может предусматривать медикаментозные и немедикаментозные методы (массаж, домашние и народные средства, экзотичное иглоукалывание и другие).
Общие рекомендации
Чтобы немного снять отек слизистой и облегчить носовое дыхание, можно воспользоваться рядом эффективных советов:
 проветривайте комнату несколько раз в день и обязательно перед сном, это правило поддерживается даже в холодное время года;
проветривайте комнату несколько раз в день и обязательно перед сном, это правило поддерживается даже в холодное время года;- спите на высокой подушке, чтобы обеспечить отток мокроты;
- исключите все аллергенные продукты и химические средства для мытья и чистки;
- занимайтесь посильными физическими нагрузками, отлично подойдет гимнастика беременных;
- откажитесь от вредных привычек, больше спите и расслабляйтесь;
- поддерживайте оптимальную влажность в помещении;
- обязательно тепло одевайтесь;
- поддерживайте питьевой режим.
Промывания и ингаляции
Когда встает вопрос «чем лечить?», то в первую очередь стоит подумать о промываниях. Эти процедуры легко делать в домашних условиях. Промывать носовую полость следует осторожно и не часто, так как подобные манипуляции могут спровоцировать отит.
Промывать во время беременности носовые ходы следует при помощи солевых растворов, его можно приготовить самим или приобрести готовый. Рекомендуют такие медикаменты, как Аквамарис, Хьюмер, Аквалор. Их можно использовать до 6-10 раз в день, при этом они не вызывают привыкания. Курс приема не ограничен. Использовать можно с первых дней беременности до поздних сроков.
Ингаляции лучше всего проводить при помощи того же натрий-хлорида (раствора обыкновенной соли). Он отлично помогает при всех причинах заложенности носа.
Народные средства в виде ингаляций с аромаслами или прогреванием картофелем в сравнении с физраствором показывают не такой хороший эффект. Раствор следует залить в небулайзер в количестве 4 мл, дышать 5-10 минут до 5 раз в сутки в течение 10 дней.
Лекарственные препараты
При диагностированном аллергическом рините специалист предлагает капать максимально мягкие капли с антигистаминным эффектом.
К таким средствам относится Телфаст, Кромогексал.

Во втором и третьем триместре могут использоваться в минимальных дозах Авамис, Назонекс и Фликсоназе. Их нельзя использовать более одного раза в день, зато они помогают избавиться от самой сильной заложенности.
Лечение заложенности носа может длиться от 2 до 4 недель, более длительный курс терапии нежелателен. Эти же средства могут применяться при рините из-за гормонального сбоя, но лучше ограничиться только солевыми растворами.
При вирусных и инфекционных поражениях следует с большой осторожностью подбирать капли. Обычно терапевт также рекомендует солевые растворы.
Если они не помогают вылечить заложенность, назначаются сосудосуживающие капли с детскими дозировками. Их желательно во время вынашивания ребенка принимать только перед сном не более 2 капель в каждую ноздрю или не больше одного впрыска, если медикамент в форме спрея. К таким препаратам относятся Нафазолин, Назол, Квикс. Продолжительность приема не более 5-7 суток.

При осложнениях с гноем может назначаться Полидекса в индивидуальных дозах.
Возможно и лечение таблетированными лекарственными средствами.

Внимание! Сосудосуживающие капли вызывают сужение сосудов не только в носу, но и плаценте. Это нарушает питание малыша, что при длительном периоде может стать причиной развития у него патологий.
Народные методы
| Вещество | Способ приготовления | Доза | Курс приема |
| Сок алоэ | Выжать из листьев 3-5 мл сока | 2-3 капли в каждую ноздрю до 5 раз в сутки
| 5-14 суток |
| Ромашка лекарственная | 5 г сухой смеси заварить в 100 мл кипятка | 3-5 капель в каждую ноздрю до 6 раз, можно промывать нос 2-3 раза
| 7-14 суток |
| Масло чайного дерева | Приобретается в аптеке | 1-2 капли 2-3 раза в день
| 3-10 дней |
| Морковь и свекла | Соединить в одинаковых пропорциях свежевыжатый сок
| 2 капли в каждую ноздрю до 3 раз | 5-14 суток |
| Кора дуба | 1 пакетик на 200 мл | Промывать нос 2-3 раза в сутки | 5 дней |

Внимание! При использовании народных средств стоит помнить, что они могут вызывать такие же побочные эффекты, как самые сильные аптечные препараты, а при аллергии лечение травами противопоказано.
Профилактика аллергического ринита

Чтобы не допустить возникновения проблем с заложенностью носа, следует придерживаться ряда полезных советов:
- проводить влажную уборку помещений каждые 2-3 дня;
- не находиться в пыльных и грязных комнатах;
- при занятости на опасном или химическом производстве следует взять у гинеколога справку на легкий труд, которая предусматривает ограничение контакта с химией и другими вредными веществами;
- откажитесь на время беременности от моющих средств с большим количеством химикатов;
- пользуйтесь солевыми растворами для санации носовых ходов после улицы и после посещения общественных мест;
- обязательно проветривайте помещение несколько раз за день;
- не следует пользоваться сильно пахнущей косметикой, лучше выбирать мягкие нейтральные запахи;
- употребляйте максимально здоровую пищу, особенно в первый триместр беременности.
 Внимание! В идеале беременная должна сразу обратиться к врачу, если у нее наблюдается заложенность носа. Но ни при каких обстоятельствах нельзя откладывать поход к специалисту, если нарушение вызывает одышку, из носа идет кровь, наблюдается сильная головная боль, температура тела выше нормы, появляется спутанность сознания, боль в ушах, мокрота становится зеленого или белого цвета.
Внимание! В идеале беременная должна сразу обратиться к врачу, если у нее наблюдается заложенность носа. Но ни при каких обстоятельствах нельзя откладывать поход к специалисту, если нарушение вызывает одышку, из носа идет кровь, наблюдается сильная головная боль, температура тела выше нормы, появляется спутанность сознания, боль в ушах, мокрота становится зеленого или белого цвета.Одним из современных средств, успевших положительно себя зарекомендовать, являются малозаметные фильтры в нос, которые удерживают значительную часть аллергенов.
Полезное видео
Из видео можно подробнее узнать про ринит беременных: с чем он связан и когда пройдет.
Период беременности – сложное время для любой женщины, так как ей приходится заботиться о себе в несколько раз больше, чем обычно.
Не стоит пренебрегать обычными правилами гигиены и соблюдать здоровый образ жизни, чтобы в несколько раз снизить вероятность появления ринита и любых других форм синусита.
При первых же признаках болезни следует сразу же проконсультироваться с врачом, чтобы не допустить осложнений.
Что такое скарлатина у детей симптомы: Скарлатина у детей – этапы болезни, классификация видов, протекание заболевания
Скарлатина – симптомы, пути заражения, лечение и профилактика
Признаки, лечение и профилактика скарлатины
Скарлатиной называют инфекционное заболевание, протекающее в острой форме и характеризующееся точечной сыпью, ангиной, общей интоксикацией организма. Признаки скарлатины у детей всегда ярко выражены и поэтому в большинстве случаев лечение начинается своевременно. Но если инфекция протекает скрыто или без интенсивных проявлений, то возможны серьезные осложнения.
Как передается болезнь
Возбудитель скарлатины относится к группе стрептококков, которые могут поражать почки, суставы, небные миндалины. Если в момент проникновения инфекции в организм у человека сильно ослаблен иммунитет, то развивается это заболевание.
Источник инфекции – человек, который болеет скарлатиной или является носителем стрептококков. Инкубационный период скарлатины в среднем длится около 10 дней. Инфицированный человек представляет опасность для окружающих в плане распространения заболевания в течение 15-20 дней после появления первых признаков.
Скарлатиной также можно заразиться:
- воздушно-капельным путем;
- через игрушки и бытовые предметы;
- посредством продуктов питания.
Клинические проявления
Скарлатина всегда начинается остро:
- внезапно поднимается температура тела до 39 градусов и выше;
- ребенок предъявляет жалобы на сильную головную боль и тошноту;
- больной не может глотать пищу (режущая боль в горле).
На третьи сутки после первых проявлений заболевания на теле появляется мелкая сыпь, характеризующаяся сильным зудом. Зная, как выглядит сыпь при скарлатине, можно предпринять срочные терапевтические меры. Характерная особенность болезни – сыпь «скапливается» в естественных складках в виде красных полос. Нужно внимательно исследовать паховые складки, подмышечные впадины и локтевые сгибы, так как в этих зонах чаще всего и обнаруживаются патологические очаги. На ощупь кожа с высыпаниями становится чрезмерно сухой, грубой и напоминает мелкую наждачную бумагу. Сыпь может поражать лицо и все тело. Характерный признак скарлатины – чистый носогубный треугольник.
Сыпь может поражать лицо и все тело. Характерный признак скарлатины – чистый носогубный треугольник.
Язык больного скарлатиной тоже меняется, становясь малинового цвета с отечными, выпуклыми сосочками. Вся слизистая ротовой полости воспаляется и приобретает красный оттенок, на миндалинах имеется гнойный налет. Такой вид ротовой полости врачи называют «огненный зев» и считают одним из определяющих признаков заболевания.
Только через четыре дня (в среднем, допускается увеличение/уменьшение этого срока на день) кожные покровы бледнеют, начинается активное шелушение очагов высыпаний – кожа снимается «чулком», особенно на ладонях.
Симптомы скарлатины у взрослых идентичны, но течение болезни всегда более тяжелое с критическим повышением температуры и судорогами.
Лечение и профилактика скарлатины
Ответа на вопрос, как лечить скарлатину на начальной стадии, с точным перечнем лекарственных препаратов, нет – врачи рекомендуют проводить только симптоматическую терапию. Если болезнь протекает в легкой форме, то ребенок находится дома. Госпитализация необходима при возникновении осложнений. В течение 10 дней больной должен соблюдать постельный режим, ему назначается курс антибактериальных препаратов для подавления роста и распространения в организме стрептококка. Для облегчения общего состояния здоровья дополнительно врачи рекомендуют:
Если болезнь протекает в легкой форме, то ребенок находится дома. Госпитализация необходима при возникновении осложнений. В течение 10 дней больной должен соблюдать постельный режим, ему назначается курс антибактериальных препаратов для подавления роста и распространения в организме стрептококка. Для облегчения общего состояния здоровья дополнительно врачи рекомендуют:
- полоскание ротовой полости отваром ромашки лекарственной или фурацилином;
- прием антигистаминных средств для снятия зуда в местах высыпаний;
- курс витаминотерапии для укрепления иммунитета и в целях профилактики осложнений.
Лечением и профилактикой скарлатины занимаются педиатры и инфекционисты. Врачи этих специальностей должны не только диагностировать заболевание, дифференцировать его от ангины и аллергии на какие-то лекарственные препараты, но и наблюдать за больным даже после его выздоровления. В частности, нужно следить за характеристиками выделяемой мочи и состоянием суставов, потому что самыми частыми последствиями осложнений скарлатины у ребенка являются гломерулонефрит и ревматизм. Более подробно о возможных осложнениях вы сможете прочесть на страницах нашего сайта Добробут.ком.
Более подробно о возможных осложнениях вы сможете прочесть на страницах нашего сайта Добробут.ком.
Сколько дней длится карантин при скарлатине? Детям и взрослым положена изоляция на10 дней, если течение болезни легкое и без осложнений. Но и после этого срока им нельзя посещать места большого скопления людей (школы, офисы и так далее) еще в течение 12 дней. Таким образом, изоляция продолжается на протяжении минимум 3 недель.
Профилактические мероприятия
Больному скарлатиной необходимо не только выделить отдельное помещение, но и отдельную посуду, полотенце и другие бытовые принадлежности. Необходимо 2-3 раза в день проводить влажную уборку в комнате, где находится пациент, и желательно это делать специальным дезинфицирующим раствором (в домашних условиях для этого подойдет Белизна).
Если произошло заболевание скарлатиной в детском саду, то все учреждение закрывается на карантин и в течение 3 недель его не посещают даже здоровые дети. Но такие риски успешно купируются соблюдением санитарно-гигиенических норм, регулярными проверками санстанции на присутствие стрептококка, влажными уборками с дезинфицирующими растворами и контролем за состоянием детей.
Прививки от скарлатины нет, но, однажды переболев ею, человек становится практически неуязвимым перед инфекцией – иммунная система вырабатывает специфические антитела. Благодаря современным антибактериальным препаратам и высокому уровню медицины скарлатина отлично поддается лечению и прогнозы по ней исключительно благоприятные.
Связанные услуги:
Консультация педиатра
Скарлатина: от проявлений до профилактики
Скарлатина: от проявлений до профилактики
Скарлатина считалась раньше одним из самых страшных детских заболеваний. В прошлые столетия она унесла множество детских жизней. Но и сейчас, когда уже известно, чем она вызывается и как ее лечить, скарлатина не считается простым заболеванием, так как может давать много осложнений.
Скарлатина – острое инфекционное заболевание, характеризующееся общей интоксикацией, лихорадкой, воспалением небных миндалин и точечной сыпью по всему телу.
Возбудителем является гемолитический стрептококк, чаще всего Streptococcus pyogenes. Основные симптомы скарлатины обусловлены не самим стрептококком, а токсином, который бактерии выделяют в кровь.
Источниками возбудителя инфекции являются больной скарлатиной или любой другой клинической формой стрептококковой инфекции и бактерионоситель.
Заражение происходит воздушно-капельным путем при кашле, чихании, разговоре, а также через предметы обихода (посуда, игрушки, белье).
Заболевание наиболее часто встречается в возрасте от 2 до 10 лет.
Симптомы начинают проявляться спустя 1-7 дней после заражения — это инкубационный период скарлатины. В это время попавший в тело микроб размножается и активно выделяет токсины, но проявлений болезни еще нет.
Типичным считают острое начало заболевания; в некоторых случаях уже в первые часы болезни температура тела повышается до высоких цифр. Характерные изменения для скарлатины выявляются и при осмотре полости рта, где наблюдается яркая краснота слизистой оболочки зева. Язык вначале обложен серовато-белым налетом, с 3-го дня начинает очищаться от налета и становиться ярко-красным с увеличенными сосочками (так называемый «малиновый» язык). К концу первого, началу второго дня болезни появляется второй характерный симптом скарлатины — сыпь, которая имеет ряд характерных черт. Это, прежде всего: расположение сыпи на красном фоне кожи, она мелкая, до 1 мм в диаметре, наибольшее количество сыпи в местах естественных складок кожи (локтевые, паховые изгибы, подколенная ямка) с наличием стойких белых полос при приведении пальцем по коже. Сыпь может быть распространена по всему телу, но всегда остается чистым (белым) участок кожи между верхней губой и носом, а также подбородок. Сыпь держится до 2-5 дней. Несколько дольше сохраняется проявление ангины (до7-9 дней). Скарлатина имеет достаточно серьезные осложнения и может послужить толчком к развитию таких заболеваний, как гломерулонефрит, миокардит и пр.
Язык вначале обложен серовато-белым налетом, с 3-го дня начинает очищаться от налета и становиться ярко-красным с увеличенными сосочками (так называемый «малиновый» язык). К концу первого, началу второго дня болезни появляется второй характерный симптом скарлатины — сыпь, которая имеет ряд характерных черт. Это, прежде всего: расположение сыпи на красном фоне кожи, она мелкая, до 1 мм в диаметре, наибольшее количество сыпи в местах естественных складок кожи (локтевые, паховые изгибы, подколенная ямка) с наличием стойких белых полос при приведении пальцем по коже. Сыпь может быть распространена по всему телу, но всегда остается чистым (белым) участок кожи между верхней губой и носом, а также подбородок. Сыпь держится до 2-5 дней. Несколько дольше сохраняется проявление ангины (до7-9 дней). Скарлатина имеет достаточно серьезные осложнения и может послужить толчком к развитию таких заболеваний, как гломерулонефрит, миокардит и пр.
После перенесенного заболевания остается относительно стойкий иммунитет, но могут быть и повторные случаи заболевания скарлатиной каждого десятого ребенка
Лечение обычно проводится на дому. Детей с тяжелыми и осложненными формами скарлатины госпитализируют.
Детей с тяжелыми и осложненными формами скарлатины госпитализируют.
В течение 7-10 дней необходимо соблюдать постельный режим. Для подавления роста стрептококка применяют антибиотики 10-дневным курсом. Кроме того, назначают полоскания горла раствором фурациллина, настоями ромашки, календулы, эвкалипта. Также применятся противоаллергические средства, витамины.
После выздоровления необходимо внимательно следить за самочувствием ребенка, цветом мочи (при гломерулонефрите моча становиться цвета «мясных помоев», что связано с выделением крови), обращать внимание на появление болей в суставах. Это позволит вовремя выявить и начать лечение осложнений скарлатины.
Для того чтобы уменьшить риск возникновения данного заболевания, необходимо соблюдать следующие правила:
-питание ребенка или взрослого должно быть рациональным и содержать все необходимые организму витамины;
-не следует пренебрегать соблюдением личной гигиены и чистоты своего места проживания, нужно как можно чаще убирать и проветривать помещение;
-немаловажным является и ведение здорового образа жизни, постоянное закаливание, занятия спортом;
-лечение воспалительных заболеваний (отит, синусит, тонзиллит, гингивит и т.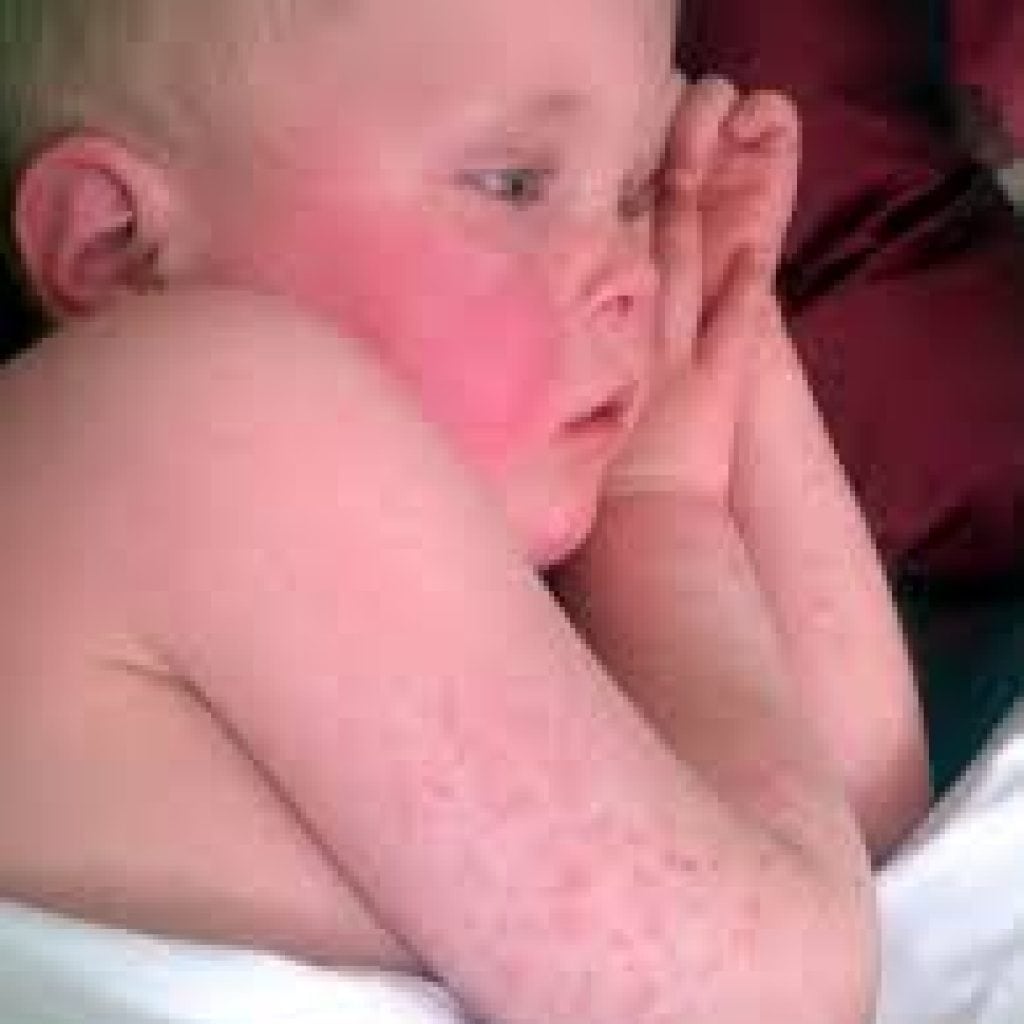 д.) должно проводиться своевременно и в полной мере.
д.) должно проводиться своевременно и в полной мере.
Если у Вас появились схожие симптомы, не занимайтесь самолечением! Немедленно обращайтесь в поликлинику по месту жительства.
Валько Александр Александрович
врач-педиатр участковый
УЗ «Островецкая ЦРБ»
%MCEPASTEBIN%
симптомы, признаки, инкубационный период, лечение в 2021 году
История пурпурной болезни: что такое скарлатинаСкарлатина – болезнь древняя. В исторических источниках имеются упоминания об эпидемиях скарлатины в Европе конца XVI века. Вероятно, существовала скарлатина и раньше, но только в 1564 году сицилийский анатом и врач Инграссиас впервые выделил скарлатину как самостоятельную болезнь и отметил основные ее клинические проявления.
Источник фото: lyureks.ru.com
В 1675 году английский доктор Сиденхем подробно описал симптомы скарлатины, которая в народе получила название «scarlet fever» — пурпурная лихорадка. От этого словосочетания и произошло современное название болезни.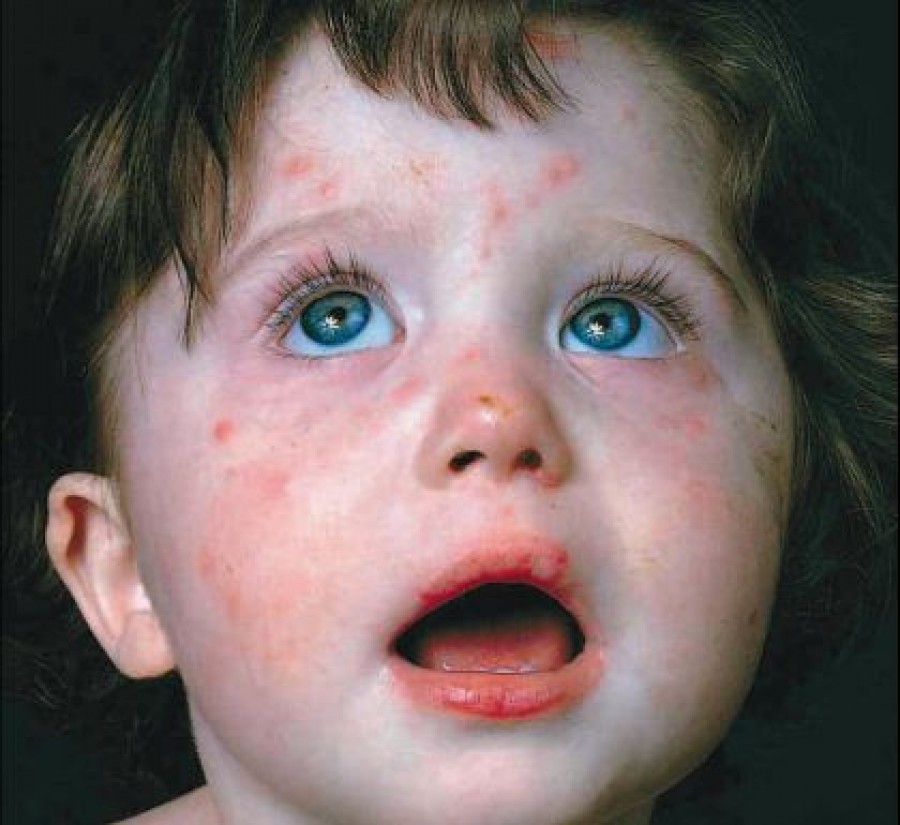
Эпидемии скарлатины были настолько различны по тяжести, что еще в XVI веке ее считали легким заболеванием, а уже в конце XVII по опасности приравнивали к чуме. В Испании, где отмечалась особо тяжелое протекание скарлатины, она получила название «гаррота» — «железный ошейник», поскольку у заболевших детей было выраженное увеличение шейных лимфатических узлов. Такая форма болезни стала причиной высокой детской смертности.
Для успешного лечения скарлатины необходимо выявить ее причину. На протяжении веков ученые пытались выделить возбудителя болезни. Разрабатывалось три теории – вирусная, вирусно-бактериальная и бактериальная. Над первыми двумя работы ведутся до сих пор, но эти гипотезы так и не получили аргументированного подтверждения. Общепринятая и наиболее обоснованная теория возникновения скарлатины – бактериальная.
Узнаём врага в лицо: симптомы или как проявляется скарлатинаВозбудитель скарлатины — Streptococcus pyogenes (Streptococcus haemolyticus) — β-гемолитический стрептококк группы А, который известен свойством продуцировать эритрогенный токсин, отравляющий организм заболевшего человека. Причем заразиться можно не только от больного скарлатиной, но и от болеющего стрептококковой ангиной, назофарингитом или от здорового носителя стрептококковой инфекции. Путь заражения – преимущественно воздушно-капельный, хотя возможно заражение и через предметы обихода, через порезы или раны на коже, совсем редко – через пищу (молоко).
Причем заразиться можно не только от больного скарлатиной, но и от болеющего стрептококковой ангиной, назофарингитом или от здорового носителя стрептококковой инфекции. Путь заражения – преимущественно воздушно-капельный, хотя возможно заражение и через предметы обихода, через порезы или раны на коже, совсем редко – через пищу (молоко).
Специфичность скарлатины в том, что ею заболевают при отсутствии или слабости антитоксического иммунитета.
Если же иммунная реакция организма на токсины сильная, то стрептококк может либо не вызвать заболевания вовсе, либо стать причиной ангины, рожи или бактериального трахеобронхита. По этой же причине заболеть заразной скарлатиной можно один раз в жизни – она формирует устойчивый иммунитет к эритротоксину. Хотя 2-4% переболевших могут впоследствии инфицироваться снова. Чаще всего это происходит при ранней антибиотикотерапии, когда организм еще не успел выработать собственные антитела. Но, к счастью, повторная болезнь чаще всего протекает в легкой форме.
Скарлатина относится к детским болезням, поскольку большинство заболевших (около 90%) – дети от 1 года до 16 лет, чаще всего – дошкольного и младшего школьного возраста. Дети первого года жизни болеют крайне редко благодаря полученному от матери иммунитету и относительной изолированности от других детей.
По тяжести протекания скарлатина бывает:
- легкой формы;
- среднетяжелой формы;
- тяжелой формы.
Важно распознать основные симптомы скарлатины, чтобы вовремя обратиться за медицинской помощью и избежать опасных для здоровья и даже жизни ребенка осложнений.
Для этого заболевания характерны:
- Инкубационный период. Он может варьироваться от 1 до 12 дней, чаще всего 2-7.
- Острое начало. Температура тела повышается до 38-39 градусов, иногда (при более тяжелых формах) – до 40 и выше. Ребенок жалуется на головную боль, слабость, тошноту, боль и першение в горле.
 Почти всегда возникает рвота.
Почти всегда возникает рвота. - Сыпь. Обычно она появляется в первые часы, реже – на 2-3 день болезни. Высыпания при скарлатине имеют своеобразный характер, особенно это заметно на лице больного ребенка: мелкоточечная ярко-красная сыпь на фоне покрасневшей кожи. Носогубный треугольник при этом остается бледным, высыпания на нем отсутствуют. Сыпь распространяется по всему телу от лица и шеи вниз, локализуется в районе естественных складок: подмышечных, локтевых, подколенных, паховых, а также на боковых поверхностях туловища. Если по месту высыпания провести пальцем, остается белый след, постепенно вновь приобретающий ярко-красный оттенок. Обычно сыпь проходит через 3-7 дней, не оставляя пигментации. На кистях рук, стопах, пальцах рук и ног возникает пластинчатое шелушение, на остальных частях тела – мелкое, отрубевидное.
- Ангина. Острое воспаление нёбных миндалин при скарлатине – один из главных её признаков, поскольку чаще всего именно они служат воротами инфекции.
 Миндалины, дужки и зев становятся ярко-красного оттенка, который не распространяется на твёрдое нёбо. Ангина обычно проходит к 4-5 дню, если же развивается некротическая её форма – к 10 дню заболевания.
Миндалины, дужки и зев становятся ярко-красного оттенка, который не распространяется на твёрдое нёбо. Ангина обычно проходит к 4-5 дню, если же развивается некротическая её форма – к 10 дню заболевания. - Специфический вид языка и слизистой оболочки рта. При скарлатине слизистая сухая, ребенок испытывает жажду. Язык в начале заболевания обложен густым грязно-желтым налетом, который постепенно, в течение 2-3 дней, исчезает. Сосочки на языке остаются отечными, ярко-красного цвета, что придает ему сходство с ягодой малины (симптом «малинового языка»). Он может сохраняться в течение 1-2 недель.
- Воспаление лимфатических узлов. Шейные, подчелюстные и подъязычные лимфоузлы уплотняются, увеличиваются в размерах, становятся болезненными. При нажатии на них пальцами подвижны. В тяжелых случаях может развиться периаденит и флегмона.
Источник фото: rasteniya-lecarstvennie.ru
ОсложненияПри появлении первых признаков заболевания, остром ухудшении состояния ребенка обязательно следует вызвать доктора.
Отсутствие лечения, как и самолечение при скарлатине очень опасно!
Скарлатина коварна тем, что осложнения могут возникнуть независимо от формы и тяжести самой болезни. По характеру они бывают:
- септическими (гнойными) – лимфаденит, отит, синусит;
- аллергическими — реактивный лимфаденит, синовит, нефрит, ревматизм, миокардит и др.;
- микст-инфекции – присоединяющиеся к стрептококковой, чаще всего – стафилококковые.
При своевременном обращении за врачебной помощью тяжелых осложнений чаще всего удается избежать. Наиболее часто встречающиеся – отит, синусит, миокардит и нефрит – хорошо поддаются лечению и проходят без последствий для ребенка.
Выявить и обезвредить: диагностика и лечение скарлатиныДля диагностики скарлатины врач будет учитывать общую эпидемиологическую ситуацию и клиническую картину заболевания (при осмотре больного ребенка).
Источник фото: webmedinfo. ru
ru
При лабораторном анализе:
- в периферической крови обнаруживается нейтрофильный лейкоцитоз;
- повышенная СОЭ;
- при посеве из очага инфекции на кровяной агар наблюдается стремительный рост бета-гемолитических стрептококков;
- растут титры антител к стрептококковым антигенам.
На основании анализов назначается лечение. При любой форме скарлатины применение антибиотиков обязательно.
Чаще всего для лечения скарлатины применяют препараты пенициллинового ряда, при их непереносимости – макролиды (эритромицин, макропен) или цефалоспорины (цефазолин).
Хороший терапевтический эффект дают полоскания горла раствором фурацилина, отваром лекарственных трав (ромашки, шалфея, эвкалипта).
Назначаются также антигистаминные средства и витамины.
При легких и среднетяжелых формах заболевания лечение проводят на дому. Ребенку следует обеспечить постельный режим в течение минимум 7 дней, лучше в изолированной комнате. Питание должно быть разнообразным и достаточно калорийным. Следует исключить из рациона жареные и острые блюда.
Следует исключить из рациона жареные и острые блюда.
На 10 день заболевания при нормальных контрольных анализах крови и мочи, а также улучшении общего состояния ребенка, можно гулять на свежем воздухе. Только делать это нужно подальше от скопления людей, особенно детей. Ребенок, переболевший скарлатиной, очень чувствителен к стрептококку. Поэтому повторная встреча с этим микроорганизмом может вызвать тяжелую аллергическую реакцию и дать осложнения.
В целом от начала заболевания до посещения ребенком детского коллектива – сада, школы – должно пройти не менее 21 дня.
Предупредить и не допуститьСравнение цен на анализы для детей:
Для профилактики скарлатины не существует специфичных методов.
Иммунизация против этого заболевания не проводится – вакцины, разработанные в середине прошлого века, обладали крайне высокой аллергенностью и вызывали различные осложнения.
Ребенка, заболевшего скарлатиной, изолируют дома или в стационаре на 7-10 дней. После полного подтверждения выздоровления (нормальные анализы и температура тела, отсутствие воспаления в носоглотке, хорошее общее состояние) малыш допускается в детский коллектив через 12 дней. В группе детсада или классе школы, где находился ребенок до болезни, устанавливается карантин сроком на 7 дней.
После полного подтверждения выздоровления (нормальные анализы и температура тела, отсутствие воспаления в носоглотке, хорошее общее состояние) малыш допускается в детский коллектив через 12 дней. В группе детсада или классе школы, где находился ребенок до болезни, устанавливается карантин сроком на 7 дней.
Если в очаге инфекции выявляются другие дети или взрослые, больные ангиной, для них устанавливается такой же карантин, как и для больных скарлатиной, сроком на 22 дня от начала заболевания.
Автор: Брикульская Юлия. Медицинский эксперт проектов, медицинский тренер, практикующий врач-терапевт. Специально для Простобанк Консалтинг
Скарлатина у детей: признаки, симптомы, лечение
Записаться к врачу Вызов педиатра на домСкарлатина у ребенка – это инфекционное заболевание, которое зачастую встречается у детей дошкольного возраста. Вызывают его стрептококки, которые могут попасть в детский организм во время обычной ангины, лихорадки или даже сыпи на коже. Многие родители даже не представляют, что за болезнь скарлатина у детей и как ее лечить. К сожалению, все чаще эта инфекция затрагивает детский организм. Он требует срочного восстановления, чтобы не усугубить всю ситуацию.
Многие родители даже не представляют, что за болезнь скарлатина у детей и как ее лечить. К сожалению, все чаще эта инфекция затрагивает детский организм. Он требует срочного восстановления, чтобы не усугубить всю ситуацию.
Доктора утверждают, что скарлатина у детей развивается буквально по всему миру, но в меньшей мере ее встретить можно в теплых и жарких странах. Как правило, заболеванию больше подвержены дети, которые находятся в большом коллективе (детские сады, младшие классы школы). Дети, которые сидят дома или находятся на домашнем обучении, менее подвержены этой инфекции. Врачи предупреждают, что основные периоды скарлатины у детей проявляются весной, осенью и зимой. Если закрыть глаза на болезнь, то могут проявиться другие осложнения скарлатины у детей, вызванные различными патогенами. Для того чтобы выработать иммунитет к инфекции, достаточно перенести ее один раз и вовремя вылечить, используя специальную антибиотикотерапию.
Причины и факторы риска
Основной причиной развития скарлатины многие специалисты считают стрептококк, который относится к группе А. Если ребенок заболел скарлатиной, то, скорее всего, из-за гемолитического стрептококка, который попал в его организм. Сразу же стоит отметить, как передается скарлатина у детей. Дело в том, что единственный источник инфекции – больные люди или носители бактерии, поэтому подхватить заболевание от другого человека более чем возможно, особенно в одном коллективе. Как правило, детки, которые уже являются носителями заболевания, являются наиболее опасными в первые несколько суток. Уже через несколько недель возможность передать инфекцию практически сводится к нулю. Около 20% людей всей планеты являются носителями стрептококка и даже об этом не подозревают, поскольку признаки скарлатины у ребенка не проявляются. Бессимптомные носители могут распространять болезнь не пару дней, а несколько месяцев или даже лет.
Если ребенок заболел скарлатиной, то, скорее всего, из-за гемолитического стрептококка, который попал в его организм. Сразу же стоит отметить, как передается скарлатина у детей. Дело в том, что единственный источник инфекции – больные люди или носители бактерии, поэтому подхватить заболевание от другого человека более чем возможно, особенно в одном коллективе. Как правило, детки, которые уже являются носителями заболевания, являются наиболее опасными в первые несколько суток. Уже через несколько недель возможность передать инфекцию практически сводится к нулю. Около 20% людей всей планеты являются носителями стрептококка и даже об этом не подозревают, поскольку признаки скарлатины у ребенка не проявляются. Бессимптомные носители могут распространять болезнь не пару дней, а несколько месяцев или даже лет.
Заразиться скарлатиной можно воздушно-капельным путем или по механизму аэрозоля, когда ребенок говорит, кашляет или чихает. В очень редких случаях скарлатина у детей может появиться через продукты питания.
Если говорить о том, как выглядит скарлатина у детей, то нужно сказать, что инфекция проникает в кровь, вызывает процесс интоксикации, а также расширяет капилляры, из-за чего на теле появляется сыпь в мелкую точку. Через некоторое время организм начинает вырабатывать иммунитет к инфекции и кожная сыпь, интоксикация, полностью проходят.
Стадии заболевания
Можно выделить такие стадии скарлатины у детей:
- инкубационный период. Это начало развития заболевания. Так, инкубационный период скарлатины у детей может продолжаться от 1 до 12 дней. Никаких симптомов в этот период нет. Не вызывает никаких подозрений инкубационный период скарлатины у детей, малыши чувствуют себя здоровыми и жизнерадостными;
- развернутые проявления заболевания. Как правило, этот период длится от 5 до 10 дней, может говорить о себе характерными синдромами;
- реконвалесценция. Это этап восстановления, который занимает 1,5-2 недели, полностью избавляет ребенка от каких-либо признаков инфекции.

Симптомы скарлатины у детей
Зачастую скарлатина у детей развивается достаточно остро. О том, как проявляется скарлатина у детей, необходимо знать заранее, чтобы родители при проявлении основных признаков были готовы к обращению в клинику.
Скарлатина у детей симптомы проявляет такие:
- интоксикационный период. Это первый признак скарлатины у детей, который сопровождается повышением температуры тела, головной и мышечной болью, плохим аппетитом. Иногда ребенок также страдает от тошноты, рвоты;
- скарлатинозное сердце. Довольно часто инфекция вызывает у малыша шумы в сердце, а также аритмию;
- высыпания. Уже на первые или вторые сутки инкубационного периода кожа ребенка может покрываться мелкой точечной красной сыпью. Обычно сыпь появляется на складках кожи, иногда на лице. После того, как высыпание полностью проходит, кожа начинает шелушиться на протяжении нескольких недель. Это основные симптомы скарлатины у детей;
- ангина.
 Это может быть и не настоящая ангина, а только ее синдром, поскольку заболевание воспаляет миндалины, но этот процесс индивидуален.
Это может быть и не настоящая ангина, а только ее синдром, поскольку заболевание воспаляет миндалины, но этот процесс индивидуален.
Также специалисты утверждают, что во время болезни язык ребенка может быть белым или малиновым.
Диагностика
Обратиться за профессиональной помощью можно в специализированную клинику, которая находится в ЦАО недалеко от метро Тверская. Опытные доктора помогут выявить формы скарлатины у детей, подобрать лучшее лечение.
Как правило, диагностика ребенка не является сложной. Сначала врач проводит опрос, после чего он занимается физикальным осмотром, проверкой всех анализов для того, чтобы поставить правильный диагноз, основываясь на клинической картине болезни.
Сейчас многие доктора практикую экспресс-тест на РКА. Он проверяет иммунную систему и выделяет антигены инфекции, которые могут быть в организме. Подобрать лечение также помогает общий анализ крови, мочи, специальные пробы. Довольно часто врачи назначают ультразвуковое исследование почек для полноты картины.
Для того чтобы узнать, не повлияла ли скарлатина на работу сердца, ребенок может дополнительно пройти ЭКГ и проконсультироваться у кардиолога.
Лечение скарлатины у детей
Многие родители задаются вопросом относительно того, чем лечат скарлатину у детей и каким образом. Зачастую вылечить заболевание можно в домашних условиях. Однако проконсультироваться с врачом все же необходимо, поскольку запущенная болезнь может привести к госпитализации, тяжелому и сложному лечению, развитию осложнений.
Одно из обязательных условий – постельный режим, который обычно длится от недели до 10 дней. Помимо этого, проводится медикаментозное лечение. Доктора назначают антибиотики при скарлатине у детей инъекциями или в виде таблеток. Нельзя назвать одну четкую дозировку, которая подойдет в каждом случае. Как правило, доза и вид антибиотика рассчитываются врачом индивидуально, исходя из особенностей организма маленького пациента. Длительность курса лечения также может быть разной, поскольку все зависит от тяжести заболевания, возраста пациента, присутствия различных патологий. Если у ребенка аллергия на антибиотики, то обычно доктора прописывают макролиды, антитоксическую сыворотку.
Если у ребенка аллергия на антибиотики, то обычно доктора прописывают макролиды, антитоксическую сыворотку.
Если очень выражена скарлатина, лечение у детей может подкрепляться приемом специальных витаминов и глюкозы, чтобы ускорить процесс выздоровления. Если начать лечение вовремя, то скарлатина не вызывает никаких осложнений.
В домашних условиях возможно избавление от скарлатины, лечение у детей в таком случае проводится специальными лекарственными настойками и антисептическими растворами, но поход к врачу обязателен.
Когда следует обратиться к врачу
Если у ребенка появилась мелкая точечная сыпь, то это причина записаться на прием к специалисту. Специалисты педиатрического отделения АО «Медицина» (клиника академика Ройтберга) окажут квалифицированную помощь, при этом малыш будет чувствовать себя комфортно – в клинике созданные все условия для того, чтобы маленький пациент не переживал и не волновался. Поскольку проявляется довольно часто скарлатина, лечение у детей проводится на постоянной основе с использованием современного оборудования и знаний оаытных докторов.
Питание детей при скарлатине
Многие доктора раньше считали, что из-за скарлатины все пациенты должны придерживаться специальной диеты на основе молочных продуктов или белков, поскольку они снижают вероятность аллергической реакции, защищают организм от каких-либо рисков. Однако исследования показали, что диета не является действенной. В настоящее время нет единых рекомендаций по поводу того, чем должен питаться ребенок во время лечения, но лучше всего есть больше фруктов, овощей и полезной пищи, чтобы период интоксикации не проходил болезненно.
Довольно часто скарлатина вызывает лихорадку, из-за чего врачи рекомендуют пить различные напитки комнатной температуры. Это может быть молоко, чай с лимоном, морс, настойка шиповника, компот, кисель или даже обычная кипяченая вода – чем больше, тем лучше.
Если из-за заболевания ребенок совершенно не хочет есть, то не нужно его заставлять. Однако в таком случае необходимо обеспечить обильное питье, после чего добавить пюре или легкий суп в рацион питания. В целом рекомендуется в период заболевания, лечения и восстановления потреблять молочные каши, овощные супы, мясные блюда, еду, которая была приготовлена на пару, больше фруктов и овощей. После того, как острые симптомы заболевания стихнут, можно возвращаться к привычному питанию.
В целом рекомендуется в период заболевания, лечения и восстановления потреблять молочные каши, овощные супы, мясные блюда, еду, которая была приготовлена на пару, больше фруктов и овощей. После того, как острые симптомы заболевания стихнут, можно возвращаться к привычному питанию.
Народные методы лечения скарлатины у детей
Основной способ лечения детской скарлатины – антибиотикотерапия. Однако для того, чтобы ускорить процесс выздоровления, можно подкрепить ее применением различных народных методов.
К примеру, довольно часто при скарлатине рекомендуют пить чай с вишней или малиной, поскольку он помогает снизить жар и воспаление. Также стоит периодически полоскать горло специальными отварами из лекарственных трав, которые не только уменьшают воспаление, но еще и обладают антисептическим эффектом.
Также рекомендуется дышать над паром, чтобы в целом улучшить состояние организма ребенка. Помимо этого, можно делать настойки из лечебных трав и растений, принимать их по одной ложке в день. Помните, исключительно народные методы не помогут полностью вылечиться. Они могут только улучшить эффект лекарств, поэтому лучше не играть со здоровьем ребенка и довериться в первую очередь специалистам.
Помните, исключительно народные методы не помогут полностью вылечиться. Они могут только улучшить эффект лекарств, поэтому лучше не играть со здоровьем ребенка и довериться в первую очередь специалистам.
Возможные последствия и осложнения
Как правило, вовремя вылеченная скарлатина не вызывает никаких последствий. Однако если она была запущена, то дать знать о себе могут как ранние, так и поздние осложнения. К примеру, возбудитель может попасть во внутренние органы ребенка, кровоток, вызвать воспалительный или гнойный процесс, который в свою очередь может серьезно угрожать жизни ребенка.
Скарлатина вызывает такой неприятный симптом, как сыпь, с которой нужно бороться правильно, чтобы в будущем на теле ребенка не осталось никаких следов, рубцов и постоянного шелушения. Для этого рекомендуется обратиться к дерматологу. Помимо инфекциониста, он поможет подобрать качественное лечение и привести кожу в порядок. Именно такой – комплексный подход – принят за основу работы в АО «Медицина» (клиника академика Ройтберга).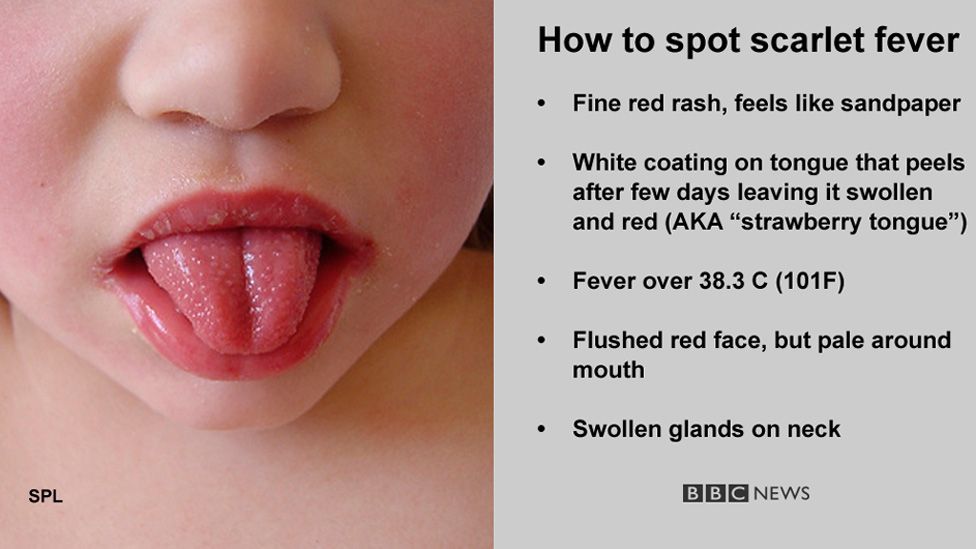
В целом, правильное лечение заболевания поможет избежать всех неприятных «сюрпризов», но для этого необходимо обращаться исключительно к специалистам. Повторно подхватывают инфекцию только в 2-3 случаях из 100.
Профилактика скарлатины у детей
Профилактические меры при скарлатине – это очень правильное занятие, поскольку он помогают избежать заболевания или сделать его форму более легкой, благополучно перенести все симптомы.
Проявляется в любом возрасте скарлатина у детей, профилактика никогда не бывает лишней.
Стоит отметить, что в настоящее время еще нет специальной прививки от скарлатины, поэтому обезопасить ребенка, таким образом, точно не получится.
Врачи аргументируют этот факт тем, что в большинстве случаев дети страдают только от легкой формы заболевания. Также скарлатина практически не приводит к летальному исходу. Врачи проводят в этом плане параллель с гриппом, говоря о том, что он является причиной смерти ребенка намного чаще, чем обычная легка скарлатина. Кроме того, нужно обратить внимание на то, что если своевременно начать антибиотикотерапию, то риск того, что инфекция вызовет осложнения, практически сводится к нулю.
В некоторых случаях ребенку, который болен скарлатиной, вводят бициллин для профилактических мер заражения. Эта мера помогает на постоянной основе контактировать с больным ребенком. Бициллин – это специальный антибиотик, который не дает возможность стрептококку размножаться и может предотвратить дальнейшее развитие заболевания. Стоит отметить, что такая профилактика при помощи антибиотика – это далеко не обязательная мера предосторожности. Как правило, если врач наблюдает угрозу, то он рекомендует такой способ профилактики скарлатины, и только родители решают – согласиться с предложением либо от него отказаться.
У маленьких детей скарлатина может вызвать серьезное осложнение развития аутоиммунной патологии, что не является хорошим развитием событий. Для того чтобы избежать такого варианта, рекомендуется пройти полный курс специальных антибиотиков, которые назначает высококвалифицированный специалист.
Как записаться к детскому инфекционисту
Записаться к врачам можно несколькими способами – приехать в клинику, которая находится рядом со станциями метро Маяковская, Чеховская, Новослободская, Белорусская, заполнить специальную форму на сайте или по телефону +7 (495) 995-00-33.
С использованием современных технологий и методик лечения скарлатина будет побеждена за считанные недели. Самое главное – это довериться специалистам и их опыту. Своевременное обращение к детскому инфекционисту – это залог быстрого, качественного и эффективного лечения.
Статьи
20 Окт 2020
Анорексия у подростковВ современном обществе анорексия стала одной из глобальных проблем среди подростков, особенно среди девочек. По мнению экспертов, легкая форма расстройства имее…
15 Апр 2020
Коронавирус у детей2020 год ознаменовался пандемией нового коронавируса SARS-CoV-2. Свое шествие по планете он начал с рыбного рынка в китайском городе Ухань в конце ноября 2019 года, охватив за неск…
13 Мар 2020
Энтерит у детейВоспаление, протекающее в тонкой кишке, называется энтеритом у детей.
12 Мар 2020
Глаукома у детей: причины, методы леченияГлаукома у детей – это целая группа болезней глаза, характерными особенностями которой являются повышение внутриглазного давления и дефекты зрения, развивающиеся на фоне данного…
Услуги
Диспансеризация
Скарлатина. Не все так просто. (Что нужно знать о скарлатине у детей?)
- Главная
- Статьи
- Скарлатина. Не все так просто. (Что нужно знать о скарлатине у детей?)
Как всегда немного теории.
Скарлатина — острое инфекционное заболевание, вызываемое стрептококком группы А, передающееся воздушно-капельным путем, характеризующееся лихорадкой, синдромом интоксикации, острым тонзиллитом (ангиной) с регионарным лимфаденитом, мелкоточечной сыпью.
Периоды заболевания и их симптомы:
- инкубационный период в среднем 2-4 дня (от нескольких часов до 7 дней). То есть никаких симптомов еще нет.
- начальный период – от первых симптомов до появления сыпи (несколько часов – 1-2 сут):
— острое начало с повышения температуры до высоких цифр (38,5-39), вялость, капризы, снижение аппетита, головная боль, иногда тошнота и рвота – интоксикационный синдром;
— ангина, боли в горле при глотании, иногда мелкоточечная энантема (сыпь на слизистых) на мягком небе. Увеличение регионарных лимфоузлов.
- период высыпания – 1-2-ой день болезни
— появление на гиперемированном (ярко-розовом или красном) фоне кожи обильной мелкоточечной сыпи 1-2 мм, близко расположенных друг к другу, на сгибательных поверхностях конечностей, передней и боковых поверхностях шеи, боковых частях груди, на животе, поясничной области, внутренних и задних поверхностях бедер и голеней, в местах естественных сгибов — подмышечных, локтевых, паховых, подколенных; окраска сыпи в первый день яркая, к 3-4-му дню бледнеет до слабо-розовой и исчезает
— кожа сухая, шероховатая,
— язык в 1-й день болезни обложен беловатым налетом, со 2-го по 4-5-й день постепенно очищается и становится ярко красным, с выступающими грибовидными сосочками на очистившейся поверхности (так называемый «малиновый язык»),
— на фоне яркого румянца щек и вишневой или малиновой окраски губ выделяется бледный носогубный треугольник (Симптом Филатова),
— симптомы максимально выражены в 1-й-2-ой день болезни, затем постепенно угасают.
- период реконвалесценции (2-4-ая недели болезни):
— характерно наличие пластинчатого шелушения кожи на пальцах рук и ног, мелкого отрубевидного шелушения на коже шеи, туловища, ушных мочек.
Из всего выше написанного можно сделать вывод, что основными симптомами для скарлатины является: повышение температуры, ангина и сыпь. Вроде все просто, но вот в чем проблема: ангина может быть одним из проявлений других заболеваний, таких как инфекционный мононуклеоз (вызывается чаще всего вирусом Эбштейн-Барр), дифтерии. А с сыпью еще больше вопросов. Большое количество заболеваний сопровождается сыпью: вирусные, бактериальные, токсико-аллергические.
Приведем примеры нескольких заболеваний протекающих с сыпью на коже (экзантемой). Мы не рекомендуем лечить эти заболевания самостоятельно.
- Корь. Высыпание происходит поэтапно (сыпь крупнопятнистая) на четвертый – пятый день с момента начала болезни, причем фон кожи не меняется. Наблюдается пигментация после угасания кожной сыпи. Кроме того, характерно отрубевидного шелушения кожи на лице. Ангина отсутствует.
- Краснуха. При этом заболевании интоксикация выражена достаточно слабо. Часто увеличиваются затылочные лимфатические узлы. Кроме того, наблюдается мелкопятнистая сыпь, которая сгущается на разгибательной поверхности той или иной конечности. Возможны катаральные явления в верхних дыхательных путях. Ангина отсутствует.
- Токсико-аллергическое состояние. Зачастую образуется при приеме антибиотиков, в редких случаях вследствие употребления других медикаментозных препаратов либо пищевых продуктов. При таких состояниях сыпь пятнисто-папулезная, расположена зачастую на разгибательной поверхности конечностей (в основном вокруг суставов). Так же характерны кожный зуд, увеличение лимфатических узлов, отсутствие изменений в ротоглотке.
И как понять какая сыпь у вашего малыша?
Ответ один — ребенок с сыпью должен быть осмотрен врачом, причем в день когда сыпь появилась, для установки диагноза и назначения правильного лечения.
Лечение скарлатины в основном проходит в домашних условиях. Госпитализации подлежат лишь дети с тяжелыми либо среднетяжелыми формами заболевания, которые имеют осложнения или какие-либо серьезные сопутствующие патологии. Иногда некоторых детей приходится госпитализировать, чтобы ограничить контакт со здоровыми детьми.
При лечении в домашних условиях необходимо выделить больному не только отдельную комнату, но и отдельное полотенце, мыло и посуду. Больным скарлатиной показан постельный режим на протяжении пяти – шести дней. Прогулки на свежем воздухе разрешены лишь после выздоровления, причем не раньше десятого дня с момента начала заболевания.
Больные скарлатиной изолируются до полного выздоровления.
Необходимо регулярно проводить дезинфекцию в доме в течение всего периода заболевания:
- тщательное мытье посуды, детских игрушек и предметов ухода при помощи моющих средств,
- частая смена одежды и постельного белья.
Диета должна быть щадящей и состоять преимущественно из молочных и растительных продуктов. На месяц из рациона необходимо исключить все острые и копченые продукты питания, экстрактивных продуктов и блюд (то есть сильно возбуждающих секрецию желудка, раздражающих его слизистую оболочку, усиливающих брожение и гниение в кишечнике), жирную и соленую пищу. Рацион должен быть обогащен витаминами групп А, В, С. Рекомендуется пить побольше жидкости.
Необходимо помнить, что антибактериальная терапия больным скарлатиной назначается исключительно врачом! Врач определит необходимую дозу антибиотика и длительность его приема.
Детей, посещающих детские дошкольные учреждения и первые два класса школы, не болевших скарлатиной и общавшихся с больным скарлатиной на дому, не допускают в детское учреждение в течение 7 суток с момента последнего общения с больным.
Если ребенок лечился в стационаре, его выпишут после выздоровления, но не ранее 10 дней от начала заболевания.
Когда ребенок может идти в сад или школу после болезни? Детей не допускают в дошкольные детские учреждения и первые 2 класса школы в течение 12 дней (при выписке из стационара на 10-ый день) или в течение 22 дней с момента заболевания, если он лечился дома.
Надеемся, что эта информация поможет вам!
Мамонова Екатерина Александровна, врач-педиатр, гастроэнтеролог ДМЦ «ПЛЮС»
Осторожно, скарлатина!!!
Скарлатина
Скарлатина представляет собой инфекционное заболевание, характеризующееся ангиной с лимфаденитом, общей интоксикацией, лихорадкой, мелкоточечной сыпью с дальнейшим пластинчатым шелушением кожи. Относится к детским болезням, у взрослых бывает крайне редко. Скарлатина у детей возникает чаще всего в возрасте от 2 до 6-7 лет.
Скарлатина у детей: симптомы
Инкубационный период скарлатины: от 1 до 12 дней, чаще от 3 до 7. Болезнь начинается остро. Общее состояние заболевшего ухудшается довольно быстро. Вместе с ознобом быстро поднимается температура, которая уже в первые часы достигает 39 — 40 °С, такая температура может продержаться 3 — 5 дней. При лёгких формах болезни рвота может быть однократной, при тяжелых — многократной, упорной. У одних детей может наблюдаться раздражение, бред, беспокойство, бессонница, судороги. У других — сонливость, апатия, вялость. Скарлатинозная ангина связана с болью в горле, наблюдается яркая гиперемия, имеющая четкую границу по краю неба. Миндалины сильно увеличены, разрыхлены. Скарлатина у детей имеет свой специфический симптом, на поверхности миндалин и языка образуется жёлто-белый налёт. Этот налёт исчезает через 5 дней с момент заражения. Вместе с налетом слущиваются нитевидные сосочки языка, обнажается гладкая поверхность ярко – красного цвета, на фоне которой видны грибовидные сосочки языка. Этот симптом получил название малиновый язык.
Главный отличительный симптом скарлатины.
Малиновый язык
Первые признаки скарлатины также включают некрозы (омертвления), которые можно обнаружить на миндалинах в первые 3-4 дня болезни. Некрозы распространяются на язычок, небные дужки, стенку глотки и мягкое небо. Они довольно быстро проникают в миндалины. Слизистая оболочка вокруг некрозов принимает ярко красный оттенок.
При поражении носоглотки наблюдаются симптомы некротического назофарингита, то есть, затруднено носовое дыхание, из носа выделяется гнойная слизь, образуются трещины и покраснения вокруг носовых отверстий. Возможно воспаление придаточных полостей носа, мастоидит, отит. Некротическая ангина сопровождается болью при глотании и неприятным запахом изо рта. Скарлатинозный лимфаденит отличается уплотнением, увеличением, болезненностью верхних шейных узлов. Не исключена вероятность развития гнойного лимфаденита или флегмоны. Язык покрыт грязно-белым сухим налетом.
Сыпь при скарлатине
Сыпь является одним из наиболее типичных симптомов, который имеет скарлатина. Она появляется буквально через пару часов, а может и на 2 — 3-й день болезни. Сначала сыпью покрывается шея и верхняя часть тела, а после очень быстро распространяется на все лицо, туловище и конечности. Носогубный треугольник остаётся не поражённым высыпаниями. Сыпь при скарлатине начинается с маленьких красных пятнышек с яркой окраской в центре и бледнеющей к границе. Пятнышки расположены очень густо, сливаясь между собой и создавая картину сплошной эритемы. Если слегка надавить на пятнышко, то оно исчезает, но на его месте образуется белое пятнышко. Отчетливо формируется белый дермографизм, который лучше проявляется при более легких формах болезни.
На коже больного возможны множественные ранки — расчёсывания, поскольку сыпь сопровождается зудом. Кожа очень сухая, при ярко-красной сыпи — шероховатая. Сыпь больше выражена в суставных сгибах и складках. При яркой сыпи в складках обнаруживаются точечные кровоизлияния. Иногда могут возникать мелкие пузырьки, наполненные прозрачной или мутной жидкостью.
Скарлатина во второй период переходит, начиная с 4-5-го дня, когда пропадают первые признаки. Температура постепенно приходит в норму, улучшается самочувствие. На 4-5-ый день язык приобретает ярко-красный цвет с малиновым оттенком и набухшими сосочками, на 9-10-ый день он приобретает вполне естественный вид. Иногда этот признак выражен слабо или отсутствует вовсе. Сыпь становится бледной, принимает буроватый оттенок. В течение нескольких дней в кожных суставных складках присутствуют пигментные полоски. После полного исчезновения сыпи начинается шелушение кожи, шелушение продолжается 2-3 дня, начиная с шеи, переходя на грудь, лицо, туловище, На лице шелушение очень мелкое, а то время как туловище покрывается более крупными чешуйками. За тем процесс шелушения распространяется на ушные раковины, заканчивая конечностями, где эпидермис отпадает широкими пластами, в особенности на ладонях и подошвах. У детей до 2 лет шелушения может и не быть.
Есть некоторые особенности, связанные с изменением состава крови. Уже с первых дней болезни наблюдается увеличение количества лейкоцитов, отмечается нейтрофилез (от 60-70 до 90). С 3-го дня увеличивается количество эозинофилов (иногда до 15-30 %). Максимум эозинофилии приходится на конец первой недели. Но при тяжелых формах болезни она может отсутствовать вовсе. Наблюдаются уменьшение эритроцитов и гемоглобина, ускорение оседания эритроцитов (20-50 мм/ч).
Скарлатина у детей имеет три степени:
- -легкую,
- -среднюю,
- -тяжелую.
Основными отличительными чертами легкой формы являются слабая интоксикация, мало нарушенное общее состояние заболевшего, незначительная и непродолжительная лихорадка. Ангина носит репрессивный характер. При лёгкой форме заболевания сыпь типичная, но скудная, лимфаденит умеренный. Наблюдаются небольшие изменения в периферии крови. К легкой форме относится так называемая стертая скарлатина, симптомы при которой слабо выражены и кратковременны, Однако некоторых из них может не быть.
Средней форме скарлатины свойственны такие признаки: интоксикация, высокая температура (до 39 °С), тахикардия, многократная рвота, ангина с бело-жёлтым налетом. Сыпь при средней форме заболевания яркая, обильная.
Высыпания и ангина
Тяжелая форма болезни диагностируется сочетанием ярко выраженных стандартных симптомов с симптомами токсического и септического характера. Здесь температура увеличивается до 40°С и более, появляются лимфаденит с периаденитом, ангина с распространением некрозов на мягкое небо и носоглотку. Сыпь обильная, геморрагическая. Очень часто в крови обнаруживается стрептококк, вызывающий септикопиемические метастазы. При тяжёлой форме отчетливы гематологические сдвиги, возможны пневмония, миокардит (поражение сердечной мышцы), увеличение селезёнки и печени, септический эндокардит ( воспаление внутренней оболочки сердца ), гломерулонефрит (заболевание почек ). К тяжелой форме относят гипертоксическую скарлатину, интоксикация при которой развивается очень быстро до появления типичных признаков болезни.
Скарлатина у взрослых и причины скарлатины
Возбудителем инфекции является бета — гемолитический стрептококк (Streptococcus pyogenes). Инфекция передаётся воздушно-капельным путём. Источник инфекции — человек, который болен скарлатиной или любой другой болезнью, которая вызвана бета — гемолитическим стрептококком (рожа, назофарингит, ангина), бациллоноситель. Инкубационный период скарлатины: 7 — 10 дней. Как говорилось ранее, инфекция передаётся воздушно-капельным путём, однако передача возбудителя возможна и через предметы (одежду, игрушки). Скарлатина у детей возникает в возрасте от 2 до 6-7 лет, в этом возрасте дети наиболее восприимчивы к этому заболеванию. Скарлатина у взрослых может появится, если в детстве не болели. Так же, как и при прочих «воздушных» инфекциях, пик заболеваемости скарлатиной приходится на зиму и осень. Скачки заболевания повторяются каждые 5 — 7 лет. Человек, переболевший скарлатину, приобретает пожизненный иммунитет, то есть второй раз заболеть не может.
Воротами инфекции служат небные миндалины. На месте проникновения инфекции наблюдаются воспалительно-некротические изменения. Возбудитель заболевания проникает в лимфатические узлы по кровеносным и лимфатическим путям, вызывая лимфаденит (воспаление лимфоузлов).
Лечение скарлатины
При легкой форме скарлатины лечение проводится в домашних условиях. В случае средней и тяжелой формы, заболевшие должны лечиться в инфекционной больнице. Госпитализация производится в отдельные палаты при моментальном их заполнении (чтобы исключить перекрестную инфекцию). Независимо от тяжести скарлатины больные должны 5-7 дней получать антибиотики. Назначаются симптоматическая терапия, диета, что соответствует возрасту заболевшего и обогащенная витаминами с исключением острых, соленых и жареных блюд. Первые 5-7 дней важно соблюдать постельный режим, постепенно переходя на общий. Выписка производится после исчезновения клинических проявлений болезни.
Профилактика скарлатины
При скарлатине активная иммунизация не проводится. Детям раннего возраста и тем, кто был с первыми в контакте, вводят 3-6 мл гамма-глобулина. В детских учреждениях с момента изоляции больного устанавливается карантин на 7 дней. Переболевшие допускаются в коллектив через 2 дня после начала заболевания, выписанные из больницы — через 12 дней после окончания срока изоляции. Скарлатина хоть и неприятное заболевание, но в профилактики и лечении проблем не возникает.
Скарлатина — ПроМедицина Уфа
Скарлатина
— острое инфекционное заболевание с характерной сыпью, гнойно-септическими и аллергическими осложнениями, а также заболеванием гортани, вызываемое стрептококком. Перенесший скарлатину сохраняет к ней стойкий иммунитет.При неясности проявления других симптомов скарлатину часто принимают за ангину, а между тем больной с таким течением болезни особенно опасен как источник инфекции. Болеют чаще дети от 1 года до 9 лет. Заболеваемость повышается осенью и зимой. Скарлатина гораздо опаснее кори. Во время тяжелых эпидемий без врачебной помощи возможно большое число смертельных исходов.
Причины и симптомы
Дети заражаются скарлатиной в основном в детских садах или школах. Известно несколько типов передачи возбудителя скарлатины: воздушно-капельным путем (с вдыхаемым воздухом), контактным путем (через зараженные вещи, игрушки), пищевым путем (в случае если пищевые продукты, например, молоко, заражено агрессивным микробом). Крайне редко регистрируются случаи скарлатины локализованной на ранах. В таких случаях стрептококк осаждается и развивается прямо на раневых поверхностях.
Возбудитель болезни — бета-гемолитический токсигенный стрептококк группы А, который заселяет носоглотку, реже кожу, вызывая местные воспалительные изменения (ангина, увеличение лимфоузлов). Продуцируемый стрептококком экзотоксин вызывает симптомы общей интоксикации и экзантему (сыпь).
Скарлатина характеризуется общей интоксикацией, повышением температуры, воспалением небных миндалин, точечными высыпаниями по всему телу.
Инкубационный период продолжается 5-7 дней (минимум несколько часов, а максимальный срок до 12 дней). Скрытый период скарлатины продолжается от 3 до 7 суток. Заболевание начинается остро с резкого нарушения самочувствия ребенка: он становится вялым, сонливым, жалуется на выраженную головную боль и озноб. Температура тела быстро достигает высоких цифр (38—40 °С в зависимости от степени тяжести болезни). Нередко в начальном периоде заболевания отмечаются тошнота и рвота.
Спустя несколько часов на коже ребенка возникает специфическая сыпь в виде мелких ярко-розовых точек на покрасневшей коже. Сыпь более выражена на лице, боковых поверхностях туловища и в местах естественных кожных складок (паховых, подмышечных, ягодичных). Характерным признаком скарлатины является резкий контраст между ярко-красными «пылающими» щеками и бледным носогубным треугольником, на коже которого элементы сыпи отсутствуют. Внешний вид ребенка также привлекает внимание: помимо цветового контраста, лицо его одутловатое, глаза лихорадочно блестят.
Диагностика
В случае типичного течения скарлатины у детей постановка ребенку диагноза не представляет каких-либо трудностей (повышение температуры тела, ангина, мелкоточечная сыпь, рвота в начале болезни). В период же более поздний диагностика скарлатины у детей может быть затруднена, поскольку при позднем поступлении маленького пациента характерные кожные высыпания могут побледнеть. Тогда особое внимание уделяется области подколенных ямок, поскольку здесь сыпь держится значительно дольше, чем на иных участках кожи. Наиболее сложной является диагностика скарлатины у детей при стертом течении болезни, и в особенности при отсутствии сыпи. Тогда основной симптом, подтверждающий диагноз, — это своеобразное поражение зева, которое характеризуется четко отграниченными изменениями, которые не затрагивают твердое небо. Весьма специфичной для данного заболевания является рвота, поскольку она возникает даже в случаях легкого течения и в отсутствие прочих симптомов.
В случае необходимости диагностика скарлатины у детей в лабораторных условиях осуществляется при помощи анализа крови. В крови отмечают изменения гемограммы, которые типичны для бактериальной инфекции: лейкоцитоз, повышение СОЭ, нейтрофилия со сдвигом влево лейкоцитарной формулы.
Лечение
Лечение скарлатины проводится, как правило, дома. Госпитализации подлежат заболевшие с тяжелой и среднетяжелой формой заболевания, а также заболевшие, в семье которых есть дети от трех месяцев до семи лет и учащиеся первых двух классов.
Также заболевшего скарлатиной необходимо изолировать в отдельной комнате, ему необходимо выделить отдельную столовую посуду, полотенце и набор постельного белья.
Изоляция заболевшего прекращается после полного выздоровления, но не раньше чем через десять дней от начала заболевания.
Во время болезни необходим постельный режим в течение 7-10 дней, прием антибиотиков.
Диета должна быть щадящей — все блюда даются в протертом и проваренном виде, жидкими или полужидкими, исключается термическое раздражение (нельзя ни горячего, ни холодного, вся пища подается только теплой). Ребенку необходимо больше пить, чтобы выводить токсины из организма. После стихания острых явлений постепенно осуществляется переход к обычному питанию.
Помимо антибиотиков, назначают противоаллергические средства, препараты кальция, витамин С в соответствующих дозах. Местно для лечения ангины применяют полоскания теплыми растворами фурацилина, настоями ромашки, календулы, шалфея.
Скарлатина у детей | Сидарс-Синай
Не то, что вы ищете?Что такое скарлатина у детей?
Скарлатина — инфекционное заболевание, вызывающее сыпь. Это также известная как скарлатина. Это вызвано теми же бактериями, которые вызывают ангины. Это также может быть вызвано инфицированными ранами или ожогами. Сыпь состоит из крошечных красных бугорков. это похоже на наждачную бумагу.
Что вызывает скарлатину у ребенка?
Скарлатина вызывается бактериями, называемыми бета-гемолитическим стрептококком группы А (GABHS). Эти бактерии выделяют яд (токсин), который попадает в кровоток вашего ребенка и вызывает сыпь.
Бактерии стрептококка А обитают в носу и горле. Когда больной кашляет или чихает, бактерии распространяются на поверхности. Ребенок может заболеть, прикоснувшись к одной из этих поверхностей, а затем прикоснувшись к носу, рту или глазам.Ребенок также может заразиться, поделившись чашками или столовой посудой с больным. Контакт с открытыми язвами от стрептококковой инфекции кожи группы А также может распространять болезнь.
Какие дети подвержены риску заболевания скарлатиной?
Скарлатина чаще всего встречается у детей в возрасте от 5 до 12 лет. Ребенок более подвержен риску скарлатины, если он или она находится рядом с человеком, инфицированным бактериями GABHS.
Какие симптомы скарлатины у ребенка?
Симптомы могут проявляться у каждого ребенка по-разному.Они могут начинаться с:
- Лихорадка
- Боль в горле
- Озноб
- Головная боль
- Рвота
- Боль в животе
- Белый язык с покрытием
- Клубничный цвет языка
Сыпь появляется примерно через 1-2 дня после появления первых симптомов. Красная сыпь, похожая на наждачную бумагу, появляется на шее, лбу, щеках и груди.Затем он может распространиться на руки и спину. Сыпь обычно начинает исчезать через 2-7 дней. Кожа в местах высыпания может шелушиться после того, как инфекция прошла, особенно на руках, ногах и гениталиях.
Симптомы скарлатины могут быть похожим на другие состояния здоровья. Убедитесь, что ваш ребенок посещает врача для диагноз.
Как диагностируют скарлатину у ребенка?
Медицинский работник спросит о симптомах вашего ребенка, его прошлом здоровье и истории здоровья вашей семьи.Вашему ребенку также потребуется медицинский осмотр. Обследование будет включать осмотр сыпи. Сыпь при скарлатине отличается от других высыпаний.
У вашего ребенка также может быть мазок из горла. Это делается для подтверждения ангины как источника скарлатины. Это может быть быстрый тест, называемый экспресс-тестом на стрептококк. Это может сразу же дать положительный результат на БГСА. Если тест отрицательный, часть мазка из зева может быть отправлена в лабораторию. Лаборатория позволит бактериям расти и увидит, есть ли в образце GABHS.
Как лечат скарлатину у ребенка?
Лечение будет зависеть от симптомов, возраста и общего состояния вашего ребенка. Это также будет зависеть от степени тяжести состояния.
Лечение скарлатины — это то же, что и при стрептококковой инфекции горла. Лечащий врач вашего ребенка пропишет вам антибиотик. медицина. Убедитесь, что ваш ребенок допил все лекарство, даже после того, как почувствовал лучше.
Другие методы лечения могут включать:
- Попросите ребенка полоскать горло теплым физиологическим раствором (соленой водой), чтобы облегчить боль в горле
- Убедитесь, что ваш ребенок пьет много жидкости
- Назначение ацетаминофена или ибупрофена при лихорадке или боли в горле. Никогда не давайте аспирин ребенку. Это может вызвать опасное состояние, называемое синдромом Рея.
Не отправляйте ребенка обратно в школа или детский сад, пока ваш ребенок не будет принимать антибиотики не менее 24 часов.Расскажи другие родители детей, которые могли подвергнуться воздействию.
Обсудите с лечащим врачом вашего ребенка риски, преимущества и возможные побочные эффекты всех лекарств.
Какие возможные осложнения скарлатины у ребенка?
Если не лечить скарлатину, она может вызвать несколько серьезных заболеваний сердца, почек и печени. В сердце это называется ревматической лихорадкой.
Как я могу предотвратить скарлатину у ребенка?
Не существует вакцины для предотвращения ангины или скарлатины. Дети, страдающие стрептококковой ангиной или скарлатиной, не должны ходить в школу или детский сад в течение как минимум 24 часов после начала приема антибиотиков.
Лучший способ предотвратить скарлатину — часто мыть руки. Не делитесь столовыми приборами, постельным бельем, полотенцами или другими личными вещами. Любой, у кого болит горло, должен часто мыть руки.Чтобы хорошо вымыть руки:
- Подержите их под чистой проточной водой. Выключите воду и нанесите мыло на руки.
- Потрите мыльные руки друг о друга не менее 20 секунд. Обязательно потрите под ногтями, между пальцами и вверх по руке.
- Хорошо промыть под чистой проточной водой.
- Высушите чистым полотенцем или высушите на воздухе.
Если мыло и вода недоступны, используйте очищающее средство на спиртовой основе с содержанием спирта не менее 60%.
Когда мне следует позвонить поставщику медицинских услуг для моего ребенка?
Позвоните поставщику медицинских услуг, если у вашего ребенка:
- Симптомы, которые не проходят или ухудшаются
- Новые симптомы
Основные сведения о скарлатине у детей
- Скарлатина — инфекционное заболевание, вызывающее сыпь.Это вызвано теми же бактериями, которые вызывают ангины.
- Болезнь начинается с таких симптомов, как жар и боль в горле.
- Сыпь появляется примерно через 1-2 дня после появления симптомов. Красная сыпь, похожая на наждачную бумагу, появляется на шее, лбу, щеках и груди. Затем он может распространиться на руки и спину. Сыпь обычно начинает исчезать через 2-7 дней.
- Если не лечить скарлатину, она может вызвать несколько серьезных заболеваний сердца, почек и печени.В сердце это называется ревматической лихорадкой.
- Не существует вакцины для предотвращения ангины или скарлатины. Лучший способ предотвратить скарлатину — часто мыть руки. Не делитесь столовыми приборами, постельным бельем, полотенцами или другими личными вещами.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от посещения лечащего врача вашего ребенка:
- Знайте причину визита и то, что вы хотите.
- Перед визитом запишите вопросы, на которые хотите получить ответы.
- Во время посещения запишите название нового диагноза и любые новые лекарства, методы лечения или тесты. Также запишите все новые инструкции, которые ваш поставщик дает вам для вашего ребенка.
- Узнайте, почему прописано новое лекарство или лечение и как они помогут вашему ребенку. Также знайте, какие бывают побочные эффекты.
- Спросите, можно ли вылечить состояние вашего ребенка другими способами.
- Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
- Знайте, чего ожидать, если ваш ребенок не принимает лекарство, не проходит обследование или процедуру.
- Если вашему ребенку назначен повторный прием, запишите дату, время и цель этого визита.
- Узнайте, как можно связаться с лечащим врачом вашего ребенка в нерабочее время. Это важно, если ваш ребенок заболел и у вас есть вопросы или вам нужен совет.
Скарлатина: все, что вам нужно знать
Бактерии вызывают скарлатину
Бактерии группы A Streptococcus или стрептококк группы A вызывают скарлатину. Бактерии иногда выделяют яд (токсин), который вызывает сыпь — «скарлатину» скарлатины.
Как заболеть скарлатиной
Стрептококк группы А живет в носу и горле и может легко передаваться другим людям.Важно знать, что у всех инфицированных людей нет симптомов или они кажутся больными. Зараженные люди распространяют бактерии при кашле или чихании, в результате чего из дыхательных путей образуются маленькие капельки, содержащие бактерии.
Люди могут заболеть, если они:
- Вдохните эти капли
- Прикоснитесь к чему-нибудь с каплями, а затем коснитесь их рта или носа
- Пить из одного стакана или есть из одной тарелки с больным
- Язвы прикосновения на коже, вызванные стрептококком группы А (импетиго)
В редких случаях люди могут передавать стрептококк группы A через пищу, с которой неправильно обращаются (посетите страницу CDC по безопасности пищевых продуктов).Эксперты не считают, что домашние животные или предметы домашнего обихода, например игрушки, распространяют эти бактерии.
- Очень красный, боль в горле
- Лихорадка (101 ° F или выше)
- Беловатый налет на языке в начале болезни
- «Клубничный» (красный и бугристый) язык
- Красная кожная сыпь, напоминающая наждачную бумагу
- Ярко-красная кожа в складках подмышек, локтей и паха (область, где живот встречается с бедрами)
- Увеличение лимфоузлов на шее
Другие общие симптомы:
- Головная боль или ломота в теле
- Тошнота, рвота или боль в животе
Скарлатина: чего ожидать
В целом скарлатина — легкая инфекция.Обычно заболевание, вызванное стрептококком группы А, занимает от двух до пяти дней. Болезнь обычно начинается с повышения температуры тела и боли в горле. Также может быть озноб, рвота или боль в животе. Язык может иметь беловатый налет и опухать. Он также может иметь «клубничный» вид (красный и бугристый). Горло и миндалины могут быть очень красными и болезненными, а глотание может быть болезненным.
Обычно через день-два после начала болезни появляется красная сыпь. Однако сыпь может появиться до болезни или спустя 7 дней.Сначала сыпь может появиться на шее, подмышках и паху (в области, где живот встречается с бедрами). Со временем сыпь распространяется по телу. Сыпь обычно начинается с небольших плоских пятен, которые постепенно превращаются в мелкие неровности, напоминающие наждачную бумагу.
Хотя щеки могут выглядеть покрасневшими (румяными), вокруг рта может быть бледная область. Кожные складки подмышек, локтей и паха могут стать более красными, чем остальная сыпь. Сыпь от скарлатины проходит примерно через 7 дней.По мере исчезновения сыпи кожа вокруг кончиков пальцев рук и ног и в области паха может отслаиваться. Этот пилинг может длиться до нескольких недель.
Дети и некоторые взрослые подвергаются повышенному риску
Любой может заболеть скарлатиной, но есть некоторые факторы, которые могут увеличить риск заражения этой инфекцией.
Скарлатина, как и ангина, чаще встречается у детей, чем у взрослых. Чаще всего встречается у детей от 5 до 15 лет. У детей младше 3 лет встречается редко.Взрослые, подверженные повышенному риску скарлатины, включают:
- Родители детей школьного возраста
- Взрослые, часто контактирующие с детьми
Тесный контакт с другим человеком, больным скарлатиной, является наиболее частым фактором риска заболевания. Например, если у кого-то скарлатина, она часто передается другим людям в их семье.
Инфекционные болезни имеют тенденцию распространяться там, где собираются большие группы людей. Переполненные условия могут увеличить риск заражения стрептококковой инфекцией группы А.Эти настройки включают:
- Школы
- Детские сады
- Военно-учебные заведения
Врачи могут проверять и лечить скарлатину
Многие вирусы и бактерии могут вызывать заболевание, включающее красную сыпь и боль в горле. Только быстрый тест на стрептококк или посев из горла могут определить, является ли причиной стрептококка группы А.
Экспресс-тест на стрептококк включает мазок из горла и анализ мазка. Тест быстро показывает, вызывает ли болезнь стрептококк группы А.Если тест положительный, врачи могут назначить антибиотики. Если анализ отрицательный, но врач все еще подозревает скарлатину, он может взять мазок на посев из горла. Посев из горла требует времени, чтобы увидеть, растут ли стрептококковые бактерии группы А из тампона. Хотя на это требуется больше времени, посев из горла иногда выявляет инфекции, которые не учитывает экспресс-тест на стрептококк. Культивирование важно для детей и подростков, так как они могут заразиться ревматизмом в результате нелеченой инфекции скарлатины. Взрослым обычно нет необходимости делать посев из горла после отрицательного результата экспресс-теста на стрептококк.Взрослые, как правило, не подвергаются риску развития ревматической лихорадки после скарлатины.
Антибиотики быстро поправят здоровье
Врачи лечат скарлатину антибиотиками. Людям, у которых нет аллергии на пенициллин, рекомендуется использовать пенициллин или амоксициллин. Врачи могут использовать другие антибиотики для лечения скарлатины у людей с аллергией на пенициллин.
Преимущества антибиотиков включают:
- Уменьшение продолжительности болезни
- Уменьшение симптомов (улучшение самочувствия)
- Предотвращение распространения бактерий другим людям
- Профилактика серьезных осложнений, таких как ревматическая лихорадка
Долгосрочные проблемы со здоровьем встречаются нечасто, но могут случиться
Осложнения возникают редко, но могут возникнуть после скарлатины.Это может произойти, если бактерии распространятся на другие части тела. Осложнения могут включать:
Лечение антибиотиками может предотвратить большинство этих проблем со здоровьем.
Защитите себя и других
Люди могут заболеть скарлатиной более одного раза. Скарлатина не защищает человека от повторного заболевания в будущем. Хотя вакцины для предотвращения скарлатины не существует, люди могут кое-что сделать, чтобы защитить себя и других.
Хорошая гигиена помогает предотвратить стрептококковые инфекции группы А
Лучший способ предотвратить заражение или распространение стрептококковой инфекции группы А — это часто мыть руки.Это особенно важно после кашля или чихания, а также перед приготовлением пищи или приемом пищи. Чтобы соблюдать правила гигиены, вам необходимо:
- Прикрывайте рот и нос салфеткой, когда кашляете или чихаете
- Поместите использованные салфетки в корзину для мусора
- Кашель или чихание в верхнюю часть рукава или локоть, а не в руки, если у вас нет салфетки
- Часто мойте руки водой с мылом в течение не менее 20 секунд
- Используйте средство для чистки рук на спиртовой основе, если мыло и вода недоступны.
Вам также следует мыть стаканы, посуду и тарелки после того, как ими воспользуется больной.После стирки эти вещи можно использовать для других.
Антибиотики помогают предотвратить передачу инфекции другим людям
Больным скарлатиной следует оставаться дома, не ходить на работу, в школу или в детский сад, пока они:
- Больше нет лихорадки
И - Принимали антибиотики не менее 12 часов
Принимайте рецепт точно так, как говорит врач. Не прекращайте принимать лекарство, даже если вы или ваш ребенок чувствуете себя лучше, если только врач не скажет прекратить.
Начало страницы
Скарлатина — Болезни и состояния
Скарлатина — бактериальное заболевание, поражающее в основном детей. Это вызывает характерную розово-красную сыпь.
Заболевание вызывается бактериями Streptococcus pyogenes, также известными как стрептококки группы А, которые обнаруживаются на коже и в горле.
Как правило, скарлатина встречается гораздо реже, чем раньше, но в последние годы произошел ряд значительных вспышек.
Например, данные, опубликованные Общественным здравоохранением Англии, показывают, что с сентября 2013 г. по март 2014 г. было зарегистрировано 2830 случаев скарлатины. За тот же период 2014/15 г. было зарегистрировано в общей сложности 5 746 случаев. Причина недавнего повышения неясна.
Важно знать признаки и симптомы скарлатины, чтобы можно было начать лечение антибиотиками на раннем этапе.
Симптомы скарлатины
Скарлатина обычно возникает после ангины или кожной инфекции, такой как импетиго, вызванной определенными штаммами стрептококковых бактерий.
Начальные симптомы обычно включают боль в горле, головную боль и высокую температуру (38,3 ° C / 101 ° F или выше), покраснение щек и опухший язык.
Через день или два появляется характерная розоватая сыпь. Обычно он возникает на груди и животе, а затем распространяется на другие части тела, такие как уши и шею.
Симптомы скарлатины обычно развиваются через два-пять дней после заражения, хотя инкубационный период (период между воздействием инфекции и появлением симптомов) может длиться от одного дня до семи дней.
Сыпь ощущается как наждачная бумага при прикосновении и может вызывать зуд. На более темной коже сыпь может быть труднее увидеть, хотя ее грубая текстура должна быть очевидна.
Когда обращаться за медицинской помощью
Скарлатина обычно проходит примерно через неделю, но если вы думаете, что она у вас или вашего ребенка, обратитесь к терапевту для постановки правильного диагноза и соответствующего лечения.
Ваш терапевт должен уметь диагностировать скарлатину, исследуя характерную сыпь и задавая вопросы о других симптомах.Они также могут решить взять образец слюны из задней части глотки, чтобы его можно было исследовать в лаборатории для подтверждения диагноза.
Нет никаких доказательств того, что заражение скарлатиной во время беременности подвергает риску вашего ребенка. Однако, если вы беременны на тяжелой стадии, сообщите об этом лечащим врачам и акушеркам, если вы контактировали с больным скарлатиной.
Как распространяется скарлатина
Скарлатина очень заразна, ее можно заразить:
- вдыхание бактерий в воздушно-каплях при кашле и чихании инфицированного человека
- прикосновение к коже человека со стрептококковой инфекцией кожи, такой как импетиго
- совместное использование загрязненных полотенец, ванн, одежды или постельного белья
Его также можно заразить от носителей — людей, у которых бактерии находятся в горле или на коже, но не имеют никаких симптомов.
Больные скарлатиной
Большинство случаев (около 80%) скарлатины возникает у детей младше 10 лет (обычно в возрасте от двух до восьми лет). Однако заболеть могут люди любого возраста.
Поскольку скарлатина настолько заразна, она может поразить человека, находящегося в тесном контакте с больным горлом или кожной инфекцией, вызванной стрептококковыми бактериями. Вспышки часто происходят в детских садах и школах, где дети находятся в тесном контакте друг с другом.
Симптомы скарлатины развиваются только у людей, чувствительных к токсинам, вырабатываемым стрептококковыми бактериями. У большинства детей старше 10 лет развивается иммунитет к этим токсинам.
Скарлатиной можно заразиться более одного раза, но это бывает редко.
Лечение скарлатины
Скарлатина раньше была очень серьезным заболеванием, но в настоящее время большинство случаев протекает в легкой форме.
Легко лечится антибиотиками. Жидкие антибиотики, такие как пенициллин или амоксициллин, часто используются для лечения детей.Их необходимо принимать в течение 10 дней, хотя большинство людей выздоравливает через четыре-пять дней.
Важно знать, что ваш ребенок все еще будет заразным в течение 24 часов после начала лечения антибиотиками, и поэтому ему не следует посещать детский сад или школу в этот период (см. Ниже).
Без лечения антибиотиками ваш ребенок будет заразным в течение 1-2 недель после появления симптомов.
Подробнее о лечении скарлатины.
Осложнения скарлатины
При правильном лечении дальнейшие проблемы маловероятны.Однако существует небольшой риск распространения инфекции на другие части тела и возникновения более серьезных инфекций, таких как ушная инфекция, синусит или пневмония.
Подробнее об осложнениях скарлатины.
Предотвращение распространения скарлатины
В настоящее время вакцины от скарлатины нет.
Если у вашего ребенка скарлатина, держите его подальше от детского сада или школы в течение как минимум 24 часов после начала лечения антибиотиками. Взрослые с этим заболеванием также должны не работать в течение как минимум 24 часов после начала лечения.
ВОП, школы и детские сады должны знать о текущих высоких уровнях скарлатины и информировать местные бригады по охране здоровья, если им станет известно о случаях заболевания, особенно если затронуты более одного ребенка.
Дети и взрослые должны прикрывать рот и нос салфеткой при кашле или чихании и мыть руки с мылом после использования или утилизации салфеток.
Избегайте совместного использования зараженной посуды, чашек и стаканов, одежды, ванн, постельного белья или полотенец.
Скарлатина у младенца или младенца: состояние, лечение и фотографии для родителей — обзор
52301 32 Информация для Младенец подпись идет сюда …Изображения скарлатины (Scarlatina)
Обзор
Скарлатина — это заразная инфекция верхних дыхательных путей (в основном горла), для которой характерна красная сыпь, похожая на наждачную бумагу.Инфекция вызвана ядом (токсином), вырабатываемым бактерией стрептококка группы А. Сыпь появляется через 1-2 дня после появления симптомов (например, боли в горле и лихорадки), начинается на шее и распространяется вниз по всему телу. Сыпь обычно покрывает всю кожу на теле, за исключением лица. Если надавить на сыпь, кожа станет белой. Через 3–4 дня сыпь начинает исчезать, а иногда при исчезновении сыпи кожа шелушится, подобно солнечному ожогу.
Кто в опасности?
Скарлатина сегодня встречается гораздо реже, чем в прошлом, и очень редко встречается у младенцев, поскольку они защищены компонентами иммунной системы их матери, которые предотвращают инфекцию (антитела), полученные им при рождении.Скарлатина в популяции возникает циклически в зависимости от силы бактерии. Он распространяется жидкостями из дыхательных путей (например, кашель, слюна, слизь).
Признаки и симптомы
Сыпь размером 1–2 мм, напоминающая наждачную бумагу, красные бугорки, которые сливаются вместе, начиная с шеи, затем переходят к туловищу и, наконец, к рукам и ногам (конечностям). Сыпь при скарлатине может слегка зудеть. Если он развивается на складках тела (подмышки, локтевые складки), могут появиться красные полосы.
При скарлатине могут возникать лихорадка, озноб, ломота в теле, тошнота, рвота и потеря аппетита.
Когда горло является основным местом инфекции, миндалины могут увеличиваться, становиться красными и болезненными. Другие области (лимфатические узлы) на шее могут опухать. Сначала на языке есть белый налет, создающий вид «белого клубничного языка», который затем отваливается (отслаивается), обнажая ярко-красный клубничный язык. Сначала сыпь не поражает ладони и подошвы, но позже эти участки могут шелушиться.Сыпь обычно держится 4–5 дней, и по мере ее исчезновения кожа на шее и лице начинает шелушиться, а со временем шелушатся руки и ноги.
Рекомендации по уходу за собой
При скарлатине трудно избежать заражения других членов семьи, не имеющих иммунитета к этой инфекции. Однако вы можете попробовать:
- Храните еду и одежду, используемую больным ребенком, вдали от других людей и стирайте их в горячей мыльной воде.
- Опекуны ребенка должны часто мыть руки.
- Обеспечьте комфорт ребенка с помощью ацетаминофена (Тайленол®) или ибупрофена для снятия температуры.
- Попросите ребенка есть мягкую пищу, пить много жидкости и при необходимости наносить лосьоны, например, каламин, от зуда.
Когда обращаться за медицинской помощью
Позвоните врачу вашего ребенка, если вы подозреваете, что у ребенка скарлатина.
Лечение, которое может назначить ваш врач
Врач обычно делает посев из горла или кожи или экспресс-тест на стрептококк, чтобы подтвердить диагноз ребенка. Если инфекция стрептококка подтвердится, будут назначены рецептурные антибиотики, которые необходимо принимать в течение примерно 10 дней.
Надежные ссылки
MedlinePlus: стрептококковые инфекцииКлиническая информация и дифференциальный диагноз скарлатины (Scarlatina)Список литературы
Болонья, Жан Л., изд. Дерматология , стр.1119-1120. Нью-Йорк: Мосби, 2003.
Фридберг, Ирвин М., изд. Дерматология Фитцпатрика в общей медицине . 6 -е изд. С. 1871-1873. Нью-Йорк: Макгроу-Хилл, 2003.
.Скарлатина | Детская больница CS Mott
Обзор темы
Что такое скарлатина?
Скарлатина — термин, используемый для обозначения стрептококковой инфекции горла с сыпью. Скарлатина чаще всего встречается у детей в возрасте от 2 до 10 лет, но может поражать людей любого возраста.
Что вызывает скарлатину?
Скарлатина вызывается стрептококковыми (стрептококковыми) бактериями, теми же бактериями, которые вызывают ангины. Существует множество различных штаммов стрептококковых бактерий, некоторые из которых вызывают более серьезные заболевания, чем другие. Тип стрептококка, который поражает горло и вызывает скарлатину, называется бета-гемолитическим стрептококком группы А.
Каковы симптомы?
Симптомы скарлатины такие же, как симптомы ангины (кроме сыпи).Если у вас или вашего ребенка наблюдаются указанные ниже симптомы, позвоните своему врачу. Симптомы включают:
- Лихорадка 101 ° F (38,33 ° C) или выше.
- Боль в горле и затрудненное глотание.
- Белые или желтые пятна или налет на горле и миндалинах.
- Увеличение лимфатических узлов на шее.
Другие симптомы, которые появляются перед сыпью, особенно у детей, могут включать общую боль в теле, головную боль, боль в животе, тошноту, рвоту или вялость.Скарлатина обычно не сопровождается такими симптомами простуды, как чихание, насморк или заложенность носа или кашель.
Для получения дополнительной информации о стрептококковой инфекции горла см. Раздел Стрептококковая ангина.
Самый заметный симптом скарлатины — грубая красная сыпь, похожая на мелкую наждачную бумагу. Сыпь обычно появляется через 24 часа после начала лихорадки. Сыпь начинается на груди и животе, а затем распространяется по всему телу в течение 1-2 дней. Сыпь и покраснение более заметны в складках кожи, особенно в паху, подмышечных впадинах и локтях.Обычно он исчезает примерно через неделю, и тогда кожа может начать шелушиться.
После того, как кожа начнет шелушиться, на языке могут появиться ярко-красные пятна, придающие ему вид, который называют «земляничным языком».
Как диагностируется скарлатина?
Диагностика скарлатины обычно основывается на анамнезе, осмотре горла и экспресс-тесте на стрептококковые инфекции или посеве из горла на наличие стрептококковых бактерий. Один или оба этих теста необходимы для подтверждения инфекции стрептококковыми бактериями.
Как лечится?
Скарлатина и вызывающая ее стрептококковая инфекция лечат антибиотиками.
Какие осложнения при скарлатине?
Осложнения скарлатины включают инфекцию среднего уха, синусит и пневмонию. В редких случаях может развиться более серьезная инфекция, например ревматическая лихорадка или ревматическая болезнь сердца. Большинство случаев скарлатины можно вылечить без каких-либо необратимых осложнений.
Когда у вашего ребенка скарлатина
Скарлатина — заболевание, проявляющееся в виде красной (алая) сыпи на теле.Это вызвано теми же бактериями, которые вызывают ангины. Скарлатина когда-то была серьезной детской болезнью. Теперь это можно лечить лекарствами и домашним уходом. Дети обычно выздоравливают от скарлатины в течение 1 недели после начала лечения.
Что вызывает скарлатину?
Скарлатина вызывается стрептококковыми бактериями. Это те же бактерии, которые вызывают ангины.
Как распространяется скарлатина?
Скарлатина передается следующими способами:
Вдыхание зараженного воздуха.Микробы могут попасть в воздух, когда инфицированный человек кашляет или чихает.
Контакт с жидкостями инфицированного человека. Это включает носовые жидкости.
Контакт с предметами, которые использовались инфицированным человеком. Сюда входят чашки, зубные щетки или полотенца.
Каковы симптомы скарлатины?
Симптомы обычно появляются через 24–48 часов после воздействия. К ним относятся:
Красная сыпь, которая чаще всего появляется на груди, спине или животе (животе).Эту сыпь еще называют сыпью наждачной бумагой. Это потому, что он приподнимает кожу и делает ее похожей на наждачную бумагу. Сыпь может появиться до появления других симптомов или в течение недели после.
Боль в горле (стрептококковое горло)
Лихорадка
Другие симптомы, которые могут возникнуть, включают:
Красные щеки
Бледность вокруг рта
Клубничный язык (белый налет и на языке появляются красные пятна, что делает его похожим на клубнику)
Мышечные боли
Боль в животе
Боль в шее
Красные глаза
По мере исчезновения сыпи вы можете увидеть некоторые шелушение кожи.Часто это происходит вокруг пальцев рук и ног и в области паха.
Как диагностируется скарлатина?
Лечащий врач вашего ребенка спросит о симптомах и истории здоровья вашего ребенка. Он или она осмотрит вашего ребенка. Если врач считает, что у вашего ребенка скарлатина, он или она возьмет мазок с задней стенки горла вашего ребенка, чтобы проверить наличие стрептококковых бактерий.
Как лечится скарлатина?
Скарлатина обычно длится от 7 до 10 дней. Лихорадка и боль в горле проходят в течение 48-72 часов после начала лечения.Сыпь может исчезнуть через 7 дней. Некоторое шелушение или шелушение кожи — это нормально.
Антибиотики назначает врач. Их можно вводить в виде инъекций. Или их можно вводить перорально. Убедитесь, что ваш ребенок принимает все лекарства, даже если он или она чувствует себя лучше.
Ваш ребенок больше не заразен через 24 часа после начала лечения. Он или она может вернуться в школу или детский сад после полного выздоровления.
Используйте детскую медицину для лечения боли в горле.Обсудите все безрецептурные (OTC) продукты с поставщиком вашего ребенка, прежде чем использовать их. Не давайте безрецептурные лекарства от кашля и простуды ребенку младше 6 лет, если врач не скажет вам об этом. Никогда не давайте аспирин детям младше 18 лет. Это может вызвать редкое, но серьезное заболевание, называемое синдромом Рейе. Никогда не давайте ибупрофен детям в возрасте 6 месяцев или младше.
Любой член семьи, у которого в течение следующих 5 дней появятся подобные симптомы, должен быть проверен на наличие стрептококковой инфекции.
Когда мне следует позвонить поставщику медицинских услуг для моего ребенка?
Позвоните поставщику медицинских услуг, если у вашего ребенка есть одно из следующих:
Лихорадка (см. Раздел «Лихорадка и дети» ниже)
Симптомы, которые не проходят в течение 48 часов после начала лечения
Сыпь, которая усиливается
Сильное шелушение кожи
Проблемы с глотанием
Каковы проблемы в долгосрочной перспективе?
Как правило, после лечения вашего ребенка проблем больше не возникает.При отсутствии лечения скарлатина может вызвать другие серьезные проблемы со здоровьем. Обязательно сразу же обратитесь к лечащему врачу вашего ребенка, если у вашего ребенка когда-либо болит горло с сыпью.
Лихорадка и дети
Используйте цифровой термометр, чтобы проверить температуру вашего ребенка. Не используйте ртутный термометр. Цифровые термометры бывают разных видов и применений. К ним относятся:
Ректальный. Для детей младше 3 лет ректальная температура является наиболее точной.
Лоб (височный). Это работает для детей в возрасте от 3 месяцев и старше. Если у ребенка младше 3 месяцев есть признаки болезни, их можно использовать для первого прохода. Врач может подтвердить ректальную температуру.
Ухо (барабанное). Температура в ушах точна после 6 месяцев, но не раньше.
Подмышечная (подмышечная). Это наименее надежный вариант, но его можно использовать для первого прохода, чтобы проверить ребенка любого возраста с признаками болезни.Врач может подтвердить ректальную температуру.
Рот (оральный). Не используйте термометр во рту ребенка, пока ему не исполнится 4 года.
Осторожно пользуйтесь ректальным термометром. Следуйте инструкциям производителя продукта для правильного использования. Вставьте аккуратно. Пометьте его и убедитесь, что он не используется во рту. Он может передавать микробы через стул. Если вы чувствуете себя плохо с ректальным термометром, спросите у врача, какой тип использовать вместо него.Когда вы разговариваете с любым врачом о лихорадке вашего ребенка, сообщите ему или ей, какой тип вы использовали.
Ниже приведены инструкции, позволяющие узнать, есть ли у вашего маленького ребенка лихорадка. Лечащий врач вашего ребенка может дать вам другие номера для вашего ребенка. Следуйте конкретным инструкциям вашего провайдера.
Показания лихорадки для ребенка до 3 месяцев:
Показания лихорадки для ребенка в возрасте от 3 месяцев до 36 месяцев (3 года):
Ректальная, лоб или ухо: 102 ° F (38 .9 ° C) или выше
Подмышка: 101 ° F (38,3 ° C) или выше
В этих случаях позвоните поставщику медицинских услуг:
Повторяющаяся температура 104 ° F (40 ° C) ) или выше у ребенка любого возраста
Лихорадка 100,4 или выше у ребенка младше 3 месяцев
Лихорадка длится более 24 часов у ребенка младше 2 лет
Лихорадка длится 3 дней в возрасте 2 лет и старше
Скарлатина — Что такое скарлатина?
Что такое скарлатина?
Скарлатина — бактериальная инфекция, вызывающая ярко-красную сыпь.Он выглядит и ощущается как наждачная бумага.
Инфекция, также известная как скарлатина, легко передается от человека к человеку. Он получил свое название от красной неровной сыпи, которая обычно покрывает все тело.
Симптомы скарлатины
Скарлатина начинается с солнечных ожогов. Чаще всего сыпь начинается на лице и шее и распространяется на остальные части тела. Он может чесаться, а может и не чесаться. К другим признакам скарлатины у вас или вашего ребенка относятся:
Лихорадка с ознобом или без него
Болезненное красное горло с белыми пятнами
Распухшие железы на шее
Головная боль или боли в теле
Тошнота, рвота и боль в животе
Красный опухший язык, который может быть бугристым или иметь беловатый налет
Покрасневшее лицо с бледным кольцом вокруг рта
Глубокая красная окраска в области складки на руках, ногах, шее и паху
После исчезновения сыпи кожа может шелушиться в течение нескольких недель.
Причины скарлатины
Если у вашего ребенка ангина, есть вероятность, что у него также разовьется скарлатина. Те же бактерии, которые вызывают скарлатину, вызывают ангины. Это называется «стрептококковая инфекция группы А».
Скарлатина также может быть связана с ожогами или инфицированными ранами — вашими собственными или инфицированными ранами другого человека.
Скарлатиной может заболеть любой, но чаще всего она встречается у детей от 5 до 15 лет. Инфекция часто передается между одноклассниками в школе или членами семьи, которые находятся в тесном контакте друг с другом.Чаще всего он распространяется при контакте с каплями, которые выделяются при кашле или чихании инфицированного человека. Он может даже распространиться, если вы прикоснетесь к чему-то — например, тарелке или стеклу — на которые упали эти капли.
Диагностика скарлатины
Врач осмотрит сыпь и горло и определит, не увеличились ли лимфатические узлы. Чтобы подтвердить, вызывает ли скарлатину симптомы, они возьмут мазок из горла на наличие стрептококковых бактерий группы А. Экспресс-тест даст результаты еще до того, как вы покинете офис.Если результат отрицательный, врач может назначить посев, чтобы убедиться в этом.
Лечение скарлатины
Антибиотики излечивают скарлатину, убивая стрептококковые бактерии, вызывающие ее. Чтобы вернуться в нормальное состояние, может потребоваться пара недель. А пока вот несколько вещей, которые вы можете сделать для себя или своего ребенка:
Лекарства, отпускаемые без рецепта, такие как парацетамол и ибупрофен, могут помочь при боли и лихорадке.
Ешьте безалкогольную пищу, холодные напитки или ледяной лед, когда у вас болит горло.
Пейте много жидкости.
Полощите горло соленой водой.
Тест панорама неинвазивный – Panorama или неинвазивный пренатальный тест — запись пользователя Kazul-ka (id1013797) в сообществе Здоровье будущей мамы и малыша в категории Вопросы про УЗИ, обследования и анализы: что, где, как, когда??
Тест Panorama, синдромом Дауна, синдромом Эдвардса и синдромом Патау

Тест Panorama– это неинвазивный пренатальный безопасный и точный скрининговый тест хромосомных заболеваний, основывающийся на исследовании внеклеточной ДНК плода в крови матери, который возможно провести, начиная с девятой недели беременности.
Тест Panorama распознаёт 99% плодов с синдромом Дауна, синдромом Эдвардса и синдромом Патау и 92% плодов с синдромом Тёрнера.
Несмотря на то, что тест очень точный, Panorama не является диагностическим тестом, из-за чего в случае положительного теста Panorama необходимо провести инвазивное исследование для уточнения диагноза (биопсия хориона или исследование околоплодных вод). Loote Ultraheliskriining сотрудничает с Таллиннским Центром Генетики в проведении инвазивных исследований.
Тест Panorama полностью безопасен как для Тебя, так и для Твоегоплода, и проведение теста никаким образом не угрожает беременности. Скрининг-тест проводится из Твоей венозной крови.
Тест Panorama показан женщинам из группы риска *:
- Возраст беременной 35 лет на момент родов
- Возросший риск хромосомной патологии на ультразвуковом исследовании плода
- В скрининг-тесте первого или второго семестра беременной найден повышенный риск хромосомных заболеваний
- Синдром Дауна во время предыдущей беременности
- Уравновешенная робертсоновская транслокация у родителей из-за повышенного риска синдрома Дауна или синдрома Патау.
Также данный тест используется:
- Наследственные Х-сцепленные заболевания в семье (для определения пола плода).
- Чувствительность теста >99%.
Преимущества теста Panorama перед другими неинвазивными скрининг-тестами:
- Высокое распознавание заболеваний
- Низкое число ложноположительных тестов
- Показывает также риск синдрома Патау и синдрома Тёрнера
- Даёт возможность оценить пол плода
Тест Panorama не проводится:
- В случае многоплодной беременности
- В случае двуплодной беременности, если один из плодов погиб
- В случае IVF беременности с донорской яйцеклеткой
- Если беременной перед беременностью проводилась трансплантация костного мозга
Если индекс массы тела (ИМТ) беременной выше 30 кг/м2, существует опасность, что в анализе крови так мало внеклеточной ДНК плода, что для обеспечения точности диагноза понадобится взятый со слизистой оболочки отца ребёнка анализ-соскоб. Существует также небольшая вероятность, что из Твоей первоначальной пробы не будет получено ни одного результата. В этом случае советуем сдать повторный анализ венозной крови, в случае чего не требуется дополнительная плата.
Поскольку в ходе теста Panorama невозможно оценить анатомические структуры плода, оценить патологию невральной трубки, риск врождённых заболеваний сердца, преэклампсии беременной, задержки роста плода и преждевременных родов, Loote Ultraheliskriining предлагает тест OSCAR в виде одной части теста Panorama, где анализ крови матери делается желательно на 10 неделе беременности и ультразвуковое исследование на 12 неделе беременности. Результаты комбинированного исследования вместе с подробным разъяснением теста семья получит сразу после проведения ультразвукового исследования.
В случае повышенного NT (nuchal translucency) > 3,5 мм и эуплоидного хромосомного набора Loote Ultraheliskriining сотрудничает с Таллиннским Центром Генетики в проведении генетического теста, основывающегося на методе APEX (arrayed primer extension) (врождённый адреногенитальный синдром, синдром Нунан, синдром Смит-Лемли-Опиц, спинальная мышечная атрофия) и в проведении анализа FISH (fluorescence in situ hybridization) для выявления синдрома микроделеции 22q11.2 (синдром Ди Джорджи).
Подробнее:
Panorama test или чему верить? — панорама тест — запись пользователя Jucy (JucyGK) в сообществе Благополучная беременность в категории Скрининг
сдать кровь на хгч на каком сроке
Начну с того, что на скрининге в 12 недель у меня пришли не очень хорошие показатели крови: ХГЧ 4 МОМ, а РАРР 0,75. Узи было отличным. Начитавших страшилок в интернете, что даже при идеальных скринингах рождаются детки с патологиями, я поняла, что спокойно не смогу ждать родов, мне нужна уверенность. Делать амниоцентез, как вы понимаете, при таких показателях не хочется, поэтому решилась потратить кучу денег и сдать кровь на генетические аномалии плода. Нужно просто сдать кровь из вены и медсестра заполняет кучу бумажек для отправки анализа в США. Тест делают там, в России вроде начали где-то делать, но опыта у них пока мало. Ждать аж 2 недели... Эти две недели тянулись ужасно долго... И вот оно заветное письмо на электронке... Я дрожала, когда нажимала на кнопочки... И... Все хорошо))) Все риски меньше 99,9%. И девочка =) Пол определяют по желанию, как дополнительный бонус.Надо отметить, что я всегда думала, что у меня будут два старших мальчика и только потом девочка. Поэтому результат меня порадовал, но мне потребовалось какое-то время на осознание))
И вот в 16 недель я не дотерпела до второго скрининга и побежала на узи. Все хорошо, но предположили мальчика... Муж не поверил, говорит, ну узи же ошибается)
Второй скрининг. Пошли к отличному врачу, она очень подробно все показала и рассказала, каждый пальчик посчитала, сердечко изучила и вообще потратила на нас кучу времени) И тут мы дошли до самого интересного, кто же живет в животике: и... та-да-да-дам... Она ищет удобный ракурс и тут даже я без пояснений поняла, что малыш мальчик... Что врач и подтвердила. В этот раз мы с мужем рассказали, что делали панорама тест и нам предрекли девочку. Врач приняла это чуть ли не как личную обиду, так как говорит, что если на таком сроке ошибиться с полом, то как вообще можно еще что-то смотреть? Хотя и в ее практике ошибок у этого теста не было, а всего их было на всю америку раза 3-4, а там его делаю всем после 35 обязательно и остальным очень часто.
Пошла я в клинику, где делала тест и попросила оригинал на английском... Где и выяснилось, что мальчика нам обещали сразу, а вот криворукие секретари то ли переводить не умеют, то ли невнимательно исправили шаблон. В общем, будет у нас дома полная анархия))) Скорпион и лев... Два братика... Терпения нам с мужем =) Зато им весело =)
Неинвазивный пренатальный тест Panorama: Пациентам
Тест Panorama
Пренатальный тест Panorama – самый полный и точный неинвазивный пренатальный скрининг-тест из всех существующих на сегодняшний день. Он позволяет определить индивидуальный риск рождения ребенка с хромосомными аномалиями. Этот метод – результат научных разработок американской компании Natera, которая специализируется на репродуктивных технологиях и пренатальной диагностике. В США эта методика начала применяться в 2012 году.
Главное отличие этого теста от инвазивных методов диагностики (амниоцентеза, кордоцентеза и биопсии ворсин хориона) – его безопасность.
Для анализа необходима лишь венозная кровь матери, то есть не производятся манипуляции, способные привести к прерыванию беременности. Из крови матери выделяется и исследуется ДНК плода, что позволяет получить более достоверные результаты по сравнению с обычным биохимическим скринингом.
Сдать кровь для теста Панорама можно с 9 недели беременности.
Полученный образец крови разделяется на слои при помощи центрифуги. С использованием особой технологии – секвенирования обрабатываются геномы матери и плода. Данные секвенирования затем анализируются с помощью фирменного алгоритма под названием Natus. Он позволяет разделить ДНК плода и матери. Выделенная ДНК плода проходит специальный анализ на компьютере, по результатам которого определяется персональный уровень риска хромосомных патологий.
Срок: от сдачи крови до получения на руки результатов теста проходит около 2 недель.
Патологии, определяемые при помощи неинвазивного тестирования
Тест основан на исследовании хромосом. В норме человеческая клетка должна содержать 46 хромосом, объединенных попарно.
Если в какой-либо паре появляется «лишняя» хромосома, такое отклонение называется трисомией, если одной хромосомы в паре не хватает – имеет место моносомия.
Неинвазивный пренатальный тест Panorama позволяет определить степень риска таких патологий, как:
- Синдром Дауна – трисомия 21 (значительные нарушения умственного и физического развития, низкорослость, короткая продолжительность жизни).
- Синдром Эдвардса – трисомия 18 (тяжелая умственная неполноценность, врожденные пороки сердца, мозга и почек, нарушения в строении скелета, «волчья пасть», «заячья губа»).
- Синдром Патау – трисомия 13 (нарушения интеллекта, расщелины верхней губы и неба, нарушения развития головного и спинного мозга, сердца, половых органов, лишние пальцы на руках или ногах).
- Триплоидия – полный дополнительный набор хромосом (вместо 46 – 69). Шансы плода с триплоидией дожить до родов – крайне малы, а его вынашивание представляет серьезную угрозу для здоровья матери: может развиться преэклампсия, кровотечение или пузырный занос.
- Синдром Клайнфельтера (задержка речевого развития, нарушения репродуктивной функции. Синдром Клайнфельтера бывает только у мальчиков).
- Трисомия по Х-хромосоме – девочки с дополнительной Х-хромосомой. В течение жизни испытывают трудности в учебе и социализации.
- Синдром Тернера – моносомия по Х-хромосоме (задержка психического развития, пороки сердца, неправильное телосложение, бесплодие. Синдрому Тернера подвержены только девочки).
Показания для проведения теста PANORAMA на ранних сроках беременности
Пройти неинвазивный дородовой ДНК тест Панорама рекомендуется в следующих ситуациях:
- Риск развития хромосомных отклонения при прохождении УЗИ и биохимического скрининга.
- Возраст женщины от 35 лет и возраст мужчины от 40 лет.
- Наличие у родителей в роду наследственных заболеваний или детей с хромосомными отклонениями.
- Мать или отец имеют диагноз, связанный с хромосомными нарушениями.
- Наличие плохой истории болезни (прерывание беременности, мертворожденные дети, бесплодие)
- Если Вы перенесли заболевания во время беременности.
- Применение ЭКОВ виду того, что анеуплоидии плода могут проявляться и у людей вне групп риска, мы рекомендуем пройти НИПТ-тест всем беременным женщинам и быть спокойными за здоровье своего ребенка. Анализ может проводится при наличии двуплодной беременности!
Противопоказания для проведения теста PANORAMA
Panorama – эффективный и безопасный метод выявления хромосомных отклонений. Этот высокотехнологичный тест практически не имеет противопоказаний. Не рекомендуется проведение анализа при:
- Трехплодной и более беременности;
- Сроке беременности менее 9 недель;
- Суррогатное материнство.
Panorama, неинвазивный пренатальный тест (расширенная панель
Внимание! Прием биоматериала будет проводится до 29 декабря 2019г. включительно, возобновится 8 января 2020г.«Panorama», неинвазивный пренатальный тест (расширенная панель — диагностика анеуплоидии + микроделеции) — является самым современным методом диагностики хромосомных патологий плода, который используется во многих странах мира. Его преимущества по сравнению с другими методами диагностики — это точность и безопасность. Этот тест позволяет с точность 99,9% определить хромосомную патологию плода во время беременности по самым часто встречаемым синдромам. Метод основан на выделении свободно циркулирующей ДНК плода в крови матери.
Преимущество неинвазивного пренатального теста «Panorama» над инвазивной диагностикой в том, что для анализа требуется только забор венозной крови матери и он совершенно безопасен для матери и ребёнка. Вы получаете точную и полную информацию о протекании Вашей беременности без риска.
Неинвазивный пренатальный тест «Panorama», диагностика анеуплоидии+микроделеции проводится беременным женщинам, начиная с 9-ой недели.
Хромосомы — это носители наследственной информации, которые имеются во всех клетках человеческого организма. Человеческий геном состоит из 46 хромосом или 23 пар.
Анеуплоидия — явление, при котором изменяется число хромосом в клетке в большую или меньшую сторону от нормального.
Микроделеции — это потери маленьких участков хромосом. Некоторые микроделеции вызывают специфические генетические синдромы и могут оказать существенное влияние на физическое здоровье ребёнка и его умственные способности. Риск возникновения микроделеций наблюдается в 1 случае из 1000 новорожденных. Микроделеции могут привести к серьёзным умственным и физическим нарушениям. Все беременности подвержены одинаковому риску микроделеций вне зависимости от возраста матери.
Неинвазивный пренатальный тест «Panorama», диагностика анеуплоидии+микроделеции позволяет выявить:
- все возможные виды анеуплоидий у плода: синдром Дауна, синдром Эдвардса, синдром Патау;
- патологии половых хромосом: синдром Клайнфельтера, трисомия по Х-хромосоме, моносомия по Х-хромосоме (синдром Тернера), XXY синдром;
- микроделеционные синдромы: Синдром Ди Джорджи, синдром Ангельмана, синдром «кошачьего крика», синдром Прадера-Вилли.
- повышенный риск хромосомной патологии по результатам биохимического скрининга;
- хромосомная патология при предыдущих беременностях;
- возраст беременной женщины более 35 лет;
- угроза прерывания беременности в ранние сроки;
- желание беременной женщины.
- если у вас многоплодная беременность;
- если вы использовали чужую яйцеклетку или же являетесь суррогатной матерью;
- если вам пересадили донорский костный мозг;
- редукция одного эмбриона из двойни по результатам УЗИ-обследования.
Подготовка
Специальная подготовка не требуется. Рекомендуется взятие крови не ранее чем через 4 часа после последнего приёма пищи.
Интерпретация результатов
Какие результаты я смогу получить после проведения неинвазивного пренатального теста «Panorama», диагностика анеуплоидии+микроделеции?
Хотя большинство беременностей заканчиваются рождением здоровых детей, любая женщина не застрахована от того, что её ребёнок появится на свет с хромосомной болезнью. Скрининг-тест «Panorama» позволяет оценить такой риск и заранее к нему подготовиться.
После получения результата теста, вы узнаете следующую информацию:
Низкий риск
Низкий результат риска показывает, что возможность того, что ваш ребенок подвержен патологии, указанной в отчете, маловероятна. Однако стоит отметить, что низкий результат риска не гарантирует на 100% здоровую беременность, так как точного диагноза можно добиться только с помощью инвазивных методов.
Высокий риск
Высокий результат риска не означает, что у ребёнка диагностирована патология, скорее, это означает, что шанс наличия хромосомной аномалии выше среднего. Ваш лечащий врач может направить вас на прием к специалисту-генетику для получения профессиональной консультации или же проверить результаты теста Panorama с помощью инвазивных методов диагностики.
Нет результата
В незначительном проценте случаев тест «Panorama» не в состоянии обнаружить генетический материал в образце крови. В таком случае необходимо сделать повторный забор крови.
Тест «Panorama», наряду с другими скрининговыми методами, может показать высокий результат риска, когда ваш ребёнок здоров (ложноположительный результат), или может не учесть хромосомную патологию (ложноотрицательный результат). Поэтому очень важно обсудить результаты теста с вашим лечащим врачом, чтобы получить дальнейшие медицинские указания.
Одновременно с тестом «Panorama» возможно определить носительство мутаций у матери, приводящих к частым наследственным заболеваниям.
Несмотря на высокую точность, данный тест является скрининговым методом исследования. При выявлении хромосомной аномалии у плода требуется подтверждение результатов теста с помощью инвазивной диагностики.
Panorama или неинвазивный пренатальный тест — запись пользователя Kazul-ka (id1013797) в сообществе Здоровье будущей мамы и малыша в категории Вопросы про УЗИ, обследования и анализы: что, где, как, когда??
неинвазивный пренатальный тест где сделатьДевочки, вы мне очень помогаете с моими вопросами, вот решила и я поделиться информацией. Вдруг кто-то именно ее и ищет =)
Делали мы с супругом неинвазивный пренатальный тест (далее, НиПТ) вместо б/х скриннинга.
Сдали тест в 10 недель и 3 дня. Брали расширенную панель (но она значительно дороже), а так же мы сознательно отказались от определения пола (хотим, чтобы киндер был сюрпризом).
Сдавали в своей клинике, но можно сделать и напрямую в Геномеде. Мы выбрали по территориальному признаку: в свою клинику ехать ближе, а стоимость такая же). Отправлять в США будет все равно Геномед, поэтому можно напрямую там сдавать.
Результат пришел через 2 недели и 2 дня. Прямо на почту. К моменту получения результатов анализа мы уже сделали первое узи плода и там все было нормально, но мы все равно очень волновались, тк генетика штука такая - может вылезти в любой момент. Слава Богу, что все хорошо оказалось. Риски низкие по всем параметрам. Результат теста приходит на русском языке. Вначале идет табличка с параметрами, ниже графическая шкала и вы можете сами посмотреть куда попадает ваш параметр, а далее заключение: риски по таким-то параметрам составляют такой-то процент. Все очень понятно.
Про определение пола: как я уже написала, мы его не делали. Но у меня подруга делала и им сказали мальчик в 9 недель. Вот скоро за своим сыночком пойдет.
Про процедуру: очень интересно. Все пробирки убираются в очень красивую коробочку, все запаковывали очень тщательно в несколько пакетов для биологических материалов. Прямо при нас звонили курьеру, чтобы он все забрал приехал. Бланк заполняли при нас на английском языке. У меня взяли кровь, у мужа слюну из-за щеки. Для мамы никакой особенной подготовки, только скушать что-то сладкое за полчаса до взятия крови (я кушала кашу на молоке и с ягодами). А папе: не курить, не кушать, не жевать жевачку, не пить воду за полчаса до процедуры (у меня муж даже зубы не чистил и не ел с утра), не употреблять алкоголь за пару дней до анализа, прополоскать рот водой прямо перед взятием мазка.
Вроде про все рассказала. Если у кого-то есть вопросы, с удовольствием отвечу.
Кожные моллюски фото – пути заражения и клиническая картина патологии, кто входит в группу риска, современные и народные методы лечения заболевания
Контагиозный моллюск — Википедия
Контагиозный моллюск (новолат. molluscum contagiosum) — вирусная инфекция, вызываемая одним из вирусов группы оспы, которая поражает кожу и иногда слизистые оболочки.
Наиболее часто инфекция возникает у детей в возрасте от одного до десяти лет. Инфекция передается при непосредственном контакте с больным или через загрязнённые предметы обихода. В типичном случае у взрослых приводит к образованию на наружных половых органах, бёдрах, ягодицах или нижней части живота узелков, приподнятых над поверхностью кожи. Они имеют полушаровидную форму. По цвету совпадают с нормальной окраской кожи или слегка розовее её. В середине полусферы имеется вдавление, чем-то напоминающее человеческий пупок. Величина этих безболезненных поражений, появляющихся обычно спустя 3—6 недель после заражения, варьирует от 1 мм до 1 см в диаметре; они имеют розовато-оранжевую окраску с перламутровой верхушкой. При надавливании на узелок из него, как из угря, выделяется творожистая пробка. Чаще всего контагиозный моллюск не доставляет серьёзных неприятностей и исчезает сам по себе примерно в течение 6 мес; поэтому лечение требуется не во всех случаях.
Вирус поражает только человека, не переносится животными и близок к вирусам оспы. Существует 4 типа вируса контагиозного моллюска (MCV-1, MCV-2, MCV-3, MCV-4). Из них наиболее распространён MCV-1, а MCV-2 обычно проявляется у взрослых и часто передается половым путём. Также может передаваться через воду (например, бассейн). Внутри образования находится жидкость, через которую он переносится и размножается.
Контагиозным моллюском заражает вирус (вирус контагиозного моллюска), который входит в группу поксвирусов. Этот вирус переходит от человека к человеку в результате прямого контакта и наиболее распространен у детей. Кроме того, им можно заразиться при половой близости, наиболее восприимчивыми к вирусу являются люди с нарушениями функционирования иммунной системы. Контагиозный моллюск может распространяться в процессе чесания или трения поражённой кожи.
Кожные образования контагиозного моллюска иногда путают с образованиями, вызванными вирусом акрохордона.
Чаще всего папулы, являющиеся непосредственными признаками этого заболевания, локализуются у детей на лице, туловище и конечностях, у взрослых — в области гениталий, на животе и внутренней части бёдер. Чаще всего папулы:
- не вызывают болевых ощущений, но иногда сопровождаются зудом
- небольшого размера (от 2 до 5 мм в диаметре)
- в центре имеют ямочку
- вначале плотные, куполообразной формы, телесного цвета, со временем становятся мягче
- имеют сердцевину из белого, воскообразного материала
Контагиозный моллюск у людей с нормальной иммунной системой обычно исчезает спонтанно по истечении нескольких месяцев или лет. У больных СПИДом или другими заболеваниями, поражающими иммунную систему, повреждения, связанные с воздействием контагиозного моллюска, могут быть более обширными.
Инкубационный период длится от 2 недель до нескольких месяцев. Вначале на коже возникают мелкие, плоские узелки (1.5—2 мм) беловато-жёлтого цвета с перламутровым оттенком, которые быстро становятся крупными (5—7 мм) и принимают полушаровидную форму с центральным пупкообразным вдавлением. При надавливании на узелок выходит творожистая белая масса, при микроскопических исследованиях которой выявляются дегенеративные овальные эпителиальные клетки с крупными протоплазматическими включениями (моллюсковые тельца Липшютца). Элементы расположены изолированно, но могут сливаться, образуя крупные бляшки размерами до 1—2 см (гигантская форма), или располагаться на тонкой ножке (педикулярная форма).
Количество узелков чаще варьируется от 1—2 до 10. Описаны случаи генерализованного контагиозного моллюска, когда количество элементов достигает нескольких десятков. При этом элементы бывают мелких размеров (милиарная форма).
Применяется разнообразные методы прижигания — химические (иод, перекись водорода, чистотел, кислоты), термические (лазер, диатермокоагуляция, криотерапия) и другие. Как и все вирусные инфекции, невосприимчив к антисептикам на основе спирта, в том числе «зеленки». Образования контагиозного моллюска нельзя сушить и повреждать. При задевании необходимо подвергнуть все поверхности дезинфекции или хорошо промыть с мылом.
Лечение лучше осуществлять у специалиста из-за стерильности и тщательности. При лечении иодом поражённое место прижигается раствором 1—2 раза в день, в течение нескольких дней. Также применяется «Лидокаин» в форме спрея для обезболивания, чистотел для прижигания. «Фукорцин» и другие средства применяются для остановки дальнейшего распространения инфекции. Применение «Молюстина» приводит к разрушению клеток, поражённых вирусом и вызывает этим защитную реакцию кожи. Дополнительно используются всевозможные противовирусные мази и таблетки. Лечение длительное, профилактика ежедневная.
В отличие от герпеса, который годами может сохраняться в организме и давать рецидивы, контагиозный моллюск поражает только кожу и полностью исчезает после отмирания последнего образования. Однако иммунитет к этому вирусу временный, и человек может заразиться повторно. Также при кажущемся исчезновении всех образований есть вероятность, что сохранились ещё несколько маленьких и потому незамеченных[3].
фото, лечение, причины и симптомы

Чувствительные зоны тела поражает контагиозный моллюск у женщин (фото болезненных участков можно видеть ниже). Это заразное кожное заболевание, которое вызывается вирусом контагиозного моллюска.
Содержание статьи
- Кто вызывает это заболевание?
- Какой инкубационный период у контагиозного моллюска?
- Этиология и патогенез недуга
- Клиническая картина дерматологического заболевания
- Как распознать это заболевание?
- Как выглядит кожа при поражении контагиозным моллюском?
- Типы течения контагиозного моллюска
- Каковы причины возникновения контагиозного моллюска?
- Почему возникают осложненные формы?
- Как диагностировать контагиозный моллюск?
- Чем опасен контагиозный моллюск?
- Нужно ли проводить какие – либо лабораторные исследования при данном заболевании?
- Лечить или нет контагиозного моллюска?
- Принципы лечения
- Схемы лечения
- Нужно ли лечиться партнеру?
- Контагиозный моллюск и беременность
- Профилактика заболевания
- Какие профилактические меры по данному заболеванию нужно соблюдать?
- Возможно ли избавиться от контагиозного моллюска навсегда?
Кто вызывает это заболевание?
 Контагиозный моллюск вызывает кожные высыпания. В название присутствует слово, которое обозначает водного жителя.
Контагиозный моллюск вызывает кожные высыпания. В название присутствует слово, которое обозначает водного жителя.
Поражение кожи вызывает совсем не моллюски, которые обитают в водоемах. Это заболевание вызывает вирус, который относится к семейству оспенных.
Какой инкубационный период у контагиозного моллюска?
Достаточно одного незащищенного полового контакта, чтобы этим заболеванием.
Скрытый период при данной болезни протекает две – три недели. В это время инфекция никак себя не проявляет.
Этиология и патогенез недуга

Фото проявления контагиозного моллюска у женщин
Этот вирус относится к группе оспы. Существует 4 вида такого вируса. Резервуаром для развития molluscum contagiosum является только человек. В теплом влажном климате эта инфекция распространена более всего. Гормональный дисбаланс, нарушение общего иммунитета — это провоцирующие причины развития такого недуга. Во время беременности, климактерического периода женский организм особенно уязвим.
Способы распространения вируса:
- Контактно-бытовой путь заражения. Отмечается в бассейне, в условиях повседневной жизни.
- Половой путь заражения. Является наиболее распространенным у взрослых людей. Нередко через кожу промежности, слизистую половых органов при сексуальных контактах molluscum contagiosum внедряется в организм и локализуется на поверхности кожи.
Возможности этого микроорганизма активизироваться клинически связаны с тем, что у человека нет иммунного ответа на этот вирус. Иммунитет к нему нестойкий. Поэтому такая инфекция часто поражает пожилых женщин. Вирус контагиозного моллюска поселяется в эпидермисе кожи женщины и вызывает воспалительный процесс. Он проявляется в виде небольших плотных безболезненных пузырьков. Внутри находится густая творожистая масса.
Клиническая картина дерматологического заболевания

Фото симптомов контагиозного моллюска у женщин
Инкубационный период продолжается от 2 недель до 6 месяцев, затем появляются признаки недуга. Вначале на теле женщины в месте проникновения вируса появляется небольшая папула с чуть вдавленной верхушкой цвета кожи. Здесь расположен выводной проток, который может сообщаться с внешней средой. Пациентка не ощущает зуда, жжения, субъективных ощущений, поскольку явные симптомы отсутствуют. Затем на других участках тела множатся и появляются единичные высыпания.
Если пациентка повредила какую-либо папулу, быстро развивается процесс самозаражения. Возникают новые очаги высыпаний. Если такая папула вскрывается, выделяется бело-серая творожистая жидкость, возникает эрозия. При повреждении этих высыпаний происходит образование язвочек. Осложнением этого дерматологического заболевания при повреждении верхушки папулы является присоединение вторичной инфекции. При родах, кормлении грудью источником заражения новорожденного являются кожные высыпания у матери.
Зоны поражения:
- руки;
- молочные железы;
- ягодицы;
- ноги;
- нижняя боковая поверхность живота;
- шея;
- внутренняя поверхность бедер;
- лобковая зона, половые губы.
В запущенных случаях папулы могут покрывать поверхность всего тела.
Выявление недуга не представляет затруднений, поэтому в большинстве случаев диагноз ставится визуально. С целью дифференциальной диагностики под микроскопом можно рассмотреть содержимое пузырька.
Как распознать это заболевание?
У женщин обычно поражается кожа:
- области живота;
- наружных половых органов;
- области лобка.
При кожных высыпаниях, вызванных контагиозным моллюском, отмечается появление небольших красных пузырьков. По внешнему виду, эти пузырьки напоминают студенистое вещество, при надавливании выделяется белое содержимое.
Как выглядит кожа при поражении контагиозным моллюском?
 При поражении вирусом, на коже образуются плотные узелки. Они обычно слабо розовые или бежевые, правильной круглой формы. По размеру эти узелки небольшие, от миллиметра до десяти, элементы могут сливаться, гладкие на ощупь.
При поражении вирусом, на коже образуются плотные узелки. Они обычно слабо розовые или бежевые, правильной круглой формы. По размеру эти узелки небольшие, от миллиметра до десяти, элементы могут сливаться, гладкие на ощупь.
Если дотронуться до этого места, возникает боль.
Важно! Лучше не давить на место поражения.
Если содержимое узелка вытечет на поверхность кожи, может произойти дальнейшее распространение инфекции. Инфекция может распространяться по всему организму.
Типы течения контагиозного моллюска
Есть несколько форм заболевания:
- типичная – несколько узелков, поражается один орган;
- генерализованная – распространение инфекции более чем на один орган, возможно поражение всего тела;
- осложненная – присоединение бактериального поражения кожи.
Эти типы представлены в градации, по степени ухудшения течения заболевания.
Часто встречается типичная форма, поражения кожных покровов. Для развития других двух, требуются значительное подавление иммунной системы.
Каковы причины возникновения контагиозного моллюска?
Кожные проявления на половых органах возникают после незащищенных половых контактов.
Передача возбудителя возможна через половой контакт.
Локализация возбудителя может быть на любых частях тела, в зависимости от того, что контактировало с возбудителем. Поэтому, частично эта проблема касается венерологии. Заразиться можно и бытовым способом, при использовании общих полотенец, мочалок, средств личной гигиены.
Дети поражаются контагиозным моллюском в детских садах, бассейне и других общественных местах. У них поражаются открытые участки кожи руки, лицо.
Почему возникают осложненные формы?
Для возникновения тяжелых форм, с сопутствующей бактериальной инфекцией или распространенных по всему организму, существуют предрасполагающие факторы:
- получение лучевой или химиотерапии;
- снижение иммунитета;
- наличие в организме вируса иммунодефицита;
- стрессовые ситуации.
При возникновении распространенных форм, нужно немедленно посетить врача. Он назначит грамотное лечение, поможет избавиться от проявлений заболевания.
Как диагностировать контагиозный моллюск?
 При выявлении на коже, похожих на моллюска высыпаний, нужно обратиться к доктору. Это заболевание по внешнему виду может напоминать угревую сыпь, бородавки. Иногда контагиозный моллюск сложно отличить от простого прыща. Но опасность он представляет большую, чем маленький прыщик.
При выявлении на коже, похожих на моллюска высыпаний, нужно обратиться к доктору. Это заболевание по внешнему виду может напоминать угревую сыпь, бородавки. Иногда контагиозный моллюск сложно отличить от простого прыща. Но опасность он представляет большую, чем маленький прыщик.
При подозрении на контагиозного моллюска можно обратиться к дерматологу.
Если локализация высыпаний на половых органах, можно проконсультироваться у венеролога.
Специалисты смогут поставить диагноз на основании проявлений и вида кожных поражений. Выявить возбудителя можно с помощью ПЦР.
Чем опасен контагиозный моллюск?
Вирус не представляет угрозы для жизни. Он легко поддается лечению, хотя полностью и не удаляется из организма. Но если возникают осложненные формы заболевания, значит в организме существуют серьезные нарушения иммунной системы.
Нужно ли проводить какие – либо лабораторные исследования при данном заболевании?
Можно исследовать, содержимое узелков на наличие телец моллюсковых. Это обследование носит название гистологического. При выявлении осложненных форм нужно обязательно сдать анализы на:
- ВИЧ;
- Гепатит С;
- ИППП.
Эти заболевания могут значительно нарушить иммунную систему организма. Возможно распространение процесса на коже.
Лечить или нет контагиозного моллюска?
Типичная форма, локализованная в одной области и проявляющаяся единичными узелками, может самостоятельно пройти.
Распространенные формы требуют обязательного лечения под контролем специалиста. Даже незначительные поражения половых органов требуют посещения врача и лечения. При поражении гениталий, можно передать заболевание другим людям.
Принципы лечения
Как избавиться от контагиозного моллюска? Схему лечения выбирает специалист. Основу консервативной терапии составляют противовирусные препараты. Ацикловир, Изопринозин обладают противовирусным действием, приносят облегчение больному. Специалисты назначают иммуномодуляторы по показаниям. Используется местное лечение контагиозного моллюска у женщин. Эффективными считаются Герпевир, Виферон, Ацикловир в форме мазей, Оксолиновая мазь. Анилиновые красители, настойку череды или календулы используют, чтобы папулы быстрее вскрылись.

Деготь березовый применяют на начальной стадии заболевания. Алломедин в форме геля — инновационное дерматологическое средство, которое защищает эпителиальные ткани от контагиозного моллюска. На поврежденные участки после разрушения высыпаний наносится Бетадин в форме раствора. В состав этого препарата входит йод. С успехом используются Фукорцин, Ферезол. Укрепить иммунитет помогут гомеопатические препараты.
Если возникает зуд, врач может назначить антигистаминные препараты. В некоторых случаях возникает необходимость в препаратах, содержащих гормоны. Антибактериальные мази, влажные повязки с борной кислотой применяются, если заболевание осложняется стафилококковой инфекцией. Специалист назначает дозировку и способ применения этих медикаментозных препаратов.
Хирургически эти пузырьки удаляют специальным прибором. Это практически безболезненная процедура. После разрушения бугорка остро заточенной кюреткой и правильной обработки язвочки в дальнейшем не будет новых высыпаний. Лазеротерапия, криодеструкция позволяют безболезненно удалить высыпания. Это современные технологии лечения контагиозного моллюска.
Лечить высыпания нужно своевременно, не дожидаясь появления большого количества пузырьков.
После удаления высыпаний в течение 10 дней необходимо обрабатывать йодом и смазывать Оксолиновой мазью пораженные участки. Требуется постирать, продезинфицировать постельное белье, одежду, которая соприкасалась с болезненными участками кожи.
Если возникают признаки недуга, нельзя заниматься самолечением и пытаться вскрыть пузырьки самостоятельно. Это приводит к тому, что патологическое содержимое папулы разносится по наружному покрову. Это опасно, поскольку такое содержимое является источником вирусов. Вследствие неправильных действий пациента возникают опасные осложнения.
Схемы лечения
Для избавления от контагиозного моллюска, применяют хирургические методы и терапевтические – лекарственные.
Самый простой способ – это удаление пинцетом моллюска и затем прижигание данного участка кожи. Сейчас есть более современные методы удаления моллюска. К ним относятся лазер деструкция и электрокоагуляция.
 Если по какой-то причине нельзя воспользоваться этими методиками, можно использовать медикаментозную терапию.
Если по какой-то причине нельзя воспользоваться этими методиками, можно использовать медикаментозную терапию.
Воздействовать узелки можно противовирусными мазями, но это не всегда эффективно.
Обязательно укреплять медикаментозно иммунитет во время лечения этого заболевания, чтобы не развились рецидивы.
Пациенту не рекомендуется при высыпаниях и во время лечения, принимать горячую ванну, усиленно натирать кожные покровы мочалкой или полотенцем.
Нужно ли лечиться партнеру?
Если высыпания локализованы на наружных половых органах, вероятная причина попадания моллюска в организм — незащищенный половой акт.
Партнеру обязательно нужно сходить к врачу, пройти обследование.
В случае выявления данного возбудителя — пролечиться.
Помните! Если этого не сделать, партнер будет являться постоянным источником заражения.
Контагиозный моллюск и беременность
Мать не может передать возбудителя ребенку внутриутробно. Когда малыш родился, он может заразиться через грудное вскармливание. Поэтому женщине важно избавиться от контагиозного моллюска во время беременности.
Существуют препараты, которые могут применяться у беременных.
Главное обратиться к специалисту, он назначит правильное лечение. Тогда вероятность заражения ребенка исчезнет.
Профилактика заболевания
Необходимо исключить причины недуга:
- запрещается пользование предметами обихода, личной гигиены, которые принадлежат больному человеку;
- важно тщательно мыть руки;
- на время лечения нужно исключить половые контакты;
- гигиена кожи.
Если развиваются симптомы кожного недуга, пациентка нередко испытывает косметический дискомфорт. Обязательно требуется посетить дерматолога и провести назначенное лечение.
Какие профилактические меры по данному заболеванию нужно соблюдать?
Чтобы не заразиться и избежать повторения заболевания, нужно соблюдать некоторые меры предосторожности:
- регулярное профилактическое посещения врача;
- полноценное питание;
- отсутствие стрессовых ситуаций;
- использование презерватива при половых контактах;
- использовать индивидуальное полотенце и предметы личной гигиены;
- закаливание;
Если выполнять все пункты, заражения или повтора заболевания не произойдет. Лучше соблюдать профилактические меры, чем болеть контагиозным моллюском.
Возможно ли избавиться от контагиозного моллюска навсегда?
Полное излечение от вируса невозможно, он будет сохраняться в спящем состоянии. Но, можно снизить число рецидивов, практически, свести их к нулю, главное вовремя обратиться к врачу.
Не занимайтесь самолечением, Вы можете только навредить себе. Если вы будете выдавливать содержимое узелков, произойдет распространение процесса. Лечение будет труднее и длительнее. Если вы заметили единичные высыпания, сразу идите к врачу.
Специалист определит, что это контагиозный моллюск и назначит лечение.
Контагиозный моллюск — Профилактика заболеваний
Контагиозный моллюск этом вирусное заболевание кожи, возникающее преимущественно в детском и юношеском возрасте.
Никакого отношения к обитателям моря, несмотря на название, контагиозный моллюск не имеет. Свое название он получил исключительно за форму, при сильном увеличении действительно напоминающую раковинку улитки.
Иммунитет животных к данному заболеванию на 100% устойчив. Заболевание передается при непосредственном контакте с больным или через предметы, которыми он пользовался.
Нередко контагиозным моллюском можно заразиться через воду бассейна. Вирус сохраняется и в пыли жилищ. Иногда наблюдаются вспышки заболеваемости контагиозным моллюском в детских коллективах.
Данное заболевание не представляет серьезной опасности для здоровья человека, но внешние проявления неприятны визуально: розово-оранжевые узелки, достигающие в размере до 1,5 см. с небольшим белесым сердечником. Высыпания при контагиозном моллюске могут располагаться на любом участке кожи, кроме ладоней и стоп. Зуд, может быть слабо выражен или отсутствовать. При расчесывании может присоединиться вторичная инфекция и развиться нагноение.
Визуально моллюсковые образования схожи со многими другими, более сложными и опасными заболеваниями. Чтобы установить точную природу появившихся кожных высыпаний и оказать помощь, если она требуется, необходима консультация специалиста.
Высыпания при контагиозном моллюске могут располагаться на любом участке кожи, кроме ладоней и стоп.
В некоторых случаях сыпь проходит самостоятельно без лечения через несколько месяцев или лет. При снижении иммунитета (например, при гриппе, ОРВИ и др.) вирус активизируется, вызывая появление новых высыпаний на коже.
Лечение осуществляет дерматолог амбулаторно. Каждый элемент моллюска контагиозного тщательно удаляют хирургическим пинцетом, путем электрокоагуляции, лазером, удаление высыпаний с помощью жидкого азота и др.
При незначительном поражении контагиозным моллюском, особенно у детей, возможно консервативное лечение с помощью кремов и мазей, назначенных специалистом.
Профилактика заключается в соблюдении правил личной гигиены жилищ. Тщательная обработка игрушек ребенка дезинфицирующим раствором, своевременное подстригание ногтей и ежедневная смена постельного белья помогут устранению источника заражения. Также требуется частая влажная уборка помещения для устранения частичек моллюска вместе с пылью. Нательное белье, которое может служить источником повторного инфицирования, перед каждой сменой необходимо тщательно обрабатывать утюгом.
Для взрослых, локализация моллюсков у которых, как правило, сосредоточена в зоне гениталий, актуальна частая смена нижнего белья.
При наличии в семье одного больного в первую очередь требуется предотвратить заражении остальных членов семьи. Для этого стоит ограничить пользование одним комплектом гигиенических принадлежностей: мочалок, полотенец и мыла. При пользовании общими вещами, например, пультами от телевизора или другими бытовыми приборами или сантехникой требуется их ежедневная обработка дезинфицирующим раствором.
На весь период лечения категорически противопоказаны ванны и посещение бассейна. Вода – оптимальная среда для распространения моллюска, способная поддерживать его жизнеспособность длительное время. Один больной может стать источником вспышки заболевания. Гигиенические процедуры, которые, естественно, нельзя полностью прекращать, рекомендуется проводить под проточной водой душа, а не при погружении в ванну.
Контагиозный моллюск. Откуда на коже появляются странные пузырьки | Здоровая жизнь | Здоровье
Не только на дне морском
Слово «контагиозный» значит «заразный, передающийся при прикосновении». Это полностью объясняет, почему возникает болезнь. Дети обычно заражаются контагиозным моллюском в яслях и детском саду, на детской площадке и в школе, соприкасаясь в игре с больным ребёнком, а также через общие игрушки и книги. Можно заразиться, пользуясь чужим полотенцем, губкой, мочалкой, расчёской, постельным бельём. В летних лагерях это происходит, если дети, желая пофорсить, берут чужую одежду.
Взрослые могут подхватить моллюска в бассейне, бане, фитнес-центре. Но самый распространённый путь заражения – сексуальный контакт. Не случайно у заболевания два пика: у детей больше всего случаев приходится на возраст от трёх до девяти лет, у подростков и взрослых – на 17–24 года, то есть на начало половой жизни. Интересно, что пик заражённости у взрослых в Европе пришёлся на 60–80‑е годы прошлого столетия, когда до «старушки» докатились отголоски американской «сексуальной революции».
Иногда контагиозным моллюском болеют люди среднего возраста и пожилые. Скорее всего, они заразились ещё в детстве или в молодости, но заболевание проявилось, лишь когда ослаб иммунитет.
Не простой прыщик
Внешне контагиозный моллюск выглядит как прыщик. Пожалуй, нет части тела, кроме ладоней и подошв, где бы он ни обитал. У детей это руки, лицо и шея. У подростков и взрослых – наружные половые органы, лобок, промежность, внутренняя поверхность бёдер, низ живота.
Чтобы поставить диагноз «контагиозный моллюск», опытному врачу не нужно проводить сложных исследований. Достаточно внимательно рассмотреть объект жалоб – высыпания на коже. Они бывают телесного, розоватого или желтоватого цвета размером от полутора до десяти миллиметров (хотя иногда размер может быть и несколько сантиметров). Встречается и так называемая милиарная форма – множество крошечных высыпаний.
У пузырьков перламутровая верхушка, на которой, если рассмотреть под лупой, виден вдавленный центр. При надавливании пинцетом (именно так происходит диагностика) из центра узелка покажется содержимое – кашицеобразная масса, которая содержит округлые тельца, похожие на маленьких моллюсков.
«Осьминогов» под кожей нет
Именно из-за внешнего сходства содержимого узелков болезнь получила такое название. На самом деле никакие моллюски под кожу не забираются, а изменения на ней вызваны действием вируса Molitor hominis. Известно два его типа. На долю «детского» типа 1-го приходится до 96,6% всех случаев заболевания. У взрослых виновником заражения является передаваемый при интимных контактах 2-й тип вируса, на его совести – 3,4% случаев заболевания. Заразившись, человек навсегда становится носителем вируса моллюска, но для окружающих он не опасен. Заразным он становится, только если вирус проснётся и появятся высыпания.
От заражения до появления моллюсков на коже проходит от двух недель до нескольких месяцев.
Вирус находится в содержимом пузырьков, поэтому их нельзя ковырять, чесать, сбривать или пытаться ещё как-то удалять самостоятельно. У большинства людей контагиозный моллюск исчезает без всякого лечения максимум за полгода. Но далеко не все согласны ждать так долго, особенно если моллюски облюбовали лицо или шею, и предпочитают удалить их у врача дерматолога-косметолога.
Народные целители советуют смазывать моллюск соком чистотела и одуванчика, накладывать на них кашицу из чеснока. Эффективность таких средств не доказана, ведь лечиться придётся долго – примерно столько же, сколько нужно, чтобы моллюск исчез самостоятельно. Есть и другая причина, по которой не стоит уповать на народную медицину. Моллюск можно спутать с другими заболеваниями, в том числе с опухолями кожи, которые требуют совершенно другого лечения.Лазер против пинцета и мази
Самый традиционный способ изгнать моллюска с кожи – физическое устранение его с помощью пинцета или выскабливания с помощью так называемой ложечки Фолькмана. Затем места обитания моллюска смазывают йодом, зелёнкой, насыщенным раствором марганцовки. После этого моллюски какое-то время продолжают появляться, и их надо вновь и вновь удалять и прижигать. Чтобы избежать рецидивов, надо обрабатывать места высыпания противовирусными мазями.
Взрослые обычно стойко проходят через такое удаление, а вот дети бурно протестуют, потому что больно. При этом все попытки сделать удаление контагиозного моллюска менее болезненным пока неудачны.
Этот же недостаток есть и у таких способов борьбы с высыпаниями, как электро- и диатермокоагуляция (прижигание токами высокой частоты) и криодеструкция (вымораживание при помощи жидкого азота или охлаждённого до температуры минус 150–190 градусов воздуха).
Какое-то время врачам казалось, что хорошее решение – удалять моллюска медикаментозными методами. Для этого поражённые места необходимо смазывать препаратами нитрата серебра, интерфероном, прижигающими растворами. Но популярным этот метод не стал: он требует от пациента аккуратности и настойчивости, а ждать результата приходится по месяцу и больше.
Гораздо эффективнее удаление контагиозного моллюска с помощью хирургического лазера. Его преимущество прежде всего в том, что удаляются только больные ткани, здоровые остаются неповреждёнными. Через 3–4 дня корочки, образовавшиеся на месте удаления, отпадают, никаких следов не остаётся. Это особенно важно, если моллюска пришлось изгонять с лица или шеи. На время лечения больного ребёнка нельзя водить в сад или школу, взрослым запрещены сексуальные контакты, половые партнёры должны лечиться вместе. Членам семьи и тем, кто близко контактировал с заболевшим, стоит сделать профилактику интерфероном.
Смотрите также:
Акне подростковое – разновидности и причины появления прыщей, косметологические процедуры и аптечные препараты для лечения акне, народные рецепты и меры профилактики
Акне подросткового возраста – что поможет от проблемы прыщей
Прыщи, чаще всего, появляются из-за гормонального дисбаланса, типичного для подросткового возраста, что является кошмаром для многих парней и девушек.
Давайте, проанализируем процессы образования прыщей, чтобы понять, как контролировать действия гормонов андрогенов, чтобы смягчить появление прыщей и комедонов. А также изучим средства, которые могут помочь уменьшить проявления акне, и стратегии, чтобы предотвратить это.
Что такое прыщи и как они выглядят
Подростковые прыщи – это распространенная расстройство, которое, как следует из названия, касается большой части молодых людей, начиная с возраста полового созревания (около 12 лет) до 18-20, но иногда может сохраняться в течение более длительного времени, и во взрослом возрасте.
Существуют различные типы акне, каждый из которых требует индивидуального подхода в лечении:
- Форма, которая наиболее часто поражает мальчиков и девочек в подростковом возрасте, – это «угри», характеризуется наличием комедонов или черных и белых точек, разбросанных, в основном, на лице, иногда на туловище и спине.
- Когда комедоны воспаляются, это может привести к более тяжелой форме акне, сопровождающимся покраснением и отёком пораженной части.
- Третий тип, который считается наиболее тяжелой формой, когда воспаление связано с присутствием гноя, прыщи становятся настоящими пустулами или образуют небольшие кисты, которые требуют больше времени для заживления, и могут оставить заметные рубцы.
Прыщи не считаются серьёзным заболеванием, так как последствия для организма практически нулевые, единственная проблема акне – самовосприятие: поскольку, обычно, болезнь протекает в подростковом возрасте, когда самооценка играет важную роль, появление дефектов может вызвать серьезные психологические проблемы и сложности в социализации, которые со временем могут стать патологическими.
Происхождение комедонов – гормоны андрогены
Основная причина угревой сыпи у молодежи – это физиологическое изменение, приводящие к увеличению уровня мужских гормонов (андрогенов), которые образуются и у мужчин, и у женщин.
Андрогены стимулируют работу сальных желез на лице (в некоторых случаях туловища и плеч) к производству большего количества кожного сала (защищает кожу от внешних агрессий, и, следовательно, важно для здоровья эпидермиса).
Этот избыток кожного сала ведёт к засорению пор, образуя настоящую пробку, которые образуют комедоны.
Комедоны могут быть закрытыми и открытыми:
- в первом случае формируется белая точка
- во втором случае – надоедливые черные точки.
Внутри этих закупоренных фолликулов, из-за недостатка кислорода, создаются благоприятные условия для роста бактерий, особенно Propionibacterium acnes, которая вызывает высвобождение жирных кислот с противовоспалительным действием: в результате разрывается стенка комедоны, что приводит к образованию прыщей, типичных для молодежи.
Гормональные и бактериальные причины, однако, часто сопровождаются генетической предрасположенностью или влиянием окружающей среды. Стресс повседневной жизни может привести к обострению симптомов, а последние ведут к обострению стресса: образуется «порочный круг».
Лекарственная терапия прыщей – какие средства выбрать
Как уже говорилось, акне может вызвать у подростков серьезные проблемы на психологическом уровне, по этой причине необходимо с ним во время бороться и прибегать к терапии, которая снизит тяжесть проявлений и поможет избежать появления шрамов.
Существуют различные лекарственные терапии, направленных на устранение проблемы прыщей на корню или облегчения симптомов:
- Местная: более легкие формы акне можно вылечить с помощью мазей, содержащих активные компоненты, таких как антибиотики (эритромицин), цинк, ретиноевую кислоту, предшественник витамина A. Эти активные вещества имеют цель предотвратить распространение бактерий и сбалансировать уровень продукции кожного сала железами.
- Системная: в более тяжелых случаях, для которых в местной терапии оказывается недостаточно, можно прибегнуть к системной терапии, как правило, в форме пероральных лекарственных препаратов, таких как антибиотики, витамины и цинк. Очень часто рекомендуется лечение на основе витамина A, что, как правило, очень эффективен, но имеет много побочных эффектов. Среди побочных эффектов наиболее распространенными являются сухость кожи, головная боль, повышение в крови уровня холестерина.
- Другой формой терапии, которую часто назначают девушкам, является оральные контрацептивы, очень часто это используется в случае синдрома поликистозных яичников, связанного с развитием акне. Даже в этом случае, таблетки необходимо принимать только в случае крайней необходимости и под контролем врача, так как может вызвать серьезные побочные эффекты.
Помощь от природы в борьбе с прыщами
Невзирая на возможности лекарственной терапии, очень часто для борьбы с подростковым акне достаточно соблюдать правила хорошей гигиены:
- Во-первых, важно помнить, что некоторые ежедневные процедуры могут ухудшить состояние кожи, такие как использование мыла и кремов агрессивных для эпидермиса. Всегда лучше использовать легкие продукты и, которые не вызывают раздражения.
- Слишком частое очищение кожи лица – ещё одна распространенная ошибка, так как это только стимулирует образование кожного сала. Достаточно очищать кожу лица утром и вечером перед сном, чтобы избежать дисбаланса в производстве кожного жира.
- Наконец, никогда не выдавливайте прыщи и черные точки! Даже классическая чистка в косметологическом кабинете может вызвать обострение воспаления. Всегда лучше дождаться спонтанного заживления, вместо того, чтобы мучить себя различными способами, которые могут привести к образованию рубцов на коже.
Если этих простых мер оказывается недостаточно, можно воспользоваться другими природными средствами. Они не столь надежны, как фармацевтические лекарства, но в состоянии эффективно бороться самыми общими симптомами.
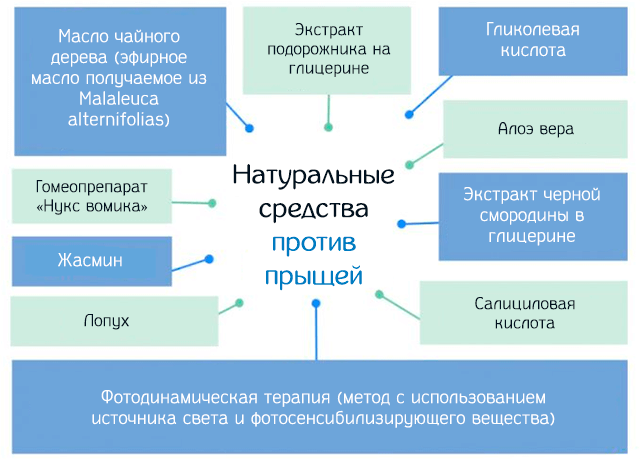
Несмотря на то, природные средства, как правило, свободны от побочных эффектов, хорошим решением будет предварительная консультация с дерматологом.
Здоровые изнутри – красота снаружи
Очень часто мы склонны винить в появлении акне питание. На самом деле, питание лишь влияет на уже развившееся заболевания, а истинные причины, как мы сказали ранее, лежат в дисбалансе гормонов.
Наиболее частому осуждению подвергаются шоколад, копчености и жареные блюда, но не существует научных доказательств того, что они каким-либо образом влияют на появление акне.
Продукт, явно влияющий на акне, это сахар. Его употребление тесто связано с повышением уровня инсулина, который влияют непосредственно на уровень андрогенов. Следовательно, диета с низким гликемическим индексом может помочь сохранить баланс уровня гормонов: просто избегайте продуктов, богатых простыми сахарами и потребляйте много цельнозерновых продуктов.
Другие продукты, которых следует избегать, это молоко и молочные продукты, так как они имеют большое количество лейцина, аминокислот, участвующих в стимуляции образования кожного сала. Очень часто также молоко содержит гормоны, которые негативно влияют на гормональный баланс организма.
Наконец, полезно избегать потребления транс-жирных кислот (образующихся при жарке и содержащихся в маргарине), и заменить их на оливковое масло и полиненасыщенные жирные кислоты. Таким образом, Вы избежите ухудшения состояния кожи и в то же время улучшите многие функции организма.
sekretizdorovya.ru
лечение, причины подросткового акне и видео
Довольно часто в подростковом возрасте возникает угревая сыпь (акне), которая может достаточно сильно испортить внешний вид подростка. При этом необходимо проводить лечение акне у подростков, а не просто замазывать угри тональными кремами. Попробуем разобраться в причинах возникновения данного заболевания у подростка, рассмотреть все известные способы и методы его излечения, как при помощи современной медицины, так и лечение акне народными средствами.

Каковы же причины заболевания акне у подростков?
В период взросления растущий организм подростка начинает испытывать сильнейшие гормональные ураганы, результатом которых является процесс повышенного выброса андрогена – именно данное вещество отвечает за функционирование сальных желез. При этом происходит процесс нарушения необходимого равновесия по выработке полового гормона мужского и женского характера.
Подростковое акне вызывает измененное состояние кожи и волос, производится закупорка проток, результатом становится избыточное накопление сальных ферментов и накопление всевозможных бактерий, а это в свою очередь приводит к возникновению угревых болезней.
Дерматологами выделяются несколько основных факторов, которые чаще всего становятся причинами появления данного подросткового заболевания:
- всевозможные переживания у подростков на фоне взросления;
- неправильный либо неэффективный процесс ухода за своей кожей;
- наличие такого заболевания, как сахарный диабет;
- нехватка витаминов;
- болезни инфекционного характера;
- неправильный процесс питания, излишнее употребление пищи жирного либо острого характера.

Какими симптомами сопровождается заболевание акне у подростков?
Процесс протекания подростковой угревой болезни может спровоцировать возникновение комплексов у подростков, ведь симптомы данной болезни таковы, что высыпает большое количество угрей, которые расположены на лице, шее, могут распространяться угри и на руки и на спину. При этом количество угрей, если ничего не делать, может увеличиваться в значительной мере.
Протекание ранних стадий данного подросткового заболевания сопровождается скапливанием сального фермента под кожей, идет образование гнойника, но сам гной не находит выхода наружу. Образуется своеобразный бугор на коже, отличающийся белой вершиной. При попадании смеси из пыли и бактерий данные бугорки начинают темнеть, образуя точки черного цвета – такие угри удаляются намного легче, ведь в них нет воспалительного процесса. При проникании бактерий и инфекций внутрь прыща начинается процесс воспаления, вокруг самих угрей возникают покраснения.
Нужно ли идти к врачу?
В большинстве случаев, подростков довольно трудно уговорить посетить врача, но посещение врача является просто обязательным, ведь необходимо еще на ранних стадиях выяснить причины и методы лечения подросткового акне. Врач-дерматолог назначит обследование, по результатам анализов может отправить к другим специалистам. После этого уже будет понятна истинная причина акне, как лечить акне у подростков, какие препараты имеет смысл использовать в данном случае.
Врач-дерматолог назначит обследование, по результатам анализов может отправить к другим специалистам. После этого уже будет понятна истинная причина акне, как лечить акне у подростков, какие препараты имеет смысл использовать в данном случае.
Следует понимать, что в данном случае может понадобиться комплексная система мер по борьбе с подростковым акне. В некоторых случаях родителям придется более тщательно разъяснять для своего мальчика, либо девочек, важность проведения тех либо иных медицинских процедур и профилактических мер. В любом случае, если у подростков лечение данного заболевания и не вызывает никаких проблем, то поддержка родителей будет нелишней.
Различные степени угревой болезни у подростков
Специалисты дерматологии различают несколько степеней угревой болезни у подростков. Все они обладают своими особенностями, а потому для лечения акне каждой степени имеется свое лечение:
- легким характером обладает 1 степень, при такой степени болезни тело подростка покрывается угрями в небольшом количестве, а процесс по лечению ограничивается использованием косметических средств, таких как лосьоны либо тоники, которые обладают свойствами по уменьшению жирности кожи;
- средней степенью считается 2 степень заболевания акне, число угревых высыпаний может достигать 25 штук, как лечить акне у подростков с такой степенью болезни – в основном идет применение различных кремов, гелей либо мазей, которые также отличаются параметрами, в значительной мере понижающими жирность кожи;
- тяжелой считается 3 степень заболевания акне, количество угревых высыпаний может достигать 50 штук различного типа, помимо этого, сами угри могут достигать по своим размерным параметрам до 5 миллиметров и более, в данном случае назначается использование медицинских средств антибактериального характера, а также применение топического ретиноида;
- акне 4 степени является наиболее тяжелым типом угревой подростковой сыпи, при этом наблюдается появление угрей в количестве больше 50 штук, при этом угревые высыпания могут деформироваться в различные узлы – свищи либо кисты, при такой степени акне лечение у подростков назначается только лечащим врачом, в большинстве случаев необходима целая система методов, сочетающая использование препаратов гормонального характера плюс применение определенных антибиотиков, помимо этого могут назначаться ультразвуковые процедуры.
Использование медицинских препаратов при подростковом акне
После проведения полноценного обследования подростка, лечащий врач назначает определенное лечение, основными задачами которого является:
- процесс по нормализации работы сальных желез;
- принятие мер по значительному понижению степени плотности выделяемого сального фермента;
- кроме того, необходимо проводить меры по понижению керанитизации сальных проток;
- процесс по размягчению угрей и их уничтожению;
- процесс борьбы с воспалительными факторами;
- конечным этапом являются меры, направленные на уничтожение угревых рубцов.
 Для того, чтобы осуществить процесс по размягчению угревых пробок ведется применение топических ретиноидов, именно данные препараты содержат много витамина А, способствующего процессу смягчения. Чтобы произвести процесс по нормализации работы сальных желез врачами назначаются лекарственные средства, которые создаются на основе такого вещества, как пероксид бензоила.
Для того, чтобы осуществить процесс по размягчению угревых пробок ведется применение топических ретиноидов, именно данные препараты содержат много витамина А, способствующего процессу смягчения. Чтобы произвести процесс по нормализации работы сальных желез врачами назначаются лекарственные средства, которые создаются на основе такого вещества, как пероксид бензоила.
В значительной мере осуществить процесс дезинфекции, высушиванию угревых высыпаний помогают медицинские препараты, которые имеют в своем составе азелоиновые и салициловые кислоты. Для борьбы с воспалениями в устьях угрей ведется применение лекарственных препаратов, созданных на основе окисей цинка, а также серы. Вести борьбу с бактериями помогают антибиотики, в большинстве случаев те, в основе которых лежит эритромицин.
Наиболее применяемые антибиотики при акне:
- тетрациклин;
- эритромицин;
- сульфаметокзал;
- доксицилин;
- клиндамицин.
Но в обязательном порядке следует проконсультироваться с лечащим врачом, иначе самостоятельное применение может вызвать какие-либо побочные эффекты и привести к нежелательным последствиям. При легких степенях акне врачом могут назначаться такие препараты, как адапален, третиноин и другие.
Современные медицинские процедуры, при помощи которых проводится лечение подросткового акне
Для более качественного процесса лечения угревых болезней у подростков применяются специализированные медицинские процедуры, такие как процесс чистки лица при помощи ультразвука. Важно помнить, что ни в коем случае не стоит самостоятельным образом давить появившиеся на лице подростка угревые высыпания, необходимо обратиться к специалистам.
Сейчас ультразвуковые методы по очистке подросткового акне набирают все большую популярность, ведь данная процедура обладает целым рядом преимуществ:
- при помощи данного ультразвукового очищения производится проникновение ультразвука в более глубокие слои кожи, в результате происходит открывание пор;
- производится удаление накопившихся участков кожного жира, старых частичек отмершей кожи;
- в значительной мере данная процедура способствует улучшению кровеносного и лимфотического потоков, производится процесс подтягивания лицевых мышц;
- данная процедура абсолютна безопасна даже для людей, обладающих чувствительными типами кожи;
- во время ультразвуковой чистки нет болезненных ощущений, не возникает красноты и всевозможных припухлостей;
- именно данная процедура способна в короткие сроки и достаточно эффективно произвести очистку кожи подростка.
Какими народными методами можно пользоваться при подростковом акне?
 За тысячелетия своей истории человечество изобрело великое множество народных способов и средств для борьбы с подростковыми угревыми высыпаниями. Лечение в домашних условиях оправдано лишь в тех случаях, когда подросток подвержен легкой либо средней степени угревой болезни, в других случаях необходимо врачебное вмешательство.
За тысячелетия своей истории человечество изобрело великое множество народных способов и средств для борьбы с подростковыми угревыми высыпаниями. Лечение в домашних условиях оправдано лишь в тех случаях, когда подросток подвержен легкой либо средней степени угревой болезни, в других случаях необходимо врачебное вмешательство.
В большинстве случаев лечение народными средствами предполагает использование таких трав и отваров, как ромашка, череда, мята либо шалфей, клевер и многие другие. Они используются для каждодневного ополаскивания лица, создания из этих трав всевозможных мазей и кремов. Именно лекарственными травами можно убрать воспалительные процессы, в значительной мере понизить степень образования сальных ферментов в коже, осуществить процесс по выводу из организма вредных компонентов, произвести очистку кожного лицевого покрова.
Приведем несколько наиболее действенных народных рецептов, которые применяются при возникновении подросткового акне:
- отвар из лепестков ромашки, отличное средство, помогающее справиться с воспалениями, для приготовления следует взять литр кипятка и залить им несколько столовых ложек ромашковых лепестков, далее следует настоять минут тридцать – необходимо производить умывание данным отваром два раза за день, вместо ромашки в некоторых случаях применяется календула;
- настойка на малиновых цветках и листьях, столовую ложку данной смеси заливают 250 граммами кипяченой воды, уже после получаса настаивания можно применять данное средство для умывания, предварительно остудив;
- отвар из листьев чистотела, пару столовых ложек сухих листьев чистотела следует залить литром кипятка, настаивание осуществляется в течение 45 минут, такую примочку держат не более пятнадцати минут, причем использовать такие примочки можно только два раза за неделю;
- изготовление огуречного лосьона, надо взять пару средних свежих огурца, также понадобится водка – граммов двести, следует почистить огурцы от кожицы, мелко нарезать либо потереть и залить эту массу водкой в стеклянной баночке, настаивать необходимо две недели, а затем нужно тщательно процедить, данным лосьоном следует дважды за день протирать угревые высыпания.
Чтобы не возникало подростковых угревых высыпаний, необходимо проводить процесс по профилактике данной болезни. Следует осуществлять правильное питание, производить процесс по тщательному уходу за своей кожей, при возникновении участков проблемного характера воспользоваться очищающими средствами, проводить больше времени на свежем воздухе, заниматься каким-либо активным видом спорта, проводить контролирование гормональных процессов, не пить алкоголь и не курить.
stoppryshhi.ru
Лечение акне (угревой сыпи) у подростков. Лечение угрей на лице у подростков. Угревая сыпь и угри у подростков лечение.
Лечение угревой сыпи – это важное и нужное мероприятие, которое необходимо проводить в обязательном порядке. Легче и дешевле убрать воспаление в острой фазе, нежели лечить рубцы, а также пигментные и застойные красные пятна впоследствии.
Лечение акне у подростков занимает около 2-3 месяцев. Лечение юношеской угревой сыпи требует кратность выполнения лечебных процедур раз в 7-14 дней. Лечение постакне занимает около полутора – 2-х лет. Протоколы лечения рубцовых деформаций кожи вследствии воспаления, стоят гораздо дороже, нежели банальная противовоспалительная терапия в кабинете врача. Делайте выводы.
Лечение подростковых угрей занимает до 2-х месяцев, включает в основном эксфолиирующую и увлажняющую терапию кожи лица. Ни в коем случае не нужно выполнять бездумные механические чистки лица. Те кто к нам обращается, утверждают, что зачастую, после их выполнения, стало только хуже. Нет видимого клинического результата. Для себя нужно понять, что механические чистки – это симптоматическая терапия, а не патогенетическая. Мы удалили гнойник, либо комедон, при этом нанесли травму. После механических чисток инфекционный процесс распространяется из–за усиления кровообращения после травматизации кожи, а также отсутствия должного лечения. После механических чисток поры зияют, открытые поры являются входными воротами инфекции, что также повышает риск инфицирования кожи.
Стоит учитывать, что при угревой болезни воспаление присутствует всегда. Местный иммунитет кожи ослаблен. Кожа требует более активной асептики. Механическая чистка увеличивает риск распространения имеющейся инфекции, а также дополнительно открывает входные ворота для присоединения новых бактерий.
Механическая чистка применяется в лечении подростковых угрей только как подготовительный этап, требующий обязательной противовоспалительной и антибактериальной терапии в одну процедуру. В противном случае мы получаем все осложнения механической чистки лица при лечении акне у подростка
Сколько бы не занимались данной проблематикой, вопрос как лечить акне у подростка остается открытым. Многие идут проводить лечение акне у подростков в салон красоты. Что изначально не корректно. Салон красоты медициной не занимается. Акне – это дерматологическая патология, требующая грамотного подхода врача и богатого опыта работы с такими пациентами.
В салоне красоты, многие эстетисты злоупотребляют проведением пилингов. Проведение пилингов на жирную кожу часто сопровождается выраженным обострением и отсутствием клинического результата, положительной динамики. В начальный период времени отмечается подсушивание воспалительных элементов, но, в дальнейшем, возвращение воспалительной реакции, возвращение воспалительных папуло-пустулезных элементов, комедонов и другой сыпи на коже лица.
При грамотном первичном лечении угревой сыпи на спине у подростков, либо лице потребуется значительно меньше процедур и сил, нежели при повторном рецидивирующем течении и залеченных клинических случаях.
Лечение угревой сыпи у подростков обязывает к дисциплинированности. Важно выполнить ограниченное количество процедур, которые дадут выраженный клинический результат пациенту. Часто пациенты пребывают в растерянности и не знают какой врач лечит акне у подростков. Лечение угрей на лице у подростка выполняет врач дерматолог. Идеально, чтобы врач дерматолог имел дополнительную специализацию по косметологии, тогда лечение акне у подростков будет проходить с минимальной нагрузкой на печень и почки пациента, так как при назначении системной антибиотикотерапии и ретиноидов идет серьезная нагрузка на органы выделительной системы и гепато-билиарного тракта. Сочетание знаний дерматологии и врачебной косметологии дает оптимальный результат в лечении акне у подростков.
mdelena.ru
Акне у подростков: причины, симптомы, лечение
Угревая болезнь или акне – традиционно считается подростковым заболеванием, характерным для гормональной перестройки организма в период полового созревания. Действительно, практически все юноши и девушки в 13–15 лет страдают от высыпаний на коже, хотя и в разной степени: у одних лишь изредка появляются одиночные прыщи, а у других они плотно «заселяют» лицо и тело. Замечено, что у мальчиков подростковое акне бывает чаще и протекает тяжелее, чем у девочек, зато в зрелом возрасте женщины чаще мужчин страдают от угревой болезни.
Симптомы подросткового акне
Понять, что у ребенка акне можно по высыпаниям, чаще всего появляющимся на носу, лбу, подбородке, а также груди, спине и шее. Как правило, заболевание начинается с комедонов – элементов, имеющих вид черных или белых точек, располагающихся в устьях сальных желез. Далее к комедонам присоединяются папулы – небольшие плотные образования красного цвета и пустулы – прыщики с гнойным содержимым. Постепенно накожных образований становится все больше, они сливаются, а вскоре дополняются кистами – болезненными подкожными уплотнениями, свидетельствующими о том, что акне у подростка перешло в тяжелую стадию, требующую комплексного лечения. Игнорирование акне неминуемо приведет к дефектам кожи – рубцам и шрамам (постакне), для избавления от которых потребуются специальные косметические процедуры, например, лазерная шлифовка, дермабразия или глубокий химический пилинг.
Причины акне у подростков
Причины, вызывающие подростковое акне можно разделить на две группы:
- Гормональная перестройка, происходящая в организме, к которой могут присоединяться проблемы с желудочно-кишечным трактом, нарушения обмена веществ и заболевания половой сферы. Привести к акне у подростков могут эмоциональные перегрузки и стресс, например, во время экзаменов.
- Внешние факторы и несоблюдение правил личной гигиены. Интересно, что не только отсутствие должного ухода, но и слишком тщательная очистка кожных покровов приводит к появлению прыщей. Сюда же можно отнести механическое раздражение кожи, например, воротничком сорочки и плохую экологию, в том числе загрязненную атмосферу и повышенную влажность воздуха. Ухудшает состояние кожных покровов и неподходящая или низкокачественная косметика, забивающая поры и провоцирующая появление комедонов, а также жирная пища и столь любимые подростками сладости.
Внимание! Две указанные группы причин, как правило, дополняют друг друга. Во всяком случае, если речь идет действительно о подростковом акне – достаточно тяжелом, периодически обостряющемся хроническом заболевании, характерном для пубертатного периода.
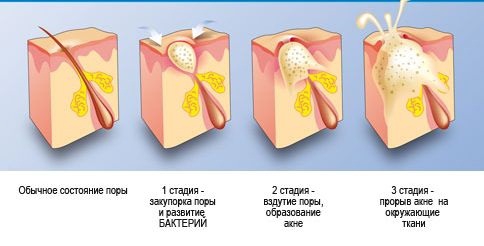
Профилактика подросткового акне
Полностью исключить появление подросткового акне вряд ли удастся, но вот облегчить течение угревой болезни и избежать негативных последствий вполне возможно. Для этого следует:
- следить за состоянием кожных покровов: подобрать мягкое средство для умывания; не вытирать, а промокать кожу одноразовой косметической салфеткой; ни в коем случае самостоятельно не выдавливать угри;
- носить одежду по сезону – это поможет избежать простудных заболеваний, резко снижающих иммунитет;
- правильно питаться, то есть включать в рацион больше овощей и фруктов, заменяя ими булочки, конфеты и сладкую газировку.
Внимание! Профилактика акне у подростков подразумевает лечение заболеваний, способных спровоцировать появление угревой сыпи.
Акне у подростков: видео
Лечение подросткового акне
Лечение подростка от окне следует начинать с полного обследования. Установив истинную причину угревой сыпи, проводят соответствующее лечение. Понятно, что вмешиваться в естественные процессы (а гормональный дисбаланс в этом возрасте ожидаем и закономерен!) не стоит – следует дать возможность им «устаканиться» и сосредоточить усилия на устранении внешних проявлений акне, чтобы к «компании» комедонов и папуло-пустулезных высыпаний не примкнули кисты. Избежать негативного сценария позволят меры, направленные на нормализацию деятельности сальных желез, устранение патогенной среды на поверхности кожи и своевременное обновление клеток эпидермиса (профилактика гиперкератоза). Гормональные препараты для лечения акне у подростков применяют в крайних случаях, чаще используют противовоспалительные и дезинфицирующие препараты:
- салициловая кислота, адапален, третиноин и бензоила пероксид – применяются наружно, способствуют устранению существующих и снижают риск появления новых угрей. Курс лечения обычно составляет от двух недель до месяца.
- косметические и медикаментозные препараты – мази, лосьоны, кремы, гели. В некоторых случаях назначаются мази, содержащие антибиотики – эритромицин или клиндамицин, а также мази-комедолитики, размягчающие сальные пробки, закупоривающие устья сальных желез – третиноин, резорцинол и серосодержащие препараты. Продолжительность курса лечения – до года. Дело в том, что препарат, помогающий одному подростку, может оказаться совершенно бесполезным для лечения акне у другого, так что потребуется время, чтобы подобрать эффективное средство.
Внимание! Поставить диагноз и назначить лечение акне может только врач! Для лечения подросткового акне и улучшения состояния кожных покровов часто применяются лазерная терапия, обработка кожи ультразвуком, мезотерапия и прочие косметологические процедуры, которые, кроме того, позволяют избавиться от рубцов и пятен, остающихся после угревой сыпи.
Подростковое акне: фото до и после лечения
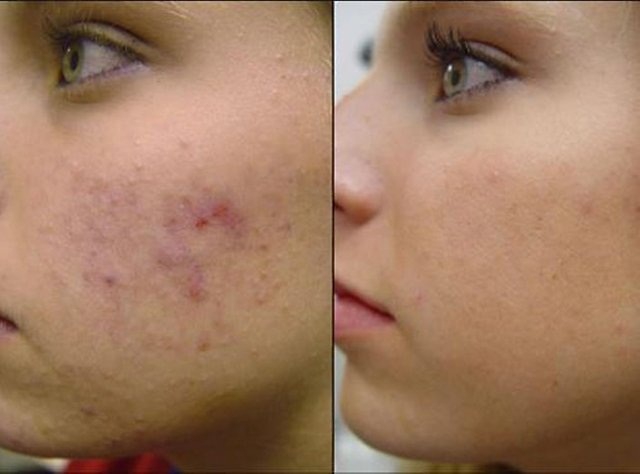

infoplastika.ru
лечение и профилактика угревой сыпи у подростков, мужчин и женщин — Ваш Доктор
Здоровье кожи часто зависит от нормального содержания гормонов. Если в организме взрослого человек нарушается содержание стероидных гормонов, возникает кожная патология – гормональные прыщи.
У женщин кожная сыпь наблюдается перед месячными кровотечениями, учащается появление прыщей в возрасте 30-50 лет. У мужчин они возникают значительно реже. Также причиной возникновение сильных гормональных высыпаний может стать отклонение от нормы уровня инсулина.
Механизм и причины появления
Кожа принимает участие в выработке мужских половых гормонов. В ней предшественники андрогенов превращаются в тестостерон и дигидротестостерон. Под действием этих веществ клетки кожи растут, и происходит секреция жира. Гормональное акне возникает на фоне высокого уровня андрогенов. Появление угрей в этом случае объясняется следующими причинами:
- на поверхности кожи из-за избытка кожного жира резко уменьшается количество линолевой кислоты, это приводит к раздражению эпидермиса и возникновению воспалительного процесса;
- при гиперсекреции сальных желез увеличивается вязкость кожного жира, что приводит к закупорке железистых протоков и нарушению функций сальных желез;
- вещества кожного жира под действием внешних факторов разлагаются и вызывают появление различных видов прыщей;
- жирная кожа создает благоприятную среду для развития патогенных бактерий, которые вызывают воспаление.
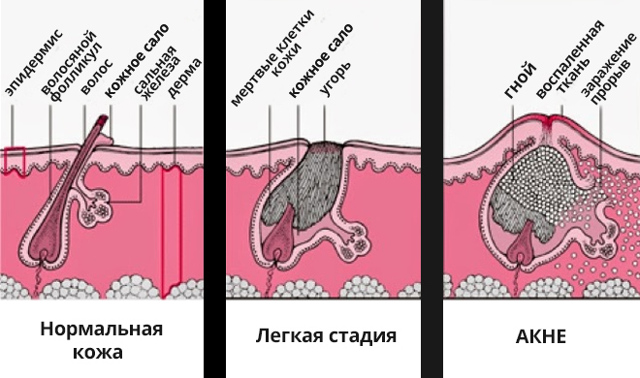

Отправная точка возникновения гормонального акне – избыточное количество мужских половых гормонов. С повышением уровня андрогенов связаны:
- Наследственность. Если у обоих родителей были сильные высыпания на коже в период полового созревания, велика вероятность возникновения такой проблемы у ребенка.
- Маточный цикл у женщин. Для последней фазы характерно повышение общего уровня половых гормонов. У 70% женщин по этой причине появляются высыпания на коже.
- Нарушение обмена липидов. В крови отмечается повышенное содержание фосфолипидов, холестерина, триглицеридов, других органических веществ этого класса. Их избыток негативно сказывает на кровообращении и вызывает патологии. К нарушению обменных процессов приводит сбой гормонального фона – например, в период менопаузы, в результате приема противозачаточных средств, кортикоидов, анаболических стероидов и других гормональных фармсредств.
- Патологии эндокринной системы. Гормональные прыщи у женщин и мужчин появляются в результате дисфункции надпочечников и гипофиза.
- Гинекологические болезни. Например, поликистоз яичников, аборт, беременность могут стать причиной избыточной секреции андрогенов у женщин (гиперандрогении).
- Стрессы. Стрессовые ситуации, частые продолжительные депрессии вызывают повышение концентрации стероидных гормонов.
- Неправильный уход за кожей. Необходимо определить тип и кожи и подбирать соответствующие косметические средства и процедуры.
- Неблагоприятный климат. Реакция организма на повышенную влажность воздуха, температуру индивидуальна. Эти факторы могут вызвать патологические состояния кожного покрова.
Анализы
Интенсивная патологическая сыпь может сопровождаться появлением на прыщах головок с гноем, глубоких угревых кист, возникают болевые ощущения, зуд и другие признаки воспаления.
Чтобы правильно лечить гормональные прыщи, необходимо провести лабораторные исследования.
Все анализы нужно сдавать на тощий желудок, на гормоны женщины сдают кровь на 3, 7, 14 цикла (по рекомендации гинеколога или эндокринолога).
Общий анализ крови, биохимический на содержание глюкозы, проверка на наличие инфекции – это предварительные лабораторные исследования. После этого нужно сдать кровь на гормоны. Проверяется уровень тестостерона, эстрогенов, кортизола, тиреотропного гормона, Т4 и других.
Дополнительно может понадобиться УЗИ желез внутренней секреции, не только половых (например, яичников), но и надпочечников, щитовидной железы, гипофиза.


Анализы на гормоны при акне необходимы для установления уровня тестостерона. Врач сделает заключение с учетом естественных гормональных колебаний. Они происходят:
- в период полового созревания;
- при беременности, лактации;
- в ходе менструального цикла;
- при наступлении менопаузы.
Если избавиться от высыпаний не помогают косметические процедуры, анализы при прыщах помогут выявить первопричину заболевания.
У новорожденных
Даже у новорожденных бывают сыпи гормонального происхождения. Высыпания возникают через несколько суток после рождения или малыш уже с ними появляется на свет.
Причины, влияющие на проявление патологической сыпи, связаны с высоким уровнем гормонов в организме матери, который имел место во время беременности.
Сальные железы малыша реагируют на материнские гормоны или у матери кожа с угревой сыпью. Прыщиков у младенцев немного, они представляют собой уплотнения с небольшим покраснением вокруг. Сыпь у новорожденных выступают на лбу, носу, щеках, носогубном треугольнике, затылке.
Специального лечения это явление не требует. Достаточно ребенка вовремя купать, менять постельное и нательное белье. В норме, при выполнении регулярных гигиенических процедур, сыпь исчезает спустя несколько дней.
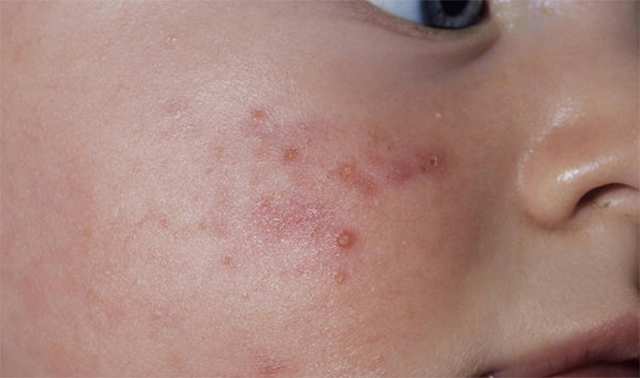

У подростков
Возникновение заболевания у подростков связано с дисбалансом половых гормонов в организме. Это имеет внешнее выражение – участки кожи на лбу, подбородке, носу покрыты угрями. В юношеском возрасте гормональный фон нормализуется, и причины воспаления исчезают.
Чтобы избежать проблем с кожей в будущем, в период полового созревания важно обеспечить правильный уход за ней. При этом условии медикаментозное лечение и специальные косметические процедуры не понадобятся.
У женщин
Прыщи и гормоны у женщин – состояния взаимосвязанные. Гормональный фон сменяться в течение месяца несколько раз и зависит от фазы цикла. Возрастные изменения в организме женщин возникают уже после 30. Постепенно начинает угасать функция яичников, в крови снижается количество женских гормонов, прежде всего эстрадиола.

Эстрогены «сдерживают» влияние андрогенов. Но при значительном снижении их концентрации тестостерон провоцирует возникновение гормональных прыщей у женщин. Как правило, высыпания появляются на кожных участках лица, спины, груди.
Гормональные препараты для женщин, в которых преобладает прогестерон, тоже влияют на прыщи. Высыпания могут появиться в ходе лечения.
При выборе препарата для заместительной гормональной терапии консультация гинеколога обязательна
После родов происходит значительное повышение уровня прогестерона в организме женщины, количество эстрогенов в этот период крайне нестабильно. В результате усиливается секреция сальных желез, меняется консистенция жира и происходит закупорка протоков.
Высыпания появляются на шее, на подбородке и сохраняются несколько месяцев. Эффективен прием гормональных контрацептивов, но при грудном вскармливании только врач должен подобрать лекарственное средство.
У мужчин
Гормональные прыщи у мужчин далеко не всегда являются показателем высокой концентрации тестостерона. Патологическая угревая сыпь возникает на фоне приема в большом количестве анаболических стероидов. Или это может свидетельствовать об инсулинорезистентности и наличии диабета 2-го типа. Только в этом случае можно утверждать, что акне и гормоны у мужчин имеют физиологическую связь.
Как правило, только в подростковом возрасте гормональные перестройки провоцируют многочисленные прыщи на спине, на лице и в других местах скопления сальных желез. Правильный уход за кожей, стабилизация уровня мужских гормонов естественным образом улучшает состояние кожи у юношей.
Лечение гормональных прыщей
С проблемами угревой сыпи, вызванной нарушением гормонального фона, необходима консультация сразу нескольких врачей: дерматолога, эндокринолога, а женщинам еще и гинеколога. Всестороннее обс
cmk56.ru
Причины прыщей – Подростковые прыщи: Советы опытного дерматолога.| TeenAge.by
Базовый уход
Для профилактики угревой болезни уже с 11 лет нужно приучать себя к правильному уходу за кожей:
- Умываться утром и вечером водой комнатной температуры.
- Для умывания использовать термальную воду, мягкие пенки, а после – легкие тоники, не содержащие спиртов и кислот, косметика должна быть гипераллергенной и антикомедонной.
- Мыло не использовать категорически, так как его щелочные компоненты пересушивают кожу.
- Протирать кожу отварами череды, ромашки аптечной, зверобоя, цветков календулы.
- Использовать маски из глины: для жирной кожи – белую, зеленую, голубую, для сухой – красную, для комбинированной – зеленую.
- При появлении первых прыщиков можно раз в неделю делать щадящие пилинги с фруктовыми кислотами.
- Использовать средства с гликолевой кислотой, которая растворяет секрет сальной железы.
- Меньше трогать лицо грязными руками.
- Не выдавливать комедоны самостоятельно – только в косметических салонах. Косметологи проводят бережную чистку лица гликолевой кислотой, распаривают кожу и в стерильных условиях механически выдавливают «черные точки».
Комедоны – закупорка пор кожным салом и мертвыми клетками, которые окисляются и приобретают черный цвет. Это начальное проявление подросткового акне.
- Сбалансировать питание: меньше фастфуда, острого, соленого, копченого, мучных изделий со сливочным маслом, газировок, чипсов. Эти продукты служат первопричиной заболеваний ЖКТ, которые усиливают проявления себореи (предфона угревой болезни).
- Заниматься спортом.
- Если прыщики не проходят, сыпь увеличивается – обратиться к дерматологу.
Необходимые анализы
Угревой болезнью страдают 60–95 % подростков и молодых людей. Но степень развития заболевания зависит от многих факторов. Тяжелая форма может быть вызвана эндокринной и желудочно-кишечной патологией, изменением гормонального статуса, отягощенной наследственностью.
Ирина Смольская
дерматолог, физиотерапевт, врач высшей категории
Чтобы успешно лечить акне, необходимо понять причины болезни. В первую очередь проконсультироваться у дерматолога. Специалист, как правило, направляет на следующие анализы:
● общий анализ крови и мочи;
● кровь на сифилис;
● исследование уровня глюкозы в крови;
● ИФА на ВИЧ;
● биохимический анализ крови;
● исследование кала на яйца гельминтов.
Анализы покажут, какие изменения могут спровоцировать угревую сыпь. Дерматолог, видя серьёзность проблемы с кожей, как правило, направляет подростков на консультацию к терапевту для выявления сопутствующих заболеваний, особенно желудочно-кишечного тракта, а девочек – на консультацию к гинекологу, иногда эндокринологу.
В свою очередь эти специалисты направляют на обследование на половые гормоны и исследование гормонального статуса, если обнаруживают патологию на эндокринном уровне. Воспаление кожи также могут вызывать тонзиллиты, фарингиты, гаймориты, синуситы, кариозные зубы. Поэтому необходимо посетить лор-врача, стоматолога и санировать очаги хронической инфекции.
Если у подростка гнойничковые высыпания, то дерматолог обязательно берет гнойное содержимое пустулы (гнойничка) на микрофлору и чувствительность ее к антибиотикам.
Лекарственные средства
Дерматологи выделяют акне по степени тяжести:
- легкая – когда узелково-гнойничковые высыпая на лице, спине, груди не превышают 10,
- средняя – 10–40,
- тяжелая – более 40 прыщей и наличие больших абсцедирующих узлов с гнойным содержимым, которые вызывают рубцовые изменения.
Ирина Смольская
дерматолог, физиотерапевт, врач высшей категории
У большинства подростков наблюдается легкая и средняя степень акне. При ней, как правило, назначаются наружные препараты, содержащие вещества, которые препятствуют образованию комедонов или разрушают их, уменьшают образование кожного сала и воспаление, восполняют нехватку цинка. Это азелаиновая кислота, куриозин-гель (цинка гиалуронат), бензоилпероксид. При угрях средней тяжести возможно применение антибактериальных средств, например зинерит, раствор зеркалин. При средней и тяжелой степени назначают ретиноиды местно и антибиотики внутрь. В этом случае как раз и нужно брать на анализ содержимое пустулы.
Для коррекции гормональных нарушений могут назначаться оральные контрацептивы. Здесь дерматологи работают в тандеме с гинекологом. При тяжелой форме акне еще используются ароматические ретиноиды внутрь – под контролем дерматолога. Но, как правило, подросткам они не назначаются.
Гормональную косметику, которую часто используют взрослые с проблемной кожей, подросткам применять нельзя.
Период выздоровления зависит от степени акне и соблюдения всех рекомендаций. Это каждодневная работа над собой, которую должны помогать контролировать родители.
Легкую степень акне можно вылечить и за месяц, лечение угревой болезни средней степени может длится полгода, а тяжелой формы – год и выше.
Эффективные физиопроцедуры
Ирина Смольскаядерматолог, физиотерапевт, врач высшей категории
Для профилактики прыщей и лечения рубцов хорошо подходит ультразвуковая терапия, в частности, фонофорез с куриозином или ферменколом. Помогает дарсонваль (импульсное воздействие высокочастотным током): нормализует работу сальных желез, раскрывает гнойнички. Также можно использовать электрофорез с ихтиоловой мазью, лазеротерапию, магнитолазеротерапию, криотерапию (лечение холодом) и криодеструкцию (разрушение угревых элементов жидким азотом). При тяжелой степени акне и для устранения рубцов используют микротоки. Эффективный метод при проблемной коже – фототерапия узкополосным ультрафиолетовым излучением с длиной волны 311 нанометров. Излучение обладает противовоспалительным, регенерирующим, иммунорегулирующим действием. Данный метод используется, в частности, в нашем диспансере. Для подростков подходит такой метод светолечения, как поляризованный свет, он оказывает мягкое воздействие на кожу без побочных эффектов.
Источник: 24health.by
www.teenage.by
Проблемная кожа у подростков — ДГКБ имени З.А. Башляевой
1. Проблемная кожа у подростков
В возрасте в 11-15 лет организм подростка ждет много существенных изменений, связанных с периодом взросления (пубертатом).Одним из неприятных проявлений данного периода является появление прыщей, жирного блеска кожи, черных точек, быстро пачкающихся волос. Это результат повышенной активности сальных желез в период полового взросления. Больше всего желез отмечается на лице, области груди и на спине, а значит, именно эти зоны страдают сильнее всего.
Несмотря на то, что подростковые прыщи не являются жизненно угрожающим заболеванием, такая «обычная» болезнь может негативно отразиться на дальнейшей жизни молодых людей: психологический дискомфорт от «неидеальной внешности» может стать причиной заниженной самооценки, социального отчуждения и изоляции. Данные особенности позволяют рассматривать подростковые прыщи, как особо важную и актуальную проблему для молодых людей, с которой успешно помогают справляться подросткам ведущие специалисты.
Прыщи, или по-научному акне, встречаются у большинства подростков. У девушек «острый период» обычно в 14-17 лет, а у юношей в 16-19 лет. У мужчин чаще встречаются более тяжелые формы заболевания.
Врачи отмечают, что тяжелое течение юношеских акне нередко передается по наследству. Если в семье (например, мама, папа, братья и сестры) страдали от высыпаний на лице, то скорее всего молодому человеку тоже придется с ними столкнуться.
2. О «черных точках»
Что же такое черные точки или, по-научному, комедоны? Это закупорка выводных протоков пор кожным салом и мертвыми клетками Обычно появление комедонов предшествует появлению воспалительных элементов на лице. Комедоны являются одним из начальных проявлений подростковых акне (или прыщей). Темный цвет появляется из-за окисления кожного сала, и это совсем не грязь, как принято считать.
Конечно, комедоны представляют собой не только эстетический дефект, но и
• Могут являться предшественниками глубоких болезненных прыщей, особенно если они располагаются в на спинке носа, ушных раковинах и т.д.;
• а также при их длительном существовании на лице способствуют формированию некрасивой пористой кожи.
3. Степени тяжести акне
Юношеские акне у каждого подростка протекают по-разному. Основным проявлением данного заболевания являются воспалительные высыпания (узелки, гнойнички и узлы), лечение которых не следует пускать на самотек.
Дерматологи выделяют 3 степени тяжести заболевания:
— Легкая степень, когда на лице не больше 10 прыщей
— Средняя степень – до 30 прыщей
— Если же прыщей больше 30, и они оставляют после себя рубцы, то это уже тяжелая степень, при которой необходимо серьезное лечение.
К счастью, самые распространенные формы акне среди подростков, — легкие и средние. Их можно лечить только наружными средствами под контролем дерматолога, а в домашних условиях регулярно ухаживать за кожей (пользоваться скрабами, лосьонами и увлажняющими средствами), чтобы предотвращать появление новых прыщей.
4. Чувствительная кожа и прыщи
Что же делать, если у молодых людей чувствительная кожа? Такая кожа реагирует на любые внешние раздражители покраснением, шелушением, ощущением стягивания кожи и зудом. К сожалению, акне могут встречаться и у подростков с чувствительной кожей. В таком случае применение обычных средств против прыщей может только усилить раздражение на лице. Подобрать лечение для «нежной» коже поможет грамотный дерматолог.
Подростковые угри и заболевания внутренних органов.
Нередко юношеские акне могут развиватся на фоне заболеваний соматических заболеваний: эндокринопатий, болезней желудочно-кишечного тракта, инфекционных заболеваний и т.д. Провести грамотную диагностику и лечение в таких случаях поможет дерматолог в сочетании с врачами других специальностей после сдачи необходимых анализов и комплексного обследования в условиях многопрофильной больницы.
Самолечение.
Самостоятельное лечение в домашних условиях, народными средствами и по советам «из интернета» часто не только не эффективно, но может быть и вредным: теряется время, раздражается кожа, создаются условия для формирования рубцов.
Категорически не рекомендуется выдавливать прыщи! При сдавливании угрей травмируется ткани кожи и воспаление останется надолго.
5. Постакне
К сожалению, юношеские угри могут оставить после себя неприятные последствия, которые называются постакне. На местах длительно существующих воспалительных элементов при акне могут оставаться расширенные поры, сосудистые пятна, пигментация и рубцы.
Предрасполагающими факторами для формирования постакне являются: длительное течение подростковых угрей, глубокие воспалительные элементы, выдавливание и ковыряние прыщей, поздно начатое или неадекватное лечение.
Рубцовые изменения после прыщей остаются на всю жизнь и являются серьезным косметическим дефектом, которые с трудом могут быть исправлены только косметическими процедурами.
Единственным способом профилактики вторичных изменений постакне является индивидуальное и своевременное лечение подростковых угрей.
www.tdgb-mos.ru
Как самой себе плести колосок – Как плести колосок: как заплести самой себе из волос, видео, схема для тупых, как научиться правильно делать выпуклую, обычную косичку, пошаговое фото, инструкция для начинающих, все виды прически снизу вверху, сбоку, звездные примеры
Как заплести колосок самой себе, инструкция в картинках ⋆
Косы и вариации причёсок на основе кос всегда в моде и привлекают восторженные взгляды. А вы знаете, как можно заплести колосок самой себе, без чьей либо помощи? Если хотите узнать, то дочитайте статью до конца.

В настоящее время пик популярности получили причёски из кос. Благодаря новым техникам плетения, необычным, оригинальным образам, созданных на основе причудливых переплетений кос.
Многие девушки предпочитают не тратить драгоценное время на парикмахерские и создавать современные причёски на основе большой разновидности кос и техник плетения самостоятельно.
Небольшая практика и домашнюю причёску-косу невозможно будет отличить от роскошной, салонной укладки.
Содержание страницы
Как быстро заплести колосок самой себе
Самый простой, в то же время оригинальный способ создания красивой причёски – плетение колоска из трёх прядей. Существуют и другие разновидности и вариации выполнения кос, используя разное количество прядей и техник плетения. Аккуратно выполненная коса гармонично вписывается в самые разные образы и стили.
Традиционный и универсальный вариант плетения кос стал основой для более оригинальных причёсок, которые выполнены наизнанку, вокруг головы, сбоку или из нескольких кос.
Многофункциональность причёски оценит каждая модница, создавая себе укладку для романтического вечера или строгий образ деловой встречи.
Преимущества и достоинства косичек
Существует достаточно много причин, по которым косы так популярны и востребованы.
- Простая и доступная каждой девушке техника плетения.
- Не требует специальных, профессиональных навыков и приспособлений.
- Можно самостоятельно создать роскошную укладку в домашних условиях.
- Особенность причёски придаёт лицу открытость и изящество.
- Отлично смотрится и подходит для самых разных форм лица.
- Подходит для любых типов волос, оригинальность укладки может с лёгкостью компенсировать недостаток объёма редким волосам.
- Хорошо держится на протяжении всего дня, не расплетается, не распадается.
- Плотно фиксирует волосы, удерживая их от навязчивого и раздражающего попадания в глаза.
- Больше разнообразие вариантов кос и техник выполнения.
- Универсальная и многофункциональная причёска для любого случая жизни.
- Можно носить как повседневную или праздничную причёску.
Для придания причёске колосок более торжественного вида достаточно воспользоваться следующими рекомендациями, которые почти мгновенно придадут колоску праздничный настрой.
- Внесите небольшое изменение в технику или стиль плетения с приданием дополнительного объёма колоску.
- Используйте необычное размещение косы. Например, вокруг головы, боковое плетение или диагональное размещение.
- Используйте модные и стильные аксессуары: декоративные шпильки, заколки, красивые ленты, шнуры и держатели волос.
Как научиться заплетать колоски самой себе
Для создания эффектной причёски из колоска, используйте следующие полезные рекомендации и практические советы.

- Создавая традиционный вариант колоска необходимо очень тугое плетение, а для создания более модной причёски лучше использовать более свободное плетение.
- Старайтесь использовать пряди одной толщины. Это придаст косе аккуратность и стильность.
- Для придания образу более творческого настроения можно изменить толщину пряди или добавить в них дополнительный элемент: ленту, шнур, тесьму и другие элементы.
- Классический колосок лучше всего смотрится на прямых волосах. А для создания оригинальной причёски лучше использовать слегка завитые или волнистые пряди с дополнительным объёмом.
- Если вы обладательница длинных волос, то для создания женственного образа (например для свидания), можно использовать комбинированное плетение в сочетании с завивкой. К примеру, заплетите свободный колосок, используя ровно половину или 1/3 длинны ваших волос. Завейте оставшуюся длину волос и оставьте их распущенными. Длинные волосы позволяют выполнять больше интересных и экспериментальных причёсок, создавать больше разновидностей и разных стилей. Вдохните немного творческой фантазии в ваш образ, используя причёску – колосок.
- При плетении более сложных кос старайтесь более точно и аккуратно набирать пряди, используя строгую последовательность плетения. Иначе рискуете испортить красивую причёску неравномерным плетением или торчащими прядями.
- Лёгкая небрежность, которая постепенно входит в моду, свойственна и косам. Для этого достаточно слегка «растрепать» пряди.
- Колоски можно выполнять на градуированных стрижках с одинаковой длинной волос.
- А также, оригинальные колоски можно выполнять на стрижке каре, в которых длина волос достигает плеч. Здесь будут задействованы волосы разной длины.
- Колосок на мелированных и колорированных прядях приобретает долее оригинальный вид.
- Молодым девушкам для выполнения кос лучше использовать тонкие пряди, а более зрелым женщинам использовать для плетения более широкие.
Последовательная схема плетения колосков
Лучше всего начать осваивать косы с традиционного колоска, который плетётся максимально туго. Прежде чем осваивать эту причёску на себе, потренируйтесь на ком-то другом, например, подруге, маме, дочери, сестре.
После нескольких тренировок вы без труда сможете самостоятельно сами себе создавать шедевры с помощью кос.

Несмотря на то, что техника считается одной из самых доступных и простых, не расстраивайтесь, если с первого раза у вас не получится желаемый колосок. Наберитесь терпения и повторите снова, следуя последовательной инструкции.
Для создания колоска вам понадобятся:
- Средства для укладки, это могут быть мус, пенка, гель, лак.
- Расчёска для разделения прядей обязательно должна быть с острым концом.
- Для закрепления конца косы используют тонкую резинку в цвет волос или максимально неприметную.
- При необходимости могут быть задействованы разные шпильки и невидимки как простые, так и декоративные.
А также, следует учесть следующие тонкости, которые помогут создать самый красивый колосок.
- Любая причёска создаётся только на чистых волосах. Никакая тугая укладка не скроет засаленных, грязных волос. Поэтому, лучше позаботиться об этом заранее и привести волосы в надлежащий вид.
- Сушка и расчёсывание спутанных прядей обязательны, иначе вы рискуете потратить время на распутывание волос и растрепать всю укладку.
- Если вымыть голову не представляется возможным, попробуйте замаскировать этот недостаток с помощью плетения тугой косы из высокого конского хвоста или формирования тугого жгута.
Традиционный колосок
Пошаговая техника выполнения:
- Распутываем спутанные волосы с помощью расчёски, при необходимости помогаем распутывать «колтуны» руками.
- Для начала плетения косы отделите одну прядь сверху с помощью остроконечной расчёски и разделите её на три равномерных пряди.
- Начинаем плетение, размещая между двумя прядями (второй и третей) первую.
- Проведите аналогичное действие с третьей, поместив её между двумя другими (второй и первой).
- Аналогичное действие выполняем со второй прядью, которая помещается между двумя другими: третьей и первой. Но в этот раз ко второй пряди нужно добавить ещё одну прядь такой же толщины, взятую из свободных волос справа.
- Теперь, каждый раз, размещая прядь между двумя другими, добавляем к ним новую, из свободных волос с правой или левой стороны соответственно.
- Заплетаем косу до тех пор, пока не останется волос для добавления в плетение.
- Как только в ваших руках осталось всего 3 прядки, продолжайте плести косу до конца длины волос.
- Закрепите конец колоска резинкой или заколкой.
- Используйте невидимки и шпильки для закрепления выбившихся или недостаточно длинных волосков для основной косы.
- Для вьющихся волос можно вытянуть несколько тонких локонов у висков для придания женственности образу.
Поэкспериментируйте с местом для начала плетения колоска, который может начинаться у самого лба или же от макушки.
Не рекомендуется на жидких и тонких волосах использовать технику тугого плетения, которая крадёт у вашей причёски объём и красоту, лишний раз подчёркивая недостатки тонких волос.
Боковой колосок
Как только вы освоили создание классического плетения косы, можно переходить к более сложным. Боковой колосок придаёт образу оригинальность и праздничность.

Инструкция для самостоятельного создания бокового колоска:
- Расчёсываем чистые волосы по направлению от лица.
- Определяем, с какой стороны будем создавать боковую косу.
- После определения стороны отделяем от основания широкую прядь волос для дальнейшего разделения её на три равномерные части.
- Начинаем выполнение классического колоска, но в более свободной технике. Проплетаем несколько первых переплетений прядей.
- Для формирования бокового плетения необходимо начать добавление прядей со стороны основного плетения.
- С другой стороны, с помощью пальцев или остроконечной расчёски, кому как удобней, отделяется прядь волос, соответствующая толщине прядей основной косы. Вплетается в колосок без сильного натяжения.
- Следуя аналогии, продолжайте попеременно добавлять пряди с разных сторон головы и вплетать их в основную косу, тем самым формируя боковое плетение.
- У линии шеи у вас закончатся добавочные пряди, и вам придётся продолжить плетение обычным образом до конца длины волос.
- Фиксация резинкой плотно закрепляет результат плетения.
Если выполнять боковое плетение косы самому себе, то изначально волосы расположите с той стороны, которую будет украшать колосок.
Распределяя волосы пальцами, первое время довольно сложно отделять равномерные прядки, поэтому можно использовать вспомогательный инструмент – зеркало.
Как заплести два колоска самой себе поэтапно
Не только школьницы используют этот вариант причёсок, который оригинальностью способен привлекать самые любопытные взгляды. Поскольку косы разделяет специальная техника, то её любят использовать и более взрослые девушки.

Обладая определёнными навыками, вы можете создавать несколько разновидностей двойных кос: свободный и более тугой. Результат плетения кос при использовании разных техник значительно отличаются.
Техника плетения двойных кос:
- Разделите волосы прямым пробором.
- Выберите одну из сторон для создания первой косы и отделите от неё прядь, для дальнейшего плетения косы. Традиционно разделите её на 3 одинаковых части.
- Используйте технику бокового плетения, добавляя волосы, расположенные по одну сторону с косой.
- Старайтесь плести равномерно и аккуратно, следя затем, чтобы коса была параллельна пробору.
- Как только плетение дошло до линии шеи, закрепите результат с помощью резинки.
- Повторите такое же плетение косы, с другой стороны, стараясь придерживаться симметричности.
- Как только вторая коса достигла уровня шеи, можно зафиксировать вторую косу.
Дальше существуют варианты плетения двойных кос, которые будут зависеть от ваших навыков плетения или выбранного образа.
В принципе, обе косы можно оставить в зафиксированном положении на линии шеи, не заплетая до конца длины.
Или объединить их в одну косу в той же линии шеи, объединяя пряди по своему усмотрению. А можно просто завить свободные волосы после фиксированных резинок.
В качестве украшения для волос можно использовать оригинальные бантики, атласные и шёлковые ленты, заколочки, декоративные шнуры и верёвки.
Можно использовать маленькие хитрости для домашнего плетения кос, особенно если волосы непослушные, которые так и выскальзывают из рук.
В этом случае, лучше использовать немного пенки или муса, для придания укладке большей послушности. Или начинать создавать причёску на влажных волосах, которые легко поддаются плетению, более послушны.
Круговое плетение кос
Косы не ограничиваются ежедневными образами. Их можно использовать для создания изящных причёсок в качестве дополнения к стильному вечернему наряду. А косы в стиле «веночек» лишний раз подчёркивают романтичность образа.
Оригинальность причёски придаст вам уверенности на любом мероприятии или торжественном событии. Актуальность и уместность этой причёски легко оценить в очень жаркий день.
Способ создания причёски:
- Используя зеркало и расчёску, равномерно распределяем волосы вдоль центрального пробора.
- Плетение начинается с правой стороны. Традиционное распределение трёх равномерных локонов, как при классическом плетении.
- Постепенно добавляя новые пряди, в основную косу, старайтесь плести их полукругом.
- В круговой колосок должны попасть абсолютно все пряди.
- При аккуратном плетении — плетение косы заканчивается у левого уха.
- Используйте невидимки для маскировки под прядями хвостика.
- Вторая сторона плетения косы выполняется аналогичным образом и симметрично правой.
- Начало косы начинается у основания левого виска и движется навстречу к первой.
- Конец косы фиксируется и прячется аналогичным образом, как и первый.
В результате несложных движений вы получили роскошную причёску для любого случая или торжества.
Важно учесть, что если волосам недостаточно объёма, то это легко исправить, начесав передние пряди. Начёс скрывается под прямыми волосам, тонким слоем отделённых от края. Для дополнительной укладки используйте лак.
Зная простые техники плетения самых разных кос, можно самостоятельно создавать свой повседневный и торжественные образы на основе колосков.
С каждым разом причёска будет получаться всё лучше, и радовать интересным оформлением, подчёркивая ваше умение и мастерство.
Как заплести колосок самой себе видео
Как ухаживать за волосами:
фото пошагово. Рыбий хвост (дракончик) по всей голове
Как самой себе заплести колосок: фото пошагово. Рыбий хвост (дракончик) по всей голове
4.5 (90%) 2 votesЕще одно прекрасное плетение из волос, которое создает оригинальный стиль и подходит всем девушкам с длинными волосами. Существует много разновидностей косичек, одна из таких прекрасных кос — колосок из волос.
Колоском также могут называть французскую косу, но все же правильно называть колоском косичку, которая плетется по технике рыбий хвост, только по всей голове, вплетая новые прядки с каждой стороны. Если вы искали именно плетение французской косы — смотрите эту статью. Еще одно название колоска — дракончик.
Как научиться плести колосок? Сегодня Pricheskina.ru покажет как заплести колосок самой себе на волосах в подробном фото-уроке. Также предлагаю посмотреть интересное видео, после уже точно не останется вопросов. Всего несколько тренировок перед зеркалом и колосок будет получаться быстро и легко. Главное следить за прядками, четко знать схему плетения и держать ее в голове.
Плести такую прическу значительно проще, чем трехпрядную французскую косу. Ведь плетется она из двух частей волос. Для начала советуем вам научиться плести обычную косичку рыбий хвостик, чтобы понять принцип плетения, а затем уже пробовать заплетать ее по всей голове. Классический вариант — плетение колоска по центру головы, начиная со лба и заканчивая на затылке, далее колосок переходит в плетение косы рыбий хвост из свободных волос. Конечно, на основе этого плетения можно создавать различные прически и укладки. Колосок можно заплести по диагонали на бок, сделать два боковых, уложить свободные волосы в пучок или создать оригинальную прическу из плетения, которая будет похожа на ракушку.
Как заплести колосок: фото пошагово
Для начала волосы нужно хорошо расчесать. Если волосы очень гладкие, сделайте легкий начес у корней. Это укрепит плетение. Тонкие и жидкие волосы предварительно лучше завить в кудри.
Есть два варианта, две техники плетения колоска с подхватом прядок и без. Первая это добавление новых прядок по бокам без соединения (без подхвата) их с уже имеющимися боковыми прядками.
Второе это добавление новых прядок из общей массы волос, которые добавляются к части прядки (с подхватом) и уже перекидываются на другую сторону. Оба варианта выглядят практически одинаково, но второй вариант делает плетение более крепким.
Отделяем у лба секцию волос и делим ее на 2 части.
Теперь нужно взять новую прядку из общей массы волос слева (№3). На этом этапе выбираем технику плетения. В первом варианте (без подхвата) отделенную прядку №3 можно сразу перекинуть на другую сторону через верх прядки №1 и соединить ее в одну прядь с прядью №2. Либо плести второй вариант с подхватом.
Для второго варианта нужно от первой прядки отделить тонкую прядочку с краю. Соединить ее с новой прядкой №3 и уже ее перекинуть через верх прядки №1 и соединить вместе с прядью №2.
Сделайте аналогичный шаг с другой стороны: отделите новую прядку из общей массы волос справа и перекиньте через верх к первой пряди и соедините их в одну прядь. Т. е. в руках у вас должно оставаться всего 2 широкие прядки. На этом этапе уже виден рисунок плетения.
Продолжаем плетение, захватывая новые прядки по бокам головы и перекрещиваем, перекидываем на другую сторону. Главное следить за толщиной новых прядок, они должны быть одинаковые.
После того, как свободные волосы закончились и вы вплели в колосок все волосы слева и справа, продолжаем заплетать косу — отделяем с краю тонкую прядь и через верх перекладываем ее на другую сторону.
Получился красивый колосок! Прическу можно зафиксировать лаком для волос, так она будет лучше держаться.
Видео1. Как заплести колосок
Видео2: как заплести колосок самой себе
Прически с колоском: фото
Колосок подходит для длинных и средних волос. Его можно заплетать в качестве ежедневной прически, либо как вариант на праздник, украсив при этом прическу аксессуарами. Косичку можно немного расправить, сделав ее немного толще и объемней. По центру косы можно вставить бусинки или уложить косичку по кругу в элегантный цветок, распушив перед этим прядки. Посмотрите, как стильно и женственно выглядит колосок на волосах. Тренируйтесь в плетении и у вас обязательно получится!
Шикарный колосок на бок. По голове можно заплести французскую косу из тонких прядок и закончить плетение колоском из свободных волос. Если брать очень тонкие прядки при плетении колоска, на голове получается такой красивый изгиб, в котором практически не заметно прядок и самого плетения.
Вы уже пробовали заплетать себе колосок? Делитесь в комментариях!
Как плести колосок? Плетем колосок самой себе
Густые волосы – один из самых желанных даров природы, который получает женщина. Необязательно быть первой красавицей, чтобы обращать на себя внимание мужчин, вполне достаточно ухаживать за собой и иметь красивые локоны. Существуют множество универсальных укладок, которые подходят девушкам с любым типом и структурой волос. И создаются они буквально за несколько минут. Это всеми любимые с детства косички. Если вы не знаете, как плести колосок, предлагаем заглянуть на наш мастер-класс, где будут рассматриваться самые простые плетения на каждый день.
Как правильно плести колосок и чем он так примечателен?
Основное преимущество колоска – это отличная фиксация, т. е. плетение способно целый день держаться в первоначальном виде, даже под головным убором. Также косы – это великолепный вариант укладки для грязных волос, вернее, когда с утра нет лишнего времени для мытья головы. Убираем волосы в косу, сдабриваем корни сухим шампунем – и, вуаля, укладка в стиле Dior готова.
Как заплести колосок, если длина волос не превышает 12 см? Довольно непросто сделать плетение на коротких волосах, потому упростить задачу помогут различные ленты, тонкие шнуры, резинки и невидимки. Можно использовать накладные пряди, чтобы сделать плетение более объемным.
Начинать тренироваться лучше на своей подруге, дочери или сестре, чтобы быстрее освоить самые простые приемы плетения. После этого вы сможете сделать одну из ниже представленных причесок самой себе.
Как плести колосок обычный?
Для создания колоска вам понадобится расческа-массажка и 2 силиконовых резинки. По желанию плетение можно оживить бантом, лентой или заколкой.
- Прочешите локоны по всей длине, чтобы не осталось узелков, мешающих работе. Соберите две верхних секции челки в единый хвост, зафиксируйте его резинкой;
- Отделите еще по локону с боков, возьмите их в одну руку, затем пропустите под ними локоны, убранные в хвостик. Так хвост должен быть в правой руке, а две остальные прядки – в левой;
- Отпустите среднюю прядку из левой ладони, уложите на правую секцию, находящуюся в правой ладошке. Соберите в правую ладонь среднюю и левую прядки, так в левой ладошке должна остаться всего лишь одна прядка хвоста;
- Уберите все локоны в правую руку, хвост оставьте нетронутым, пальцами левой руки выделите новую прядку, уложите ее к уже имеющимся двум прядкам;
- Доведите плетение до конца по предложенной схеме, каждый раз вплетая пряди с разных сторон;
- Доведите колосок до конца шеи, затем перенесите все локоны на одну сторону, чтобы заплести простую косу. Затем закрепите конец косы лентой или резинкой по желанию;
- Резиночку, которой вы завязали хвост в начале плетения, можно замаскировать прядками волос или же просто отрезать с помощью ножниц. Теперь вы знаете, как заплести обычный колосок самой себе. Готовый вариант укладки можно увидеть ниже.
Как заплести колосок или рыбий хвост?
Существует еще один вариант создания колоска, смотрится такое плетение невероятно изящно и женственно. Для создания этой косы вам понадобится массажка и резинка.
- Хорошо прочешите пряди, чтобы убрать узелочки. Отделите часть волос по центру, захватывая пряди челки, если она у вас достаточно длинная. Разделите выделенную секцию на две части, затем большими пальцами отделите от каждой части по маленькой прядке и перекрестите их. Сейчас в правой руке у вас должна находится левая секция, а в левой – правая;
- Продолжайте плести, каждый раз отделяя маленькие секции от двух основных прядей;
- Теперь добавьте к правой основной секции прядь со стороны и вплетите ее в маленькую прядь, затем перекрестите обе маленькие прядки;
- Продолжайте плести по старой схеме, каждый раз вплетая пряди со стороны;
- Теперь вы знаете, как плести косу колосок самостоятельно. Готовая укладка выглядит так.
Обратная коса-колосок
Такая коса станет прекрасным дополнением романтического или делового образа. Создается такая укладка очень быстро, и может стать отличным вариантом для ежедневных походов в офис или на учебу. При желании плетение можно украсить живыми цветами, ободком, разноцветными лентами. Особенно хорошо подобные прически смотрится на ровных длинных волосах.
- Прочешите локоны по всей длине. Отделите одну большую прядь на макушечной части, захватывая передние прядки челки. Поделите собранную часть на три секции. Уложите левую секцию под среднюю, так же поступите с правой секцией;
- Теперь левая секция стала средней, возьмите ее правой ладошкой, освободите левую ладонь, «поднырните» ею под освободившуюся прядь, чтобы взять маленькую секцию волос со стороны. Добавьте их к средней прядке, которую вы держите в правой руке;
- Зафиксируйте основание косы большим пальцем, возьмите тремя пальцами правой ладони две секции волос (ладонь смотрит вниз) и переверните их так, чтобы ладонь смотрела вверх;
- Перекиньте центральную прядку в левую ладошку, правой ладонью добавьте еще одну секцию волос со стороны. Дальше продолжайте плести колосок по тому же принципу;
- Легкими движениями подерните звенья косы, сделав ее более густой. Теперь вы знаете, как плести колосок.
Косы относят к наиболее быстрым видам укладок. Сегодня плетения находятся на пике популярности, так как они то и дело мелькают на показах таких модных домов как Dior, Givenchy, Chanel, TomFord и т. д. Не переживайте, если у вас не хватает собственной длины волос, среди всего разнообразия плетений вы обязательно подберете и себе что-то стильное и интересное.
Как плетут колоски? Как плести колосок самой себе? Косичка-колосок: фото :: SYL.ru
 В современном мире эталоном красоты представительниц прекрасного пола является сочетание нескольких факторов: ухоженные ногти, здоровая кожа, красивая прическа. Конечно, за неимением большого количества свободного времени на уход за собой остается совсем мало. Но стараться выглядеть хорошо нужно всегда, особенно если с вами рядом находится противоположный пол. И необязательно тратить на это большие суммы денег, главное, чтобы все было опрятно и аккуратно.
В современном мире эталоном красоты представительниц прекрасного пола является сочетание нескольких факторов: ухоженные ногти, здоровая кожа, красивая прическа. Конечно, за неимением большого количества свободного времени на уход за собой остается совсем мало. Но стараться выглядеть хорошо нужно всегда, особенно если с вами рядом находится противоположный пол. И необязательно тратить на это большие суммы денег, главное, чтобы все было опрятно и аккуратно.Что называют плетением кос?
Безусловно, косы можно плести и на коротких, и на более длинных волосах. Конечно, в первом случае это сделать будет сложнее, и выглядеть результат будет наименее эффектным. Плетением кос называется процесс, когда волосы превращаются в единое целое, так называемую косу. Она является очень эффектной прической, особенно в последнем веянии моды. Пряди кос вытягивают, чтобы они смотрелись более объемными, плетут вывернутыми и делают множество других хитростей.
Что такое коса колосок?
Многие из нас знают или слышали, что такое коса колосок. Как плести ее, кажется, сможет сказать не каждый. Обычно коса колосок – это наиболее простая прическа, по сложности стоящая в ряду сразу же после обычной косы. Одной из ее положительных характеристик является то, что голова смотрится убрано, а прическа кажется весьма аккуратной. Такая коса держится долго, при этом заплетена может быть не слишком туго, тогда и голова в конце дня от такой косы совсем не устанет. Эффектней такая прическа смотрится на шикарных длинных волосах, тогда ей легко можно придать объем и пышность. Как плетут колоски, знает не каждая дама. Поэтому зачастую обращается к специалистам парикмахерского искусства.
Как плетут колоски?
Сразу же стоит отметить, что перед тем как плести на волосах косу колосок, необходимо тщательно вымыть голову и высушить ее. Тогда прическа будет смотреться лучше, не будет торчащих волос. Как научиться плести колосок, расскажет любой опытный парикмахер. Для начала стоит запастись небольшим количеством терпения. А далее выполнять несколько простых действий:

- хорошо расчесываем волосы, особенно если они густые и пышные, делаем это с помощью расчески-массажки;
- на самой верхней части головы, как можно ближе ко лбу (тогда коса будет длиннее), берем толстую прядь волос и разделяем ее на три одинаковых пряди меньшего размера;
- начинаем плести косу-колосок, перекрещивая пряди между собой, как при плетении обычной косы;

- при перекрещивании прядей с боку головы начинаем постепенно добавлять еще пряди волос; важный совет опытных мастеров в плетении кос — необходимо брать пряди тонкие, чтобы в результате коса-колосок получилась более объемная и нежная;
- далее плетем таким образом косу, пока пряди не закончатся в районе шеи, продолжаем плести косу обычного вида или, к примеру, «рыбий хвост»; также можно закончить плести косу возле шеи, надев на волосы резинку, а оставшийся кончик волос оставить распущенным или подкрутить.
Как плетут колоски, теперь стало более понятно, но делать это самостоятельно или стоит обратиться к парикмахеру – этот вопрос нужно еще решить.
Можно ли заплести косу колосок себе самой?

Как плести колосок самой себе – важная задача, обычно которую не могут решить молодые девчонки, приучающиеся к самостоятельной жизни. Это бывает сложно сделать, так как руки в процессе плетения постоянно будут находиться на весу. При этом вы не видите, что плетете у себя на голове, в итоге может получиться коса, не совсем похожая на аккуратный колосок. Возникает вопрос: «Как плести колосок самой себе, чтобы коса получилась ровной, и сделать это максимально быстро и без лишней усталости?» Для этого сразу сядьте поудобнее, лучше всего перед зеркалом, с помощью которого можно увидеть и заднюю часть головы. Еще одним из вариантов плетения косы колосок самой себе является использование веб-камеры на вашем компьютере. Там себя видно, так же, как в зеркале, только потом, пересмотрев запись, можно увидеть допущенные ошибки в плетении и исправить их. Так же возьмите три равные прядки у основания головы, для удобства обозначим их как левая, правая, средняя. Так вот, делаем следующие шаги:
- левую прядь отправляем в промежуток между средней и правой прядями;
- правую прядь отправляем в пространство между левой и средней прядями;
- далее просто постепенно добавляем пряди с обеих сторон, не забывая стараться их делать как можно тоньше.
Когда вы пытаетесь заплести косу колосок самой себе, следует понимать, что, скорее всего, с первого раза она у вас не получится. Но отчаиваться не надо, тренировка и упорство сделают свое дело.

Разновидности колосков
Как плетут колоски обычного типа, стало уже понятно. Но существует огромное количество их разновидностей, которые делают вашу прическу более уникальной и даже нарядной. Интересно, что коса колосок может находиться четко посередине головы или с одной стороны (левой или правой, как кому удобнее).
Стоит отметить, что в последнем случае и начальные пряди берутся наискосок с той стороны, где начнется плестись коса, а далее дополнительные пряди захватываются только с одной стороны. Тогда коса колосок получается как бы повисшей в воздухе. Прическа смотрится легкой и воздушной. Также одновременно плетут два колоска или даже три, обычно такие прически очень популярны у школьниц – это и удобно, и красиво.
Прически на основе косы колосок
Заметьте, что в последнее время на торжественные мероприятия, такие как юбилей или свадьба, стало очень модным плести косы колосок. Просто с помощью некоторых элементов такие косы смотрятся очень нарядными и эффектными. Дадим несколько советов, как правильно плести колосок на торжественное мероприятие:
- старайтесь сделать косу колосок более объемной, тогда она хорошо будет выглядеть на фотографиях;
- перекрещивайте несколько кос, подкручивайте концы или делайте пышные локоны основания волос;
- обязательно закрепите получившуюся косу лаком, тогда прическа продержится как можно дольше и будет радовать ваши глаза.

Схема плетения косы колосок
Исходя из вышеизложенного, стало понятно, как плести колосок. Схема же его плетения позволит увидеть это более наглядно, а может, и ответит на некоторые вопросы. Обычно схемы плетения косы колосок включают в себя изображение задней части головы с длинными волосами и рук, направление которых будет меняться в зависимости от стороны плетения. Также рисунок может выглядеть чисто схематически и включать в себя только волосы, а процесс плетения будет обозначен стрелками.
Наглядное изображение косы колосок
Чтобы понять, что получается в итоге плетения косы колосок, стоит внимательно пересмотреть фото. Как плести колосок, на них, может, и не понятно, зато результат виден прекрасно. Можно определиться с тем, подходит ли вам вообще эта прическа. А если подходит, то какой у нее вид. Очень часто фото необходимо представительницам прекрасного пола, чтобы более конкретно объяснить парикмахерам, что должно получиться в конце. Многие любители плетения кос стараются запечатлеть на фото все свои удачные работы, чтобы в дальнейшем желающим сделать один из таких вариантов.
Чем украсить косу колосок?

Как научиться плести колосок, стало понятно. Ведь имеется очень большое количество схем и рисунков, а также фото с готовыми работами. Теперь необходимо определиться, как лучше всего украсить такую прическу, как коса колосок. Если она получается обычной, то просто необходимо сбрызнуть лаком. Конечно, конец косы нужно чем-то закрепить. Это может быть заколка-автомат или обычная резинка. Только крепления должны быть прочными, чтобы коса в самый неожиданный момент не расплелась. Закрепить волосы по бокам можно с помощью заколок-невидимок. Теперь стоит решить, что делать с хвостом. Его обычно заплетают в виде обычной косы или «рыбьего хвоста» либо прячут у основания волос. В таком случае прическа получается объемной. Заметьте, если пряди в колоске вытащить, то она будет смотреться более воздушной. Для украшения прически используют различные приспособления: ободки с цветами и повязки, заколки и шпильки со стразами, которые можно вкалывать прямо в косу. Также колосок украшают живыми или искусственными цветами. Очень красивым вариантом прически с «участием» колоска является следующий вариант: волосы у основания хорошо начесываются, а внизу, слева направо, заплетается коса с вытянутыми прядями. Хвост косы прячется внутрь и фиксируется шпильками, в этом месте закрепляется цветок. Смотрится очень красиво, и сделать такой вариант можно легко и самой.
Как заплести колосок самой себе 🚩 Прически
«Колоском» называют одну из разновидностей популярной французской косы. Это несложное плетение выглядит очень элегантно и стильно, но есть нюансы, без знания которых заплести самой себе «колосок» не получится.
На основе этого плетения заплетают модные косы разных видов, главное, понять принцип и научиться подбирать ровные прядки.
Перед началом волосы нужно расчесать и слегка намочить. Нанести мусс или пенку для укладки, особенно, если волосы не очень длинные.
- Все волосы гладко зачесать назад и выделить на макушке центральную прядь. Разделить ее на три части.
- Прядь, которая находится в левой руке, переложить в центр, при этом поменяв ее со средней прядью.
- Прядь с правой стороны поместить между двумя другими.
- Продолжить плести косу по схеме, при этом каждый раз прихватывая дополнительные тоненькие прядки с левой и правой стороны. Нужно захватывать одинаковое количество волос, иначе «колосок» выйдет однобоким.
- Продолжать плетение, пока все боковые волосы не окажутся добавленными в косу. Когда волосы закончатся, закрепить прическу резинкой. Украсить стильной заколкой или замаскировать кончик косы невидимками.
Опытные мастера советуют для захвата новых локонов использовать не ручку расчески, а мизинец, так легче отделить ровные пряди.
Эта техника позволяет создать объемную косу, подходящую для похода на вечеринку или прогулки в парке. От традиционного «колоска» она отличается тем, что пряди перекрещиваются не снаружи, а внутри, под косой.
- Расчесать волосы, нанести средство для укладки.
- Выделить центральную прядь волос и разделить ее, как в обычном «колоске».
- Взять левую прядь и протянуть ее под оставшимися двумя. Повторить это движение уже для правой, протягивая ее под левой и центральной прядями.
- Продолжить так плести, каждый раз прихватывая с боков немножко волос.
- Плести до начала затылочной части и продолжить трехрядной косой. Чтобы придать прическе объем и легкую небрежность, можно немного вытянуть прядки в разные стороны.
Научившись классической технике плетения, можно сделать интересную прическу с косой, заплетенной на бок. Лучше всего такой «колосок» получается на гладких волосах ровной длины. Если есть челка, ее пряди тоже вплетаются в косу, заметно меняя внешность.
- Расчесать волосы на косой пробор.
- Начать плести «колосок наоборот», при этом дополнительная прядка берется с выбранной стороны от пробора.
- Продолжить, пока не останется волос на рабочей стороне.
- Оставшиеся с другой стороны пряди соединить с получившейся косой и закрепить резинкой или заколкой. При желании, продолжить плести обычную косу, включив в нее незадействованные пряди.
Придется попрактиковаться, ведь плести косы другому человеку намного легче, чем сделать такую прическу себе самой. Но полученный результат и восхищенные взгляды станут хорошей наградой за сложность.
Как заплести колосок самой себе на длинные волосы пошагово 🚩 Прически

Чтобы прическа получилась аккуратной и не рассыпалась, ее лучше делать на второй день после мытья волос. Пряди тщательно расчесать, обработать любым увлажняющим спреем. Препарат сделает волосы более послушными и гладкими, придаст им блеск.
Если хочется заплести идеально гладкую косу, пряди можно выпрямить утюжком. Но делать это не обязательно, «колосок» красив на любых волосах: кудрявых, слегка волнистых, прямых.
Начать лучше с простого базового «колоска». Отделить широкую прядь на лбу, разделить ее на 3 части. Челку можно заколоть, либо вплести в косу.
Левую прядку провести под правую, над центральной частью волос. Слегка затянуть, повторить процедуру с правой прядкой. При следующем переплетении взять с левой стороны немного волос из основной части и добавить их к рабочей прядке. То же повторить с правой стороны.
Продолжать плетение, постепенно вводя в работу тонкие прядки слева и справа. Они должны иметь одинаковую толщину, иначе коса получится неравномерной. Степень натяжения средняя, слишком слабое плетение быстро распадется, а туго затянутая коса не будет выглядеть объемной.
Довести плетение до затылка, в этом месте свободные волосы должны быть полностью вплетены в косу. Дальше перекрещивать пряди в обычном порядке, дойдя до конца, закрепить косичку тонкой резинкой в цвет волос.

На основе базовой прически можно придумать интересные укладки в различных стилях. «Колосок» подходит для повседневной носки и вечерних выходов, все зависит от подобранных аксессуаров.
Самый простой вариант – оставить косу свободной, украсив кончик объемной резинкой или заколкой интересной формы. Для вечернего выхода косу можно подвернуть внутрь плетенки, заколов шпильками. «Колосок» приобретет дополнительный объем и будет выглядеть очень празднично. Такую прическу украшают декоративными гребнями, искусственными цветами, шпильками с дополнительным декором.
Обладательницам красивых длинных волос понравятся и прически, сочетающие «колосок» с распущенными прядями. Доплетя до затылка, работу останавливают, закрепляют волосы резинкой или заколкой, оставляя пышный конский хвост на спине. Еще один вариант – плести «колосок» поверх распущенных волос. Для этого в косу вплетают только тонкие прядки из верхней части волос, оставляя нижние свободными. В тоге плетенка покрывает всю голову и заканчивается тонкой косичкой, теряющейся в массе волос.
Простой и эффектный «колосок» должны освоить все девушки с длинными волосами. Прическа выручит в любой ситуации, легко трансформируясь из повседневной в вечернюю.
Как плести колосок самой себе
Содержание статьи:
- Плетение колоска (пошаговая инструкция)
- Как плести колосок самой себе
- Как плести колосок наружу
Основные правила ухода за волосами:
- • Здоровое питание, включающее все необходимые для организма витамины, минералы и микроэлементы. Основными для особ женского пола считаются витамины группы A, B, PP, E, F и фолиевая кислота.
- • Правильно подобранные средства по уходу за локонами (шампунь, бальзам, спрей и пр.).
- • Щадящий режим укладки (низкие температуры при сушке, выравнивании волос и т.д.).
- • Ежемесячное посещение парикмахера, который уберет посеченные кончики и придаст волосам обновленный вид. Более того, мастер может рассказать вам, как плести колосок на своих волосах.
Эти простые правила позволят вам гордиться своими локонами независимо от возраста.
Ни для кого не секрет, что распущенные длинные волосы привлекают внимание не только противоположного пола, но и вызывают завистливые взгляды многих подруг. Однако те же волосы, заплетенные или уложенные в красивую прическу способны гармонично дополнить наряд, полностью изменить образ или задать совершенно иной стиль.
Сегодня плетение волос на самый разнообразный лад является достаточно популярным. И молоденькие девушки, и маленькие девочки и милые дамы стараются отдать дань моде и применить технологию плетения на своих волосах с целью создания уникальной прически. Именно поэтому многие из нас задаются вопросом, как заплести самой себе колосок в его простом исполнении, не говоря уж о сложных французских косах.
Мы расскажем вам, как заплести колосок на голове подруги, дочери или на своих волосах. Освоив технологию и, потренировавшись несколько раз, вы сможете удивить своих подружек и знакомых приобретенными навыками. А впоследствии усовершенствуете сои знания более сложным плетением различных косичек.
Плетение колоска (пошаговая инструкция)
Для того, чтобы прическа для девочки «колосок» получилась идеально ровной и красивой, необходимо соблюсти несколько простых правил:
- • Перед плетением голову необходимо тщательно вымыть и дополнительно оживить волосы ухаживающим бальзамом.
- • После этого локоны нужно подсушить полотенцем и слегка вытянуть феном. В идеале будет полное выравнивание волос утюжками.
- • Подготовить заранее аксессуары для прически (заколки, красивую резинку, обруч и пр.). Главное подобрать украшения в тон будущему наряду.
При этом основной принцип красивого колоска таков: чем ровнее и шелковистее волосы, тем красивее и изящнее получится колосок. Кудрявые волосы заплетать в причудливые косы намного сложнее.
Итак, как заплести косичку «Колосок»:
- • Расчешите волосы ото лба назад достаточно тщательно. Любой узелок или не прочесанная прядь способны причинить боль обладательнице волос.
- • Если вы до сих пор не знали, как научиться плести колосок, то самое время попробовать.
- • Теперь соберите волосы ото лба так, будто собираетесь сделать простую прическу «Мальвина». Собранную часть волос поделите на три пряди, как для плетения обычной косы.
- • Начните плетение. Правая прядь перекидывается через центральную. Затем левая — снова через центральную. При этом каждый раз место центральной прядки будут занимать правая или левая части косы.
- • Сделав таким образом по одному переплетению, пора приступать к навыкам, которые раскроют вам основной секрет, как плести прическу колосок.
- • Теперь, при очередном перекидывании правой пряди волос через центральную, указательным пальцем правой руки от виска к самой косе отберите часть волос толщиной не менее 1 см. Эту часть добавьте к правой прядке и все перекиньте через центральную.
- • С левой прядью проделайте то же самое. Таким образом продолжайте плетение, постоянно добавляя к прядкам волос боковые локоны.
- • Помните, чем большее количество волос вы будете добавлять от боков головы, тем крупнее и небрежнее получится колосок. И наоборот, чем тоньше и меньше будут добавленные пряди, тем мельче и аккуратнее будет смотреться плетение.
- • Закончить колосок можно обычной косой. После того как все боковые волосы будут вплетены в колосок и у вас в руках останутся три пряди косы, просто сплетите их до нужного вам уровня. Волосы зафиксируйте красивой резинкой или заколкой.
Итак, мы узнали, как правильно плести колосок на волосах дочери или подруги. Но ведь хочется освоить плетение и на собственных локонах. Что ж, попытаемся. В этом случае принцип плетения будет тот же. Только начинать нужно с тренировки плетения простой косы на своих волосах.
Как плести колосок самой себе
Для того чтобы освоить причудливое плетение колоска на своих волосах, сначала несколько раз потренируйтесь плести обычную косу из трех прядей. Как только вы привыкнете быстро и уверенно заплетать косичку, можно осваивать и схемы плетения колосков на своих волосах. Но будьте готовы к тому, что придется потерпеть затекание рук. Поскольку, чем длиннее волосы, тем дольше руки будут в поднятом вверх положении. Но, как известно, красота требует жертв. А поэтому, набираемся терпения и приступаем.
Как плести колосок схема:
- • Вымытые и высушенные волосы тщательно прочесываем.
- • Собираем ото лба волосы в подобие «Мальвинки». Заведенными за голову руками делим эту часть волос на три пряди и делаем первое переплетение обычной косы. Правую — на центральную, левую — через центральную.
- • Теперь левой рукой удерживаем все три пряди, поделенные ранее. Указательным пальцем правой руки под линией уже образовавшейся «Мальвинки» отбираем часть волос по параллельной и добавляем их к правой же пряди косы, вплетая её в своем порядке.
- • То же самое проделываем и с левой прядью косы, добавляя часть волос из оставшейся гривы.
- • Таким образом плетем колосок, постоянно подбавляя к прядкам волосы.
- • Узнав, как правильно плести колосок на своих волосах, теперь закончите прическу обычной косой. То есть, после того, как все волосы вне «Мальвинки» будут вплетены в колосок, оставшиеся три пряди просто заплетите в косу, украсив резинкой.
Как плести колосок наружу
Многих милых барышень озадачивает причудливый колосок, который кажется более объемным. Складывается впечатление, что это особый вид искусства, требующий определенного мастерства. Однако все гораздо проще. Наружный колосок плетется по тому же принципу, что и обычный, только пряди самой косы, с добавленными в неё из оставшихся вне Мальвинки волос, переплетаются с центральной прядью косы не через верх (как мы привыкли это делать), а через низ. Достаточно попробовать несколько раз, и ловкость рук не заставит себя ждать.
И помните, после того, как вы освоите плетение обычного колоска, вы сможете понять, как плести колосок вокруг головы или как плести колосок на бок. И в том, и в другом случаях технология проста. Основное правило здесь будет — грамотное распределение волос на голове для создания уникальной и красивой прически.
Тренируйтесь и оставайтесь красивы всегда!
Правильная питания для беременных: что можно кушать беременным – правильная еда, что нужно есть и как питаться по неделям – рацион и меню на каждый день, таблица со списком продуктов на ранних сроках – Правильный режим питания во время беременности
Правильное и здоровое питание для беременных в 1, 2, 3 триместре
Любую будущую мамочку, заботящуюся о своем здоровье и здоровье своего малыша, волнует вопрос: какое питание во время беременности будет здоровым и правильным. И это не случайно. Ведь все, что потребляет в пищу беременная женщина, автоматически будет получать и ребенок. При этом продукты питания не только влияют на правильное развитие плода, а также воздействуют на самочувствие мамы.
Здоровому, выносливому организму женщины легче выносить здорового карапуза, чем организму, не дополучавшему необходимые витамины и микроэлементы. При этом следует учитывать, что в разные периоды «детоношения» питание должно быть разным. Если на первой его стадии только формируются основные системы плода, то на последней уже идет рост и развитие будущего ребенка.
Особое внимание необходимо уделять и здоровому и правильному питанию во время планирования беременности. Организм будущей мамочки должен быть хорошо подготовлен к «девятимесячному марафону». Итак, обо все по порядку!

Правильное и здоровое питание при планировании беременности
Подготовить организм ко «времени ожидания маленького чуда» необходимо заранее. И роли питания здесь отведена огромная роль.
От того, как женщина подготовит и укрепит свой организм, зависит развитие малыша. Да и успешному закреплению плодного яйца в момент зачатия также способствует крепкое физическое здоровье женщины. А делает здоровье крепким спорт, правильный образ жизни и здоровое и полноценное питание.

Задолго до зачатия будущая мамочка должна пересмотреть свой рацион питания. Нужно добавить в меню полезные продукты, богатые витаминами и исключить вредную пищу. Существуют даже их виды, которые препятствуют зачатию. К ним относятся:
- Кофе. Кофеин сдерживает функцию, способную к репродукции, поэтому при планировании беременности необходимо исключить кофе и продукты, содержащие кофеин.
- Сладости. Потребление сладостей и мучных изделий увеличивает в организме содержание вещества, подавляющего прогестерон — «гормона беременности».
- Соя. Здесь камень будет скорее в сторону мужчины, чем женщины. Соя негативно сказывается на сперматозоидах.

Теперь о том, что нужно кушать при планировании беременности.
- Витамины. Это самое важное, что нам нужно. Витаминами нас обеспечат все виды овощей и фруктов.
- Также необходимо увеличить потребление продуктов питания, содержащих фолиевую кислоту. Ими богата, например, зелень и зерновые культуры.
Вот, в принципе, и все. В остальном ваше питание может не отличаться от привычного рациона. Рекомендуется только слегка подкорректировать вес. Если вы страдаете его избыточной формой – потребляйте низкокалорийную пищу. В противном случае повышайте вес за счет продуктов, содержащих много калорий. Разумеется, мучные изделия в расчет не берем. Нам подойдут сухофрукты, орехи, каши.

Правильное питание для беременных в первом триместре
Первый триместр отличается тем, что начинается развитие будущего человечка. Все его важные системы только закладываются, а размер плода увеличивается незначительно. Поэтому питание на ранних сроках вынашивания младенца на поверку такое же как меню при планировании зачатия.
- Начало беременности – один из важнейших ее этапов. С каждой новой неделей у будущего ребеночка появляются новые органы. Соответственно потребность в тех или иных витаминах и минералах постоянно меняется. Главное – это то, что витамины должны присутствовать в любом случае. А это, как уже говорилось выше, фрукты и овощи.
- На третьей-четвертой неделе, когда у малыша начинает формироваться костно-мышечная система и начинает биться сердечко, ему будут необходимы кальций, цинк и магний. А это значит, мамочка должна кушать молочку, сухофрукты, яйца и нежирное мясо.
- На пятой неделе, по большей части, будущую мамочку начинает одолевать токсикоз. Здесь меню можно подкорректировать в зависимости от того, на какие продукты она больше всего реагирует. Например, если это яйца, то попробуйте заменить их на орехи, если мясо – на соевую или бобовую продукцию, а вместо молочка можно попробовать кефир. От токсикоза также может помочь имбирь и «утренний сухарик».
Да, и вода! Пейте как можно больше воды.
В середине первого триместра могут начаться проблемы с пищеварением. Здесь поможет чернослив и исключение продуктов, повышающих газообразование.
Итак, во время закладки всех основных органов будущий малыш начнет «перетягивать» на себя все витамины, которые получает мама. А ей, в свою очередь, они тоже нужны для нормального вынашивания карапуза. Задумайтесь над этим!

Что готовит нам второй триместр
Во втором триместре начинается активный рост ребенка и развитие его внутренних органов. Поэтому сейчас малышу как никогда необходим «строительный материал», коим является белок.
Питание должно быть не только белковым, но и здоровым и сбалансированным. Сейчас начинает формироваться и нервная система карапуза. А недостаток питательных веществ может помешать этому процессу.
Ребенок растет, растут и его потребности. Поэтому в этот период старайтесь потреблять больше калорий. А из витаминов больший упор делайте на витамин А, который содержится в морковке, перце и капусте. Витамин А необходим для пяти чувств, позволяющих познавать окружающий мир. Органы, отвечающие за эти чувства, начинают формироваться в этот период.
Кушать сейчас нужно чаще и меньше. Матка начинает сдавливать желудок и другие внутренние органы. В помощь пищеварению не забывайте потреблять овощи и фрукты как в сыром, так и тушеном виде. Полезны будут и отруби.

Переходим к завершающей стадии беременности
Третий триместр очень сложен для самой женщины. Ей уже становится тяжело справляться с излишним весом, который обеспечивает округлившийся животик. Изжога, проблемы с кишечником, отеки – вот далеко не все, что может сопровождать беременную в этот период.
Что касается маленького человечка, то ему сейчас как никогда нужны жиры и кальций. Жирные кислоты помогут развитию мозга малыша, а кальций – укрепит его кости. Увеличьте и продукты, содержащие железо. Это оградит от анемии как мамочку, так и ее кроху.
Что можно посоветовать здесь на каждый день? Жирная рыба, красное мясо, орехи, семечки и брокколи станут вашими спутниками на этот период.
Ну, вот мы и подошли к самому главному – предродовому периоду. Здесь нам нужны силы и энергия. А это обеспечат злаки и овощи.
А что нельзя?
Итак, что нужно кушать будущей мамочке, чтобы ее питание было правильным и здоровым, мы выяснили. Теперь несколько слов о том, чего нужно избегать.
- Жареное, соленое, маринованное, копченое
- Старайтесь пищу готовить на пару или тушить. Все вышеперечисленное не только не добавит вам витаминов, но и может навредить.
- Консервация и полуфабрикаты
- Фаст-фуд и газированные напитки
- Маргарин, сало, заменители масла
С осторожностью нужно употреблять следующую пищу:
Рыба и мясо
Во избежание попадания в организм вредных бактерий и вирусов, содержащих в мясе и рыбе, необходимо правильно их готовить. Не ешьте сырую или замороженную рыбу, тщательно отваривайте мясо. Не покупайте «уличные» мясные блюда.
Непастеризованные молочные продукты питания
Избегайте продуктов с содержанием непастеризованного молока. К ним относятся некоторые видов сыров.
Кофеин
Кофеин вреден как при планировании беременности, так и во время нее.
Соль, сахар, мучные изделия
Старайтесь употреблять как можно меньше всего вышеперечисленного. Пользы от них никакой.
Травяные чаи
С осторожностью относитесь ко всем травяным чаям. Многие из них противопоказаны во время беременности.
Нет курению и алкоголю
Ну, здесь должно быть все понятно.
Правильное и здоровое питание во время беременности: частные случаи и советы
И напоследок парочка советов и частных случаев, которые могут подстерегать беременную. Начнем с советов.
Лучше — не значит больше
Должна ли беременная есть за двоих? Нет! Так она только получит избыточный вес и начнет больше думать не о беременности, а том, что нужно сделать, чтобы похудеть. В этом случае брать нужно не количеством, а качеством. Измените свой рацион, кушайте чаще, не ешьте перед сном.
Свежесть прежде всего
Все продукты питания, потребляемые женщиной, должны быть свежими и не содержать консервантов.
Осторожно – новая пища!
С осторожностью относитесь к новой или экзотической пище. То же самое касается продуктов – аллергенов.
Переходим к частным случаям.
Бывают ситуации, при которых необходима корректировка питания беременной женщины. Это касается различных патологий. Разберем парочку из них.
Анемия
Если анализы беременной показывают низкий гемоглобин, в ее рацион нужно будет добавить продукты, содержащие железо. А это яблоки, греча, печень.
Важно! Не все сочетания продуктов способствуют всасыванию железа в организм. Нужна соответствующая правильная диета.
Ожирение
Излишний вес преследует многих молодых мамочек как во время беременности, так и после нее. Здесь следует предостеречь: ни в коем случае не выбирайте себе самостоятельно диету для похудения. Это прерогатива вашего врача. Лучше проконсультируйтесь с ним, какие продукты нужно потреблять, чтобы не поправиться во время беременности. И не забывайте, что основа вашего питания в период вынашивания малыша – это здоровое, правильное и полноценное питание.
Вместо заключения
В рационе беременной женщины, в любой из периодов беременности, должны присутствовать только проверенные экологически чистые продукты. Все они должны быть сбалансированными и содержать необходимое количество витаминов и микроэлементов. Правильное и здоровое питание во время беременности – залог здоровья как мамочки, так и малыша!
Мне нравится 0
Похожие посты
Оставить комментарий
Правильное питание для беременных
Дата публикации: .
Врач-акушер-гинеколог,
гинекологического
отделения
Кирсанова Н.М.
Для полноценного развития малыша и хорошего самочувствия будущей мамы, беременным необходимо придерживаться определенных правил питания. Кроме того, соблюдение всех рекомендаций поможет не только выносить здорового ребенка, но и сохранить фигуру стройной и красивой. Правильное питание для беременных – залог крепкого здоровья малыша и благополучного протекания беременности.
Основные принципы питания беременных
Ожидание ребенка – прекрасное время, чтобы перейти на здоровое питание и пересмотреть свои привычки. Перовое, что придется изменить – количество приемов пищи и перейти с 3-х разового питания на 4-5-ти разовое.
С увеличением количества приемов пищи, следует уменьшить объем порций. Будущей маме нет необходимости кушать за двоих – кроме лишних набранных килограммов и дополнительных проблем из-за избыточного веса во время родов это не принесет.
Питаться нужно часто и небольшими порциями.
Продукты должны быть только свежими и натуральными: никаких консервантов и синтетических продуктов. В рационе должны присутствовать свежие овощи, фрукты, ягоды и зелень, которые прекрасно справляются с проблемой запоров и способствуют нормализации работы кишечника, а также мясные, рыбные, молочные продукты – основные источники белка и профилактика анемии и недостатка кальция в организме.
Как правильно питаться при беременности
- Не злоупотреблять большим количеством пищи, не переедать, чтобы не было ощущения тяжести в желудке. Не рекомендуется пропускать приемы пищи. При ощущении чувства голода – лучше сделать перекус в виде яблока или йогурта;
- Необходимо завтракать сразу после пробуждения. Питательные каши: овсяная, гречневая, кукурузная, богатые микроэлементами и витаминами, идеально подойдут для утреннего приема пищи;
- Разнообразное меню – важное условие питания будущих мам. Каждый продукт полезен и принесет только пользу ребенку. Употребление одних и тех же блюд может привести к недостатку тех или иных полезных и питательных веществ организме;
- Следует ограничить в своем меню количество сладостей, кондитерских и мучных изделий. Сахар можно заменить полезным медом, конфеты – фруктами, изюмом, орехами;
- Первая половина дня – лучшее время для приема белковой пищи, послеобеденное и вечернее время – прекрасно для употребления молочных, кисломолочных, а также растительных продуктов;
- Правильное питание во время беременности подразумевает употребление достаточного количества воды, что позволит избежать отечности у беременных. Полезны ягодные морсы, компоты, кисели, отвар шиповника и некрепкий чай;
- Отдавайте предпочтение еде, приготовленной на пару, тушеной, вареной или запеченной. Для жареной пищи используйте как можно меньше жира;
Важно! Злоупотребление мучными изделиями и выпечкой может вызвать брожение в кишечнике и привести к дискомфорту и неприятным ощущениям.
Правильное питание беременной женщины: меню
Завтрак:
В качестве первого приема пищи после пробуждения подойдут мюсли с молоком с различными злаками, кусочками фруктов и ягод, орехами. Такой завтрак насытит организм, зарядит энергией и обеспечит кальцием и фосфором.
Также будут полезны свежие сезонные фрукты, залитые домашним йогуртом или замороженные, которые при разморозке не теряют своих полезных свойств. Разнообразные каши, яйца в любом виде, тосты: с творогом, сыром, беконом, овощами, творожные запеканки станут отличным завтраком и обеспечат правильное питание при беременности.
Второй завтрак:
Второй завтрак – перекус до обеда фруктами, йогуртом, молочным коктейлем с добавлением кусочком фруктов или горстью орехов и сухофруктов.
Обед:
Обед – полноценный прием пищи. Включайте в рацион супы, отварное, запеченное или тушеное мясо, полезна рыба. На гарнир подойдет отварной картофель, тушеные овощи, вермишель или паста. Не забывайте о витаминных салатах с оливковым маслом, зеленью. После обеда можно выпить стакан сока, компота или травяного чая.
Полдник:
Полдник позволяет утолить чувство голода перед ужином и зарядить организм энергией, справиться с послеобеденным сонным состоянием. Подойдут свежие овощные и фруктовые соки, кекс или булочка с медом или джемом, творожная масса или блюда из творога.
Ужин:
Для ужина замечательно подойдут тушеные блюда с мясом и овощами, рыбные блюда, блюда из яиц и свежие салаты. Также можно съесть булочку с молоком или йогуртом.
Второй ужин:
Второй ужин, как правило, приходится на более позднее время. Чтобы не нагружать желудок перед сном и утолить чувство голода поможет стакан теплого молока, можно с медом, кусочек сыра с сухим печеньем или горсть сухофруктов или орехов. Подойдут любые кисломолочные продукты: ряженка, йогурт, кефир.
Запрещенные продукты при правильном питании во время беременности в меню:
- следует избегать употребления в пищу полусырой рыбы и морепродуктов, например, суши;
- овощи и фрукты необходимо хорошо промывать под проточной водой, чтобы исключить заражение токсоплазмозом;
- Стоит избегать употребления во время беременности сорта сыра с плесенью (дор блю, камамбер), которые содержат в своем составе бактерию листерию, представляющую опасность для здоровья малыша.
Правильное питание во время беременности по неделям
Первые 4 недели беременности – время, когда будущая мама осознает, что теперь ей следует относиться к своему здоровью ответственнее: питаться по-другому. Следует отказаться от быстрых перекусов «на ходу», забыть о фаст-фуде(хот-догах, картофеле фри), копченостях, а переходить на овощные салаты, кисломолочные продукты и свежие фрукты.
Правильное питание при беременности на ранних сроках должно обеспечить организм беременной в достаточном количестве кальцием, необходимым для формирования крепких костей будущего ребенка. Кальцием богаты все молочные, кисломолочные продукты, особенно творог, зеленые овощи, брокколи.
Также организму будущей мамы необходим марганец и цинк, содержащийся в яйцах, овсяной каше, бананах, индейке, шпинате и моркови.
Токсикоз – частое явление у беременных, поэтому правильное питание в первом триместре беременности в период с 5 по 10 неделю заключается в исключении продуктов питания, которые могут спровоцировать рвоту. Это относится к высококалорийной и жирной пище. При тошноте следует питаться маленькими порциями, полезны лимон, квашеная капуста, отвар из шиповника, богатые витамином С, а также курага, особенно перед сном.
11-12 неделя беременности– период необычных вкусовых пристрастий в еде у беременных. Не стоит отказывать себе даже в самых смелых сочетаниях продуктов. хватает.
13-16 неделя время завершения формирования скелета плода. Употребление молока, творога, кефира пойдет на пользу будущему малышу.
Во время 17-24 недели происходит формирование и развитие органов зрения и слуха у ребенка. В эти недели полезны продукты, богатые витамином А. В больших количествах он содержится в капусте, моркови, в болгарском перце.
С 24 по 28 неделю будущие мамы могут испытывать неприятное чувство изжоги, которая связана с давлением желудка на матку, которая существенно увеличилась к этому сроку в размерах. Избегайте употребления жирной и острой пищи, соусов и приправ, откажитесь от газированных напитков. При изжоге полезны каши, особенно овсяная и гречневая, овощные нежирные супы-пюре, отварное мясо и тушеные овощи.
29 — 34-я неделя беременности – период формирования и развития мозга ребенка. В рационе должны преобладать красная рыба, молочные и кисломолочные продукты, орехи и яйца. Правильное питание для беременных в этот период особенно важно!
Начиная с 35 недели – время подготовки организма к будущим родам, ему нужна энергия. Источником энергии и укрепления организма являются свежие и отварные овощи. Следует уменьшить в рационе количество мясных и рыбных блюд, яиц, а также продуктов, богатых кальцием – перед родами кальций организму не нужен. Его избыточное количество приведет к затвердеванию костей черепа ребенка и затруднит его прохождение родовыми путями.
Важно! Больше внимания необходимо уделить употреблению растительных жиров, заправлять растительным маслом салаты, добавлять к овощам. Растительное масло способствует повышению эластичности мышц и отличная профилактика геморроя.
Беременность – время, когда женщина может позволить в своем рационе все, но соблюдать меру, придерживаясь основных правил питания. Организовав правильное питание при беременности по неделям, женщина не должна отказывать в себе в маленьких удовольствиях – источнике позитивных эмоций, так необходимых малышу.
Режим правильного питания беременных в 1, 2, и в 3 триместре
Правильное питание беременной женщины – гарант здоровья её ребёнка, поскольку именно оно во многом определяет некоторые параметры развития плода на каждом этапе его роста. Первоочередное значение имеет количество белка, поступающее в организм ребёнка с пищей матери, ведь белок является основным стройматериалом для его стремительно развивающегося организма.
Некоторые продукты, способные принести явный вред здоровью (как матери, так и её малыша), следует категорически исключить из рациона беременной женщины.
Узнать, какие продукты вредны при беременности:
Планируя правильное питание беременных, специалисты-диетологи учитывают одну важную физиологическую особенность: в зависимости от срока беременности материнскому организму требуются разные питательные вещества и микроэлементы.
Во время каждого триместра беременности в меню вносятся некоторые коррективы.
- Питание будущей мамы, находящейся на раннем сроке беременности, должно быть сбалансированным и содержащим обычный набор микроэлементов, минералов и витаминов.
На первом этапе питание беременной практически ничем не отличается от рациона среднестатистической здоровой женщины, не ожидающей ребёнка.
Объясняется это тем, что, несмотря на закладку всех самых важных органов и систем, размеры плода ещё очень незначительны и обычное питание вполне способно обеспечить и маму, и её ребёнка необходимым количеством калорий и питательных веществ. Конечно, нужно употреблять пищу с достаточным количеством кальция. - Второй триместр беременности отличается активным ростом плода, для которого требуется огромное количество строительного материала — белка.
Правильное питание беременной женщины во втором триместре должно содержать повышенное количество белков.
- В последнем триместре беременности в организме ребёнка продолжается формирование нервной системы, рост скелета и развитие внутренних органов, поэтому правильное питание будущей матери должно включать значительное количество микроэлементов, витаминов и минералов.
В третьем триместре особенно важен кальций, необходимого для нормального роста костей.
Таким образом, питание беременных женщин должно учитывать срок беременности, поскольку различия в рационе на разных её этапах обусловлены физиологическими потребностями развития плода.
Режим питания беременной
В первые три-четыре месяца беременности женщина может придерживаться четырёхразового режима питания. Баланс калорийности должен выглядеть следующим образом:
- питательность первого завтрака должна составлять 30% калорийности суточного рациона,
- калорийность второго завтрака – 15%,
- самым плотным должен быть обед: на него приходится 35%,
- питательность ужина должна укладываться в рамки 20%.
На более поздних сроках (с 4-5 месяца беременности) частоту приёмов пищи следует увеличить до пяти-шести раз в сутки, снизив при этом объем порций.
Это необходимо для того, чтобы переполненный желудок не оказывал давление на плод. Поэтому выходить из-за стола лучше с чувством лёгкого голода, без ощущения тяжести в желудке.
Продукты, употребляемые в течение дня, следует распределять правильно. На завтрак и обед нужно съедать белковую пищу: мясо, рыбу и яйца, поскольку они длительно усваиваются и возбуждающим образом действуют на рецепторы нервной системы. На ужин лучше готовить овощные и молочные блюда.
Беременная женщина должна ужинать не позднее, чем за три часа до отправления в постель, не позволяя себе наедаться на ночь.
Если чувство голода кажется нестерпимым, можно перекусить яблоком, грушей или побаловать себя стаканом кефира или молока.
Поскольку регулярное опорожнение кишечника имеет большое значение для здоровья будущей мамы и её малыша, в рацион беременных следует включать продукты, стимулирующие его активность:
- разные виды хлеба из муки грубого помола или с содержанием отрубей,
- свежая морковь,
- каши из гречки, овсяных хлопьев, пшена и перловки,
- сухофрукты, яблоки.
Полезно пить фруктовые соки с мякотью. Содержащие большое количество грубой растительной клетчатки, они освобождают материнский организм от продуктов неполного окисления.
Каким должно быть питание беременной, чтобы не поправиться?
Правильное питание беременных должно основываться на следующих принципах:
- Питание беременной женщины должно быть дробным: принимать пищу ей следует часто, но понемногу, причём садиться за обеденный стол следует лишь тогда, когда она действительно ощущает голод, не для «заедания» плохого настроения и не от безделья.
Беременная женщина не должна питаться «за двоих», поскольку полезность питания состоит не в объёме съеденной пищи, а в её разнообразии и способности хорошо усваиваться организмом будущей мамочки.
- Беременная женщина должна отдавать предпочтение пище, приготовленной на пару, а также методом варки, тушения или запекания.
- Чтобы не поправиться, беременная женщина должна научиться считать калории. Калорийность её рациона в первом триместре беременности должна составлять не менее 2000 калорий. В каждом последующем триместре к этому показателю следует добавлять ещё по 500 калорий, доведя его значение до 3000 калорий. Таблицы калорийности продуктов во множестве размещены в интернете.
Правильное питание означает полный отказ от употребления солёностей, маринадов, продуктов горячего и холодного копчения, а также жареной пищи.
Допускается ограниченное употребление колбасных изделий.
- Чтобы избежать образования отёков, беременная женщина должна ограничить употребление соли, обладающей способностью задерживать жидкость внутри организма.
- Большое значение следует придавать более тщательному пережёвыванию пищи: десятки раз пережёвывая каждый кусочек, беременная женщина одновременно способствует и улучшению пищеварения, и получению большего количества питательных веществ.
Беременная женщина должна избегать фастфуда, содержащего большое количество небезопасных добавок и обладающего высокой калорийностью.
- Исключение можно сделать лишь в случае, когда отсутствует возможность получения любой другой еды. Если речь идёт о выборе между голодом и фастфудом, лучше, конечно, выбрать фастфуд, поскольку будущая мамочка голодать не должна. Чтобы исключить возможность такой дилеммы, перед уходом из дома беременной необходимо всегда захватывать фрукты или парочку бутербродов.
- Правильное питание немыслимо без соблюдения правильного питьевого режима.
Беременная женщина должна отказаться от употребления цветных газированных напитков, отдавая предпочтение питьевой воде, чаю, натуральным овощным и фруктовым сокам.
Пить следует в течение всего дня, понемногу отпивая из маленькой бутылочки, которую рекомендуется всегда иметь под рукой. Оптимальное количество жидкости, выпиваемой в течение дня – не менее 2000 мл.
Правильное питание беременной в 1 триместре
Правильное питание беременных в первые четыре недели развития плода должно обеспечить организм ребёнка достаточным количеством кальция, поэтому рацион будущей мамы должен включать содержащие его продукты:
- молоко и молочные продукты,
- овощи зелёного цвета (особенно полезна капуста брокколи),
- фруктовые соки.
Для успешного развития плаценты и плодной оболочки также необходим марганец, содержащийся в:
- свинине,
- индейке,
- яйцах,
- овсянке,
- шпинате, морковке и бананах.
С пятой недели беременные женщины иногда начинают испытывать токсикоз. Его проявления можно значительно облегчить, если, только проснувшись, будущая мамочка съест сухарик или несладкий крекер, запив их глотком воды. Делать это надо прямо в постели.
В дневное меню следует включить максимально лёгкие продукты: овощи и фрукты. Вместо тяжёлой белковой пищи (яиц и мяса) будущая мама может временно перейти на орехи, сою, бобовые культуры, а молоко заменить сыром и йогуртом.
На этом этапе употребление небольшого количества мочёных яблочек, квашеной капусты и маринованных огурчиков способно возбудить аппетит, поэтому совсем отказываться от их использования при токсикозе нецелесообразно.
Для улучшения работы кишечника и удовлетворения потребности в растительной клетчатке питание беременной женщины должно включать:
- свёклу,
- кефир,
- чернослив и изюм.
- цельнозерновые каши и хлеб из грубосмолотой муки.
В процессе первого триместра беременности будущая мама должна чутко прислушиваться к потребностям собственного организма. Так называемые «прихоти» — это не каприз, а свидетельство нехватки в организме определённых веществ, поэтому в разумных пределах следует им потакать.
Уходя из дома, беременная женщина может захватить с собой яблоко, лимон и небольшую бутылку питьевой воды (без газа): они помогут справиться с приступом дурноты.
Правильное питание беременной во 2 триместре
Питание беременных в этот период должно характеризоваться повышением суточной нормы калорий, поскольку активно развивающийся организм ребёнка начинает требовать большого количества белков.
Если был токсикоз, то на этом этапе он уступает место необузданному аппетиту, чреватому набором лишнего веса, поэтому беременная женщина должна избегать переедания.
Своевременная борьба с избыточным весом важна потому, что она является профилактикой сахарного диабета беременных.
Питание будущих мам должно быть нацелено на восстановление запасов железа в её организме, которые к этому моменту существенно истощились. Поэтому в рационе этого периода обязательно должны быть:
- говяжья печень,
- мясо,
- томатный сок
- гречка.
Большую роль в успешном протекании беременности играет витамин B9 (фолиевая кислота), который содержится в:
- зелени салата, шпината, петрушки,
- стручках фасоли и спарже,
- зелёном горошке,
- плодах цитрусовых (и соках из них) и авокадо.
Поэтому данная растительная пища обязательно должна присутствовать в меню беременной женщины.
На исходе второго триместра беременности у ребёнка активно развиваются органы слуха и зрения, нуждающиеся в большом количестве бета-каротина и витамина A. Этими веществами богаты:
- морковь,
- жёлтый болгарский перец
- белокочанная капуста.
Питание беременной женщины немыслимо без этих овощей. Следует лишь напомнить, что усваивание витамина A происходит только в присутствии жиров, поэтому тёртую морковку, например, беременная женщина должна употреблять со сметаной или растительным маслом.
Правильное питание беременной в 3 триместре
Правильный рацион питания для беременных на последних сроках вынашивания плода способен предотвратить развитие позднего токсикоза – тяжелейшего состояния, характеризующегося повышением артериального давления, снижением функции почек, обусловленными этим отёками и наличием белка в моче.
Для предотвращения отёков питание беременных в последнем триместре должно отличаться строгим ограничением соли.
Питание будущих мам на этом этапе должно включать исключительно полезные продукты:
- рыбу,
- мясо,
- цельнозерновые каши.
О булочках и макаронах на время следует забыть. Питание женщин, находящихся на последних сроках беременности, должно также полностью исключить консервированную, солёную, острую, копчёную, жирную и жареную пищу.
Под строжайшим запретом должны оказаться: арахис, шоколад и цитрусовые — продукты, способные вызвать аллергическую реакцию у ребёнка.
Для предотвращения крайне нежелательных запоров питание матери должно содержать инжир, кисломолочную продукцию, распаренные сухофрукты.
Для облегчения изжоги, часто сопровождающей этот период беременности, в питание будущих мам следует включать следующие блюда:
- отварную птицу,
- рыбу и мясо,
- омлеты на пару,
- сваренные всмятку яйца,
- фрукты и овощи, подвергнутые термической обработке.
- подсушенные ломтики белого хлеба,
- нежирный творог.
На восьмом месяце беременности у ребёнка наблюдается активный рост костей и зубов, развивается мозг, поэтому в материнском рационе должны быть продукты, отличающиеся высоким содержанием кальция и жирных кислот.
Беременная женщина должна есть семечки, жирную рыбу, орехи, овощи тёмно-зелёного цвета и красное мясо.
В последние недели беременности питание матери должно укрепить её организм перед родами, поэтому в нём должно быть большое количество углеводов, содержащихся в овощах и всевозможных кашках: именно они должны стать основой рациона на этом этапе вынашивания ребёнка.
Правильное питание беременной при пиелонефрите
Пиелонефрит достаточно часто наблюдается у беременных женщин. Это – заболевание почек, обусловленное проникновением в них болезнетворной микрофлоры. Лечение пиелонефрита сопровождается соблюдением особой диеты.
- Питание беременных с выявленным пиелонефритом должно включать употребление всех видов круп, макаронных изделий, несдобной выпечки и диетических сортов хлеба (без соли). Допустимо употребление отварной колбасы и постных сортов несолёной ветчины.
- нежирные сорта рыбы, мясо и птица (у рыбы и птицы снимают кожу),
- молочная и кисломолочная продукция — цельное молоко, простокваша и кефир, обезжиренный творог, нежирный йогурт и сметана с низкой кислотностью,
- свежие, отварные или запечённые овощи. Предпочтение следует отдать свежим помидорам, огурцам и моркови. Очень полезны баклажаны и кабачки.
При пиелонефрите беременных категорически запрещается употребление маринованных, острых, жирных и копчёных продуктов. Недопустимо есть свежий хлеб, сдобу, изделия из слоёного теста и пирожные с кремом. Столь же нежелательно употребление жирных блюд из рыбы, мяса, грибов и сыра.
- Наиболее полезными фруктами для правильного питания беременных женщин, страдающих пиелонефритом, считаются груши, яблоки, сливы и виноград, а любителям ягод следует отдать предпочтение крыжовнику.
- Преимущественным способом приготовления блюд для питания беременных женщин с пиелонефритом является приготовление на пару и отваривание.
- При отсутствии отёков питьевой режим осуществляется так же, как и для здоровых женщин, поскольку пиелонефрит не препятствует выводу жидкости из организма будущей мамы. Из напитков наиболее полезен клюквенный морс.
Узнать, что полезно есть беременным:
Loading…Диета для беременных для снижения веса
Питание во время беременности должно решать большое количество задач. Во‑первых, важно обеспечить свой организм и формирующийся организм ребёнка всеми необходимыми веществами. Во‑вторых, минимизировать симптомы токсикоза, снизить нагрузку на печень и желудок. И, в-третьих, избежать чрезмерной прибавки веса у будущей мамы.
Диета для беременных — общие рекомендации
Мы расскажем об особенностях питания на каждом этапе развития плода. Однако есть и общие правила, которые стоит соблюдать во время всего течения беременности.
- Есть 5−6 раз в день небольшими порциями.
- Последний приём пищи должен быть не позднее чем за 3 часа до сна.
- Исключить алкоголь, жареное, копчёное, кофе и фастфуд.
- Составить рацион преимущественно из фруктов, орехов, овощных бульонов, злаков, нежирной рыбы.
- Принимать витаминные комплексы.
Диета для беременных — 1-й триместр
В первый триместр беременности из эмбриона формируется плод, начинают развиваться мозг и внутренние органы. В этот период нужно подойти к составлению рациона наиболее серьёзно.
Организм будущей мамы должен получать достаточное количество белка и фолиевой кислоты. Этими веществами богаты такие продукты, как нежирное мясо и яйца, бобовые, салат, цельнозерновой хлеб, сыр, творог, сельдерей, капуста, печень, яблоки.
Меню для диеты на 1-м триместре беременности
День 1
Завтрак: гречка с йогуртом, сок яблочный с сельдереем.
Второй завтрак: творог.
Обед: овощной суп, хлеб грубого помола.
Полдник: персик.
Ужин: салат с лососем и авокадо.
Поздний ужин: ягодный морс.
День 2
Завтрак: творог с ягодами, чай.
Второй завтрак: сухое печенье, свежевыжатый сок.
Обед: суп-пюре из тыквы.
Полдник: яблоки.
Ужин: паровой биточек из индейки.
Поздний ужин: йогурт.
День 3

Завтрак: овсяная каша на молоке.
Второй завтрак: хлебец с маслом.
Обед: уха.
Полдник: творог с нежирной сметаной.
Ужин: печень, гречка.
Поздний ужин: салат из морской капусты.
День 4
Завтрак: гранола без сахара с молоком.
Второй завтрак: йогурт.
Обед: некрепкий мясной бульон с яйцом.
Полдник: овощной салат.
Ужин: тушёная капуста, рис.
Поздний ужин: морс.
День 5
Завтрак: хлеб с помидорами и сливочным сыром.
Второй завтрак: груша.
Обед: макароны с мясным ёжиком.
Полдник: миндаль.
Ужин: печёный картофель с зеленью и маслом.
Перед сном: травяной чай, ряженка.
День 6
Завтрак: сырники из творога 5%, зелёный чай.
Второй завтрак: чернослив.
Обед: куриный суп, хлебец.
Полдник: салат из капусты и моркови.
Ужин: салат из огурцов и помидоров.
Поздний ужин: стакан молока.
День 7
Завтрак: пшённая каша, сок.
Второй завтрак: апельсин.
Обед: овощной суп с помидорами, перцем и брюссельской капустой.
Полдник: груша.
Ужин: рыбная котлета на пару и овощи.
Поздний ужин: кефир.
Диета для беременных — 2-й триместр
На втором триместре беременности обратите внимание на витамин D и кальций (они усваиваются только в связке). Включите в рацион молочные продукты, шпинат, яйца, морскую рыбу, печень трески, сливочное масло. Важно уменьшить количество соли, чтобы избежать отёков. Введите привычку к регулярным прогулкам. С осторожностью потребляйте потенциально аллергенные продуктаы: цитрусовые, красные ягоды, орехи. На втором триместре возрастает нагрузка на печень беременной женщины, поэтому исключите жирное и жареное.
Диета для беременных — 3-й триместр
Режим питания в третьем триместре ограничивает потребление простых углеводов, но это не значит, что диета направлена на похудение и снижение веса. Во время беременности строгих диет нужно избегать. Так же, как и во втором триместре, следите за потреблением кальция. Для исключения отёков, утомляемости и токсикоза постарайтесь отказаться от жирного мяса.
Диета № 9 для беременных
Диета (стол) № 9 для беременных при диабете предусматривает дробное питание с перерывом между трапезами в 2,5 часа. Такой режим позволит избежать скачков сахара в крови. Одна порция не должны превышать 150 г.
Диета при диабете беременных основывается на рекомендациях советского гастроэнтеролога Певзнера. При соблюдении стола № 9 необходимо ограничить количество углеводов до 200−300 г в день. 2 приема пищи должны быть богаты белками. По сути диета № 9 для беременных несколько схожа с белковой диетой. Общая калорийность рациона не должна превышать 2500 ккал.
При соблюдении диеты 9 для беременных следует исключить из рациона сахар и простые углеводы. Ограничьте потребление макаронных изделий, крахмалистых овощей и бобовых, жареных, жирных, копчёных продуктов, а также соли.
Диета 9 для беременных — меню

Понедельник
Завтрак: овощной салат, каша, варёное яйцо.
Второй завтрак: кисель.
Обед: печень с пюре, куриный бульон, морс.
Полдник: персик.
Ужин: куриная грудка, капустный салат с морковью.
Поздний ужин: простокваша.
Вторник
Завтрак: творог, овсянка, овощной сок.
Второй завтрак: кефир.
Обед: отварная кета, гречка, постные щи.
Полдник: яблоко.
Ужин: варёное яйцо, винегрет.
Поздний ужин: ряженка.
Среда
Завтрак: напиток из цикория, йогурт, перловая каша.
Второй завтрак: молоко.
Обед: запечённая индейка, борщ вегетарианский, фрукты.
Полдник: апельсин.
Ужин: рыбная котлета на пару, овощи.
Поздний ужин: кефир.
Четверг
Завтрак: пшённая каша, творог, чай.
Второй завтрак: кефир.
Обед: отварная курица, суп, компот.
Полдник: кисель.
Ужин: голубцы, отварное мясо.
Поздний ужин: простокваша.
Пятница
Завтрак: варёное яйцо, овощной салат.
Второй завтрак: сок овощной.
Обед: отварная телятина, тушёная капуста, суп.
Полдник: груша.
Ужин: отварная рыба, овощная запеканка.
Поздний ужин: йогурт.
Суббота
Завтрак: гречневая каша с йогуртом.
Второй завтрак: кисель.
Обед: тушёный кролик, картофель печёный, уха.
Полдник: кефир.
Ужин: перловка, отварная рыба.
Поздний ужин: яблоко.
Воскресенье
Завтрак: гречка, варёное яйцо.
Второй завтрак: апельсин.
Обед: рис, паровые говяжьи котлеты, грибной суп.
Полдник: ряженка.
Ужин: картофельное пюре с рыбой, овощи.
Поздний ужин: простокваша.
Фото: Shutterstock
что нужно есть на ранних и поздних сроках беременности
Перейти к контенту
- Кулинары
- Вход
- Регистрация
- Мой рацион
- Рецепты
- Постные блюда
- Постные первые блюда
- Постные вторые блюда
- Постные салаты
- Постные закуски
- Постные десерты
- Первые блюда
- Борщи
- Вегетарианские супы
- Супы
- Супы с рыбой
- Вторые блюда
- Вареники
- Лазанья
- Макароны
- Плов
- Голубцы
- Блюда из мяса
- Манты
- Пельмени
- Шашлык
- Колбасы
- Котлеты
- Холодец
- Блюда из рыбы
- Рыба на мангале
- Рыбные котлеты
- Блюда из морепродуктов
- Блюда из грибов
- Блюда из печени
- Печеный картофель
- Гарнир из овощей
- Овощные котлеты
- Драники
- Жульен
- Запеканка
- Каши
- Рагу
- Роллы
- Закуски
- Бутерброды
- Сэндвич
- Блюда из яиц
- Омлет
- Яичница
- Закусочный торт
- Паштет
- Кутья
- Пицца
- Чипсы
- Соусы
- Сыр
- Хумус
- Хлеб
- Салаты
- Белковые салаты
- Квашеная капуста
- Салаты-щетки
- Фруктовые салаты
- Десерты
- Батончики
- Брауни
- Пирожное
- Шоколад
- Конфеты
- Крем
- Мороженое
- Мюсли
- Выпечка
- Булочки
- Вафли
- Лепешка
- Кексы
- Печенье
- Торты
- Коржи для торта
- Блины
- Овсяноблин
- Оладьи
- Оладьи из кабачков
- Панкейки
- Рулет
- Шарлотка
- Штрудель
- Десерты из фруктов
- Варенье
- Смузи-боул
- Мармелад
- Десерты из творога
- Творожные вареники
- Сырники
- Чизкейки
- Тесто
- Напитки
- Смузи
- Какао
- Кисель
- Молочный коктейль
- Растительное молоко
- Чай
- Праздничные рецепты
- Новогодние рецепты
- Новогодние вторые блюда
- Новогодние десерты
- Новогодние закуски
- Новогодние напитки
- Новогодние салаты
- Новогодняя выпечка
- Постные блюда
- Где?
- В духовке
- В мультиварке
- В мультипекаре
- Когда?
- Завтрак
- Второй завтрак
- Обед
- Полдник
- Ужин
- Типы
- Для веганов
- Для сыроедов
- Для вегетарианцев
- Для худеющих
- Диетические рецепты
- Статьи
- Меню
Манту детям для чего ставят – через сколько, как часто можно делать ребенку, в какую руку правильно, сколько раз в год ставят, таблица, график прививок для детей в России, в детском саду, школе, техника постановки, проведения, первый раз, алгоритм, 7 лет, периодичность
О первой Манту в 1 год, нормы, куда ставят, как готовиться — СтопТубик
Пробы Манту требуется проводить ежегодно после прививки БЦЖ, сделанной в роддоме, а иногда и чаще. Сравнивая с нормой Манту в 1 год, врачи определяют, насколько близко дети уже контактировали с опасной туберкулезной инфекцией, и выработался ли у них иммунитет к возбудителю заболевания после проведения вакцинации БЦЖ. В большинстве случаев именно эта процедура помогает вовремя диагностировать опасное заболевание и начать лечение. Первая проба Манту в год – это не вакцинация, как полагают многие неопытные родители, а своеобразный тест, с помощью которого можно выявить, инфицирован ребенок туберкулезом или нет. Для этого подкожно вводится небольшое количество туберкулина – вещества-аллергена, на который обязательно среагируют микобактерии туберкулеза, если они есть в организме.
Для чего нужна Манту в 1 год

Норма Манту в 1 год
Не все родители понимают, зачем крохе такого возраста делают укол и заставляют страдать. Многие также всерьез считают, что туберкулиновые пробы – это та же вакцинация, а значит, ребенок может заразиться опасной болезнью.
На самом деле туберкулин содержит только умерщвленные бактерии человеческого и бычьего туберкулезного штамма, потому риск заразиться сведен практически к нулю. Но до года выполнять туберкулиновые пробы бессмысленно. Как показала многолетняя медицинская практика, в этом возрасте результаты реакции Манту у детей в этом возрасте часто оказываются ложными. Обусловлено это интенсивным формированием иммунитета, в том числе и к туберкулезу после прививки БЦЖ, сделанной в первые дни после рождения малыша. Вот почему необходимо сделать первую прививку Манту в 1 год.
Иногда тесты переносят, если по каким-либо причинам вакцинация БЦЖ в роддоме была отложена и выполнена на 1-2 месяца позднее. В этом случае делают Манту примерно в полтора года – сроки зависят от того, насколько была отложена и по каким причинам противотуберкулезная вакцинация. Этот метод считается безопасным и ничем не угрожающим детской жизни. Манту в 1 год нужна чаще, если кроха контактировал с инфицированными туберкулезом людьми или есть подозрения, что угрожающий здоровью контакт был.
Как подготовиться к первой процедуре Манту
Никакой особенной подготовки к пробе Манту в 1 год не требуется. Подготовка к Манту в 1 год включает такие несложные моменты:
- Осмотр и наблюдение за малышом дома. Если он весел, бодр, хорошо ест и спит, играет, очевидно, что он готов к процедуре.
- Перед тем, как проводится реакция Манту, малыша обязательно осматривает детский врач.
- Рекомендуется также тщательно измерить температуру. Даже небольшие изменения, симптомы начинающейся простуды являются причиной переноса туберкулиновой пробы.
Как проводят пробу Манту в 1 год
Раствор вводится подкожно в правое или левое предплечье в нижней его части. Сразу же после введения раствора образуется небольшая папула, так называемая «пуговка». Это нормальная реакция, в зависимости от того, как организм будет воспринимать введенный туберкулин «пуговка» будет расти или уменьшаться. Оценка результатов пробы проводится через 72 часа. Чтобы результаты были достоверными, потребуется соблюдать в этот период определенный режим. Об этом родителей подробно инструктируют медицинские работники, но поскольку зачастую они все равно нарушаются, стоит повторить несложные правила еще раз. Все они направлены на то, чтобы случайно не расцарапать папулу и не занести в нее инфекцию.
Чего нельзя делать в течение трех суток после туберкулиновой пробы
- не купать ребенка и не мочить папулу трое суток, хотя подмывать малыша и умывать нужно обязательно;
- следить за тем, чтобы малыш не расчесывал ранку и кожу вокруг нее. Чтобы не допустить этого, следует не заклеивать папулу пластырем, а просто отвлекать ребенка играми и интересными занятиями;
- не позволять ребенку тесно контактировать с домашними животными;
- ни в коем случае не протирать папулу спиртовыми растворами, не смазывать лосьонами или кремами, тем более – зеленкой или Спасателем.
Если же по неосторожности папула была повреждена или на нее попала вода, следует обязательно сообщить об этом врачу. Скорее всего, туберкулиновую пробу придется провести повторно.
Кому нельзя делать пробу в 1 год
Когда можно и когда нельзя ставить Манту – интересуется каждый родитель, переживающий о здоровье и жизни малыша. Основное противопоказание к выполнению тестирования – это любые инфекционные заболевания на любой стадии. Кроме того, у детей в возрасте одного года это также может быть прорезывание молочных зубов. Манту в 1 год ставят через месяц после полного выздоровления ребенка, и ни в коем случае не раньше. В противном случае пробы могут дать положительный результат, в то время как на самом деле туберкулезная инфекция будет отсутствовать.
Другие противопоказания:
- любые кожные заболевания и высыпания;
- ревматизм;
- эпилепсия;
- бронхиальная астма.
Если известно, что ребенок аллергик, целесообразность выполнения туберкулиновой пробы заранее оговаривается с врачом. Придерживаясь этих правил, можно избежать негативных последствий после пробы Манту, не отказываясь от нее.
Важно! Определение на ранних стадиях туберкулеза легких позволит как можно раньше начать лечение, предотвратить осложнения и полностью восстановить здоровье маленького ребенка без последствий на всю жизнь. Именно для этого и нужна проба Манту в таком раннем возрасте.
Какие результаты должны быть у ребенка в 1 год
Реакция Манту у детей в 1 год оценивается, как и у детей старшего возраста и школьников, спустя трое суток. Но есть и некоторые отличия, поскольку, как уже говорилось выше, иммунитет грудничка находится еще в процессе формирования. Реакция Манту в 1 год у ребенка бывает, как и у старших детей, положительной, сомнительной или отрицательной:
Отрицательная реакция Манту в 1 год
В норме размеры первой папулы не больше 1 мм, нет никаких покраснений и уплотнений, только небольшой след от инъекции.
Сомнительная реакция Манту в 1 год
Размеры уплотнения превышают 1 мм, но не более 4 мм. При этом границы папулы четко выражены, она заметно возвышается над поверхностью кожи, вокруг нее часто образуется красный ореол. Такая реакция может быть в том случае, если туберкулиновая проба выполнялась с нарушением техники проведения. Или же родители не соблюдали дома рекомендации врача. Но иногда это признак истинного инфицирования туберкулезом, потому потребуется провести дополнительные обследования, показать малыша фтизиатру, а также проверить его окружения, чтобы обнаружить распространителя инфекции.
Характеристики положительной пробы Манту в 1 год
Если папула больше нормы на 4 мм, то речь идет о положительной реакции. Бугорок и покраснение ярко выраженные. В первую очередь будет проведена повторная туберкулиновая проба, и только после получения ее результатов врач скажет, что делать дальше.
Гиперергическая реакция
Проявляется образованием большого волдыря, гнойника, язвы на месте введения туберкулина, диаметр папулы при этом может достигать 15-17 мм. Причины положительной реакции чаще всего в наличии большого количества микобактерий туберкулеза в детском организме. В отдельных случаях это может объясняться неправильным уходом после пробы.
Но если нет следа от Манту в 1 год, спешить радоваться тоже не стоит. Это может говорить о том, у ребенка после вакцинации БЦЖ в роддоме попросту не выработался иммунитет к опасному заболеванию.
Важно! У детей грудничкового возраста вместе с результатами туберкулиновой пробы также будут оценивать рубец после прививки БЦЖ. Если рубец хорошо заметен на коже ребенка, скорее всего, реакция на Манту будет положительной.
В таком случае беспокоиться стоит только в том случае, если диаметр папулы превышает 16 мм. Также срочно обратиться к врачу следует в том случае, если рубца после БЦЖ нет (это означает, что прививка против туберкулеза не сработала), а пробы Манту дали положительный результат.
Какие бывают осложнения Манту в 1 год
Разные дети по-разному переносят Манту в год, у каждого ребенка свои особенности организма. Отсутствие аппетита, вялость, сонливость – родители часто обращаются к педиатру именно с такими жалобами, опасаясь, что это признаки положительной реакции Манту. У некоторых малышей бывает температура после пробы Манту. Но это скорее реакция на стресс после посещения шумной улицы, больницы, действия врачей и неприятного укола, а не возможные осложнения и отклонения.
Самые неприятные последствия Манту – это получение ложноположительного результата, так как в этом случае здорового ребенка будут многократно отправлять на повторные пробы, могут назначить проведение флюорографии, которая очень вредна в таком возрасте. Еще хуже, если грудничку назначат противотуберкулезное лечение с использованием серьезных антибактериальных препаратов, тогда как он на самом деле совершенно здоров. Потому родители с самого начала должны серьезно отнестись к первой пробе Манту и придерживаться всех рекомендаций врача, чтобы с первого раза получить достоверный результат.
Чем можно заменить Манту
При выявлении аллергии в ответ на Манту в 1 год является поводом задуматься о том, чтобы подобрать альтернативный метод определения опасного заболевания легких. Аллергическая реакция на туберкулин встречается крайне редко, но если это ваш случай, потребуется подобрать другой способ выявления наличия туберкулезной инфекции или ее отсутствие у ребенка. Также альтернатива нужна, если у малыша уже отмечалась аллергия на лекарственные препараты или другие раздражители.
Диаскинтест — доступная альтернатива
Сегодня врачи все чаще вместо Манту проводить Диаскинтест. Суть процедуру та же, с той разницей, что подкожно вводится аллерген другого состава. Такое тестирование дает более точные результаты и реже вызывает побочные эффекты. Как и Манту, Диаскинтест делают в любой поликлинике или центре вакцинации, купить препарат можно в аптеке.
Вывод
Манту в 1 год делают, чтобы определить на ранних стадиях наличие или отсутствие возбудителей туберкулеза в детском организме. Норме Манту в 1 год соответствует небольшой след от укола, в диаметре не более 1 мм, без выраженных покраснения и припухлости. Но даже при положительной пробе Манту паниковать преждевременно не стоит. В любом случае только опытный врач может определить, необходимо проводить дальнейшие обследования, или же оснований для беспокойств нет.
Кто сказал, что вылечить туберкулез невозможно?
Если лечение врачей не помогает полностью избавиться от туберкулеза. Таблеток приходится пить все больше. К туберкулезу присоединились осложнения от антибиотиков, а результата нет. Узнайте, как наши читатели победили туберкулез… Читать статью >>
Автор: Поспелова Ирина
stoptubik.ru
Манту у грудничка
С помощью реакции Манту врачи определяют наличие в организме возбудителя туберкулеза. Туберкулиновую пробу нельзя считать прививкой, хотя она и вносится в календарь прививок. Эту медицинскую манипуляцию проводят абсолютно всем детям, даже имеющим мед. отвод от других вакцинаций. Зачем ставят Манту и как уберечься от постановки ошибочного диагноза?

Несколько фактов о Манту
Пробу Манту проводят посредством введения туберкулина, который получают из палочек Коха. Точнее, из веществ, оставшихся после их разрушения.
Изначально введение туберкулина в организм производилось без применения уколов. Его просто распределяли на поврежденные участки кожи. Подкожные инъекции предложил врач из Франции Манту, давший туберкулезной пробе свое имя.
До выведения туберкулина врачи применяли вытяжку из туберкулезных бактерий. Ее нагревали, чтобы обезвредить. В альттуберкулине содержалось множество побочных веществ. Это часто приводило к тому, что начиналась аллергия, которая мешала поставить правильный диагноз.
Современные технологии позволяют очищать туберкулин, удаляя все белковые составляющие. Это позволяет избежать большого количества аллергий и повысить точность при диагностике. Спровоцировать обманчивую реакцию могут консервирующий фенол, Твин, используемый в качестве стабилизатора или хлорид натрия, содержащиеся в пробе. Поставить диагноз только по увеличенной реакции Манту нельзя. Необходимы дополнительные обследования и консультации специалистов.
В каком возрасте делают пробу Манту?

Для выявление палочки Коха в организме и защиты от эпидемий туберкулеза реакция Манту проводится повсеместно и ежегодно, начиная с года. В исключительных случаях может ставиться с 2-месячного возраста. Даже если у человека еще не начали проявляться симптомы болезни, туберкулин обнаружит инфекцию при ее наличии. Место укола у инфицированного будет более заметным, пуговка при этом увеличивается не менее чем на 4 мм по сравнению с предшествующим показателем.
По реакции Манту у ребёнка определяют, есть ли необходимость ставить еще одну прививку БЦЖ. Отрицательный показатель пробы говорит о необходимости повторной вакцинации.
Специфика инъекции
Для подкожного введения требуется совсем небольшое количество туберкулина. Препарат, вводимый в детском возрасте, называется 2ТЕ, т.е. две туберкулезные единицы. Всем известная «пуговка» появляется из-за того, что в этом месте начинают скапливаться лимфоциты, уплотняя данный участок и вызывая покраснение. То насколько изменится место укола, зависит от нескольких факторов.
Болел ли человек туберкулезом ранее. В этом случае организм будет вырабатывать особый вид лимфоцитов, формирующих «пуговку».
Заражен ли в данный момент. Проба выявит присутствующие отклонения и будет далека от нормальных размеров.
Абсолютно здоров. Место инъекции постепенно заживет без малейшего отпечатка.
Всем новорожденным уже в роддоме проводят вакцинацию БЦЖ. Именно в этот момент малыш получает первую порцию болезнетворных бактерий. Этим объясняется тот факт, что у годовалых детей нормальным считается превышение размеров пробы в 1 см. Постепенно организм тренируется и учится противостоять инфекции, поэтому след от Манту здорового малыша не превышает 4-6 мм. Иногда график прививок меняется в индивидуальном порядке, и проба Манту вводится перед БЦЖ. По какой причине это делают?
Проводить подобные манипуляции можно только с детьми старше 2 месяцев. Обычно это происходит, когда у ребенка в первые дни жизни есть противопоказания к прививке. Затем их снимают, но перед вакцинацией необходимо убедится, что малыш не был инфицирован. Для чего и проводится самый простой тест туберкулином.
Между пробой Манту и прививкой должно пройти не меньше 3 и не более 14 дней. Так как влияние на результат могут оказать другие вакцины, потребуется выждать не меньше месяца с момента последней прививки до туберкулиновой инъекции. Месяц необходим и на восстановление маленького организма после вирусных и инфекционных болезней или аллергических реакций. Только при выполнении этих условий можно ставить Манту.
Изменение размеров пробы фиксируют спустя трое суток после инъекции. Эти сведения позволяют судить о способности организма отвечать на возбудитель туберкулеза.
Различные реакции на пробу Манту

Третий день после введения туберкулина является показательным. За это время «пуговка» изменяется, становится плотной, вызывает покраснение или исчезает вовсе. При проверке в расчет берется не вся область покраснения, а только та, в которой образовалось уплотнение (оно может быть меньше). От того, каким будет результат, зависят дальнейшие прогнозы.
Отрицательная проба
Абсолютно незаметное место инъекции. Без признаков покраснения и уплотнения на коже. Это свидетельство того, что организм либо не встречался с палочкой Коха вовсе, либо это произошло настолько давно, что инфекция полностью уничтожена. Подобный результат считается нормой для детей школьного возраста. Ведь с момента введения вакцины БЦЖ прошло достаточное количество времени.
Сомнительная проба
Прививка Манту не вызывает уплотнение кожи, а покраснение совсем незначительное, размером от 2 мм до 4 мм. Это также говорит об отсутствии в организме ребенка возбудителя туберкулеза.
Положительная проба
При этом отмечается и покраснение, и уплотнение. Признак присутствия в организме палочки Коха. Инфицирование стимулировало образование особых лимфоцитов, борющихся с вирусом. Оно могло произойти естественным путем и передаться от больного человека, либо возникло искусственно через вакцинацию БЦЖ.
- Слабой реакция считается, если диаметр уплотнения не превышает 9 мм;
- средней, когда между границами «пуговки» от1 до 1,5 см;
- проба от 15мм до 16 мм является выраженной;
- чрезмерная реакция не только видна на кожных покровах (более 1,7 см), но вызывает воспалительные процессы в лимфоузлах.
При проверке реакции Манту у ребенка обязательно учитывается период, прошедший с момента вакцинации БЦЖ. Поэтому увеличенные до 17 мм размеры папулы в годовалом возрасте считаются допустимыми. Состояние и размер послепрививочного шрама также берется во внимание. У детей со шрамом 8 мм, «пуговка» тоже может быть большая. Если отметинка в месте укола едва заметна (менее 2 мм), то и реакция Манту у здорового грудничка в год будет меньше 11 мм. Когда малыш вырастает, величина шрама перестает иметь значение.
Малыши из группы риска
 Читатели Ogrudnichke.ru рекомендуют:
— Обзор самых популярных витаминных добавок для детей от компании Garden of Life
Читать статью >>>
Читатели Ogrudnichke.ru рекомендуют:
— Обзор самых популярных витаминных добавок для детей от компании Garden of Life
Читать статью >>>— Как продукция компании Earth Mama может помочь молодым родителям в уходе за грудничком? Читать статью
— Донг квай (Dong Quai) – удивительное растение, помогающее сохранять молодость женскому организму Читать подробнее…
— Витаминные комплексы, пробиотики, омега-3 от компании Garden of Life, разработанные специально для беременных женщин Узнать подробности >>>
Есть несколько причин, по которым возбудитель туберкулеза поражает детей грудного возраста:
- слабая иммунная система ребенка;
- введение БЦЖ было неэффективным;
- генетическая предрасположенность;
- неблагоприятные домашние условия.
Точное установление причины болезни очень важно. Если травмирующий фактор не выявлен, лечение будет малоэффективным и медленным. В дальнейшем из-за этого у детей могут возникнуть рецидивы и заболевание перейдет в хроническую форму.
Новорождённый инфицируется следующими путями:
- внутриутробный;
- в процессе родов;
- активным способом, от больного родственника;
- любой другой контакт с возбудителем болезни при отсутствии или неэффективности БЦЖ.
Консультация фтизиатра после положительной пробы
Если педиатр при проверке Манту замечает у ребенка отклонения от нормы, он незамедлительно направляет его в тубдиспансер для дополнительного обследования.
Фтизиатры будут делать свое заключение о состоянии здоровья грудничка на основании детального обследования. Начинается все с осмотра и опроса родителей. Возможно, ребенок был в контакте с инфицированным или у него появились первые признаки болезни.
При диагностике туберкулеза детей старше 1 года направляют на рентген легких, но для младенцев стараются избежать этой процедуры. В некоторых случаях без рентгенологического обследования нельзя обойтись, ведь оно в данной ситуации считается самым точным. Врач может дать направление на:
- рентгенографию;
- рентгеноскопию;
- компьютерную томографию;
- магнитно-резонансную томографию.
Дополнительно проводится анализ мокроты. С его помощью в биологической жидкости выявляют палочку Коха. Также проводится исследование крови. Сделать это можно тремя способами: сдать общий анализ, ИФА или ПЦР. Последний обладает наибольшей точностью.
Ставить малышу диагноз по результатам одного обследования не рискнет ни один опытный врач. Только комплексное обследование поможет подтвердить инфицирование и определить индивидуальные особенности заболевания.
Нужно ли готовиться к Манту

Несмотря на то, что назвать Манту полноценной прививкой нельзя, подготовить к ней ребенка все-таки стоит. Для этого необходимо следовать нескольким простым правилам:
- режим дня за несколько дней до пробы Манту должен строго соблюдаться;
- ежедневные прогулки с малышом тоже обязательны;
- нужно избегать мест скопления народа и отказаться от визитов к друзьям и знакомым;
- в день прививки необходимо правильно подобрать одежду, предпочтение отдается натуральным тканям и свободному крою, чтобы в месте инъекции не возникало трения;
- посещение педиатра перед посещением прививочного кабинета обязательно, без его разрешения пробу Манту ребенку ставить не будут;
- аллергичным детям желательно дать антигистаминные препараты до проведения манипуляции;
- не нужно вводить малышу новый прикорм.
Когда ставить Манту нельзя?
Прививочный календарь разрабатывался детально и со всей тщательностью. Между внесенными в него вакцинациями и плановыми пробами Манту предусмотрены существенные временные интервалы. Эти периоды предназначены для восстановления детского организма после прививок.
Если график сбивается по причине заболевания или из-за других факторов необходимо выдержать месяц, а лучше полтора с момента предыдущей вакцинации. В случаях, когда для прививки использовались живые вакцины, мед.отвод от Манту может достигать двух месяцев.
Родителям иногда сложно выполнить данные предписания. Особенно, если речь идет об устройстве в детский сад. Необходимо помнить, что любая прививка является стрессом для организма, а совместного влияния нескольких препаратов малыш может просто не выдержать.
Подождать не меньше месяца придется, когда ребенок перенес какое-либо заболевание или в детском учреждении вводился карантин.
Проведение реакции Манту раньше предписанного срока может серьезно сказаться на здоровье ребенка и дать совершенно искаженный результат. Поэтому не нужно стараться поскорее поставить Манту, безопаснее будет выдержать необходимые сроки и не дрожать от ложного результата.
Уход за прививкой
Для чего врачи предупреждают, что «пуговку» нельзя чесать и мочить? Если расчесать прививку грудничку будет затруднительно, то намочить он ее вполне может, да и мама по привычке способна искупать малыша, забыв о Манту.
Дело в том, что если мочить Манту или любую другую прививку появляется вероятность развития аллергической реакции. При туберкулиновой пробе больший вред нанесут трение или обработка какими-либо препаратами, чем вода. Поэтому, в целом, можно мочить место укола. Результат исказится только в том случае, если вместе с водой в ранке окажется инфекция.
Если ребенок все-таки намочил прививку, не стоит паниковать. Достаточно просто промокнуть «пуговку». Если в организме нет палочки Коха, вода не станет причиной такой бурной реакции.
Мочить Манту намеренно, избегая медицинских рекомендаций, не стоит. Если после осмотра педиатр даст направление в тубдиспансер, сообщение о том, что данный участок был намоченный, не поможет избежать этого визита.
Ежегодное проведение реакции Манту – стандартная процедура. Увеличивают количество проб при подозрениях развития туберкулеза. Изменения пробы будут контролировать каждые 3 месяца. Но такая периодичность иногда приводит к бустерному эффекту, при котором папула увеличивается из-за частых инъекций, а не из-за возбудителей болезни. Поэтому диагноз может быть поставлен ошибочно.
Читайте также:
ogrudnichke.ru
Ответы@Mail.Ru: Зачем делать Манту?
Ее надо делать, это на туберкулез проверка, и не надо пропускать, это же не всю жизнь надо делать. Зато будете точно знать, что в этом плане с вашим ребенком все в порядке
Вот потому, что он часто болеет, нужно делать манту каждый год, чтобы знать, вс ли нормально с легкими.
Реакция Манту для ребенка — то же самое, что для взрослых флюорография легких. Учитывая ситуацию с туберкулезом ее все-таки лучше делать..
да. манту лучше делайте — намного безопаснее, чем сама болезнь. Тем более, что в садике могут потом воспротивится (не захотят брать) , что нет прививки и т. д. Много будет головняка. (По крайне мере в Украине)
Пробу Манту, применяют с целью отбора подлежащих прививке против туберкулеза лиц и раннего выявления туберкулеза. Ее проводят систематически, раз в год, независимо от предыдущего результата и относят к обязательным профилактическим осмотрам (ст. 8 Закона Украины от 5 июля 2001 года № 2586-ІІІ «О борьбе с заболеванием туберкулезом») . Препарат, которым проводят эту пробу (туберкулин) , не является вакциной, а содержит только специфический аллерген. Лица, у которых выявлена положительная реакция на туберкулин, согласно приказу Минздрава Украины от 29.07.96 г. №233 «Об утверждении инструкций относительно предоставления медико-санитарной помощи больным туберкулезом» направляются в противотуберкулезный диспансер (кабинет) для углубленного обследования и решения вопроса о необходимости лечебно-профилактических мероприятий. Проба Манту не является обязанностью родителей или детей. В случае отказа от приема в детский сад или школу можно использовать заявление следующего плана: Фтизиатру детской поликлиники №__ тубдиспансера ____________ района Уважаемый фтизиатр! В связи с требованием терапевта №__ участка детской поликлиники №__, (ФИО участкового врача) о постановке моему ребенку, (ФИО ребенка) , пробы Манту, либо сдачи туб-минимума, как необходимом условии выдачи медкарты для детского сада, обращаю Ваше внимание на то, что данное требование противоречит ряду норм действующего законодательства, в том числе: 1) Постановлению Главного государственного санитарного врача г. Москвы от 2 ноября 2000 г. № 12 «Об отмене постановления № 33 от 13 августа 1992 г. « О запрещении приема в детские дошкольные учреждения и школы детей непривитых против туберкулеза, полиомиелита, дифтерии, коклюша, кори, столбняка» ; 2) ст. 26 Всеобщей Декларации Прав Человека и ст. 43 Конституции РФ (о праве на образование, в том числе дошкольное) ; 3) ст. 5, ч. 1 Закона РФ об образовании (о возможности получения образования гражданами РФ независимо от состояния здоровья, убеждений и других факторов) ; 4) ст. 32 (о согласии на медицинское вмешательство) и ст. 33 (о праве на отказ от медицинского вмешательства) «Основ законодательства РФ об охране здоровья граждан»; 5) ст. 7, ч. 3 Закона «О предупреждении распространения туберкулёза в Российской Федерации» (об оказании противотуберкулёзной помощи несовершеннолетним, где «противотуберкулезная помощь» определяется как «совокупность социальных, медицинских, санитарно-гигиенических и противоэпидемических мероприятий, направленных на выявление, обследование и лечение, в том числе обязательное обследование и лечение, диспансерное наблюдение и реабилитацию больных туберкулезом» только с согласия их законных представителей) ; 6) п. 11 части 1 Европейской Социальной Хартии (о праве каждого человека на использование любых мер, позволяющих ему обеспечить наивысший достижимый уровень здоровья) . Действующим законодательством не предусмотрено никаких последствий отказа от постановки пробы Манту или от сдачи туб-минимума. Ведомственные документы, противоречащие федеральному законодательству, незаконны и исполнению не подлежат. Также обращаю Ваше внимание на то, что то препарат, применяемый для пробы Манту, вреден для здоровья, так как содержит фенол. Имея в виду вышеизложенное, считаю применение пробы Манту или заменяющую ее рентгенограмму, входящую в туб-минимум, бессмысленным, вредным и опасным. Прошу Вас обеспечить оформление медицинской карты для моей дочери в безусловном порядке, без требований о пробе Манту или иныхпроцедурах, связанных с введением в организм посторонних веществ или ионизирующими излучениями. В случае Вашего отказа прошу Вас изложить его обоснование в письменном виде, после чего оно может быть направлено в соответствующие органы и организации для принятия мер по пресечению противоправных действий, а также опубликовано в прессе. Выражаю надежду, что этого не потребуется. Дата, подпись. И никогда не слушайте директоров садиков…. у них свои законы, а у Вас свои!!!
Чтобы узнать не болен ли туберкулезом. Потому что лучше лечить в самом начале, а не тогда, когда уже будут явные симптомы. Вреда от нее нет, но если ребенок болеет, то может быть неверный результат и Вам придется много бегать, чтобы исключить наличие болезни (туберкулеза) . Здоровья Вам и Вашему ребенку
манту-это проба на туберкулёз. делая Вам манту врачи проверяют есть у вас туберкулёз или нет. всё зависит от размера манту, если она становится слишком большой-Вам дают направление на повторный анализ.
Реакцию Манту делают для ранней диагностики туберкулеза. И следит за этим врач, который наблюдает за здоровьем вашего ребенка.
Основным методом диагностики туберкулеза является манту. Маленькая пуговка папула на ручке, образовавшаяся после укола, даст точную информацию. В роддоме каждому ребенку делают прививку БЦЖ. К первому дню рождения на месте инъекции образуется крохотный, едва заметный рубчик. С этого возраста раз в год следует проводить проб Манту — проверять реакцию организма. Специальной тоненькой иглой под кожу вводится туберкулин — получаются «часики» . Их не нужно ни заклевать пластырем, ни смазывать. Одно условие не мочить. На 3-й день на месте укола образуется небольшое уплотнение — папула, которую и будут оценивать. Ее размер не должен превышать 5 мм. Измеряют не покраснение, а ту пуговку, которая прощупывается при надавливании. Это не опасно? Доктора убеждают, что проба Манту абсолютно безвредна для ребенка, поскольку туберкулин не содержит живых микроорганизмов. Но они же отмечают возможность осложнений после манипуляции: температурной реакции, аллергии. Именно поэтому деткам рекомендуют перед этой пробой пропить антигистаминное средство. А тем у кого диагностирована аллергия, вообще отказаться от ее проведения или отложить на время (если недуг носит сезонный характер) . Кроме всего прочего, ученные вынуждены признать, что точность данного метода не превышает 50%. Естественно, возникает вопрос о его целесообразности. Тем не менее медики настаивают не ежегодной пробе. И утверждают если наблюдать динамику реакции, результаты выявления туберкулеза оказываются более верными. Твой малыш уже ходит в детский сад? Учти, что манту, ровно как и прививки делают в детском учреждении лишь с согласия родителей. Есть альтернатива Существует нетоксичный и неинвазивный (без использования инструментов) метод диагностики — проба Суслова. Он разработан украинскими учеными Института фтизиатрии и пульмонологии. В организм не вводится ничего чужеродного, берется лишь капелька крови из пальца. Затем наносят мазки на стеклышки, где и определяют реакцию. Этот метод совершенно безвреден, более того, его точность составляет практически 100%. Но пока делать такую пробу можно только в институте. Что такое реакция Манту? Реакция Манту — это основной метод профилактического обследования детей на туберкулез. Своего рода иммунологический тест, который показывает, есть ли в организме туберкулезная инфекция. Не думайте, что наличие туберкулезной инфекции автоматически означает, что есть и само заболевание. Это не так. Положительная реакция на пробу Манту очень часто является следствием прививки БЦЖ (противотуберкулезная прививка) , сделанной еще в роддоме. После этой прививки в организме ребенка остается туберкулезная палочка, которая при взаимодействии с туберкулином и дает положительный результат. Даже специалисту иногда трудно отличить заражение туберкулезом от иммунитета, выработанного вследствие прививки Что еще может повлиять на реакцию Манту? Честно говоря, реакция организма на туберкулин является одной из разновидностей аллергии. Именно поэтому имеющиеся аллергические заболевания могут влиять на результат пробы Манту — это и пищевая или медикаментозная аллергия, и аллергический дерматит. Также следует помнить, что помимо имеющихся аллергических заболеваний на результат реакции могут влиять недавно перенесенные инфекции, хроническая патология, возраст. По этой причине делать пробу Манту детям младше 12 месяцев не имеет смысла, потому что результат будет недостоверным или неточным, в связи с возрастными особенностями развития иммунной системы. Не последнюю роль играют и другие сопутствующие факторы: чувствительность кожи, сбалансированность питания ребенка. Даже глисты способствуют положительной реакции Манту. Воздействие на результаты пробы оказывают неблагоприятные экологические факторы: повышенный радиационный фон, вредные выбросы химических производств. Повлиять на результат пробы может и неправильное обращение с “пуговкой”. Следует иметь в виду следующее: не надо мазать место постановки пробы зеленкой, перекисью; пробу нельзя мочит
Манту так и называтся РЕАКЦИЯ! Это не прививка, а проба, делается убитыми микроорганизмами! Она показывает есть ли иммунитет ( сопротивляемость организма) к возбудителю туберкулеза палочке Коха! Делать необходимо так как риск заболеть есть всегда! Если есть реакция значит есть иммунитет, и он справиться с возбудителем проникнувшим в организм ребенка и ребенок не заболеет туберкулезом!!!!
touch.otvet.mail.ru


 проветривайте комнату несколько раз в день и обязательно перед сном, это правило поддерживается даже в холодное время года;
проветривайте комнату несколько раз в день и обязательно перед сном, это правило поддерживается даже в холодное время года; Почти всегда возникает рвота.
Почти всегда возникает рвота. Миндалины, дужки и зев становятся ярко-красного оттенка, который не распространяется на твёрдое нёбо. Ангина обычно проходит к 4-5 дню, если же развивается некротическая её форма – к 10 дню заболевания.
Миндалины, дужки и зев становятся ярко-красного оттенка, который не распространяется на твёрдое нёбо. Ангина обычно проходит к 4-5 дню, если же развивается некротическая её форма – к 10 дню заболевания. Отсутствие лечения, как и самолечение при скарлатине очень опасно!
Отсутствие лечения, как и самолечение при скарлатине очень опасно!
 Это может быть и не настоящая ангина, а только ее синдром, поскольку заболевание воспаляет миндалины, но этот процесс индивидуален.
Это может быть и не настоящая ангина, а только ее синдром, поскольку заболевание воспаляет миндалины, но этот процесс индивидуален.