как давать ромашку грудничку — 25 рекомендаций на Babyblog.ru
Чай травяной известен как натуральное лечебное и общеукрепляющее средство. Важно разобраться, как и в каких случаях его правильно использовать.
Растения обладают целой гаммой полезных веществ, например, помогают справиться с простудой, заболеваниями желудка и кишечника. Каждое растение содержит свой набор лечебный свойств, поэтому важно знать какими именно, особенно, когда мы их применяем в лечении деток, здесь не обойтись и без консультирования с врачом. Травяные чаи могут вызывать аллергию у детей.
Лекарственные растения содержат:
· Алкалоиды — элементы сильного действия (морфин, атропин).
· Фенолы — соединения дезинфицирующего и бактериостатического действия.
· Флавоноиды — натуральне красители (рутин) растений содержаться в стеблях фиалки, цветках бузины черной. Обладают противоаллергическими и противоспалительным эффектом.
ЛИПА
Из липы очень ароматный чай! Она незаменима при простуде и грипе, так как является отличным потогонным средством.
Способ применения: на 2/3 стакана кип ятка насыпать чайную ложку сухих цветков липы, настаивать 15 минут. Рекомендуется принимать 3 раза в день между приемами пищи. Можно детям до года.
МЯТА ПЕРЕЧНАЯ
Чай из мяты также ароматен и вкусен. Применяется чаще при проблемах с пищеварением, снимает боли в животике.
Способ применения: На стакан кипятка — чайная ложка листьев, настаивать 5 минут под крышкой. Процедить и давать по 2-3 ч. л. Рекомендуется использовать не раньше 1 года.
ТМИН
Используется настой тмина, как антибактериальный и расслабляющий по действию. Влияет на роботу пищеварительной системы, в частности помогает при вздутье… Используется при рахите, диспепсии.
Способ применения: Чайную ложку растертых семян тмина залить стаканом кипятка. Настаивать 15 минут. Рекомендуется использовать только с двух лет.
ПОДОРОЖНИК
Используется настой в качестве противовоспалительного, антибактериального средства. При воспалении горла, полости рта и дыхательных путей достаточно эффективно…
Способ применения: Пол чайной ложки залить 1-1,5 стакана воды, кипятить на водяной бане в течение 15 минут. Можно использовать до года.
Можно использовать до года.
МАЛИНА
Настой из малины принимают для снижения температуры и применяется при простудах, болезнях горла.
Способ применения: На стакан кипятка чайную ложку листьев малины, настаивать 20 минут. Можно использовать до одного года.
МЕЛИССА
Достаточно хорошее средство для успокаивания нервной системы и устранения дискомфорта в желудке.
Способ применения: На стакан кипятка чайную ложку листьев мелиссы, настаивать 10-15 минут. Давать по 2-3 ч.л. 3 раза в день. Можно использовать до одного года.
ЧАБРЕЦ
Настой применяется при влажном кашле, он обладает отхаркивающим, болеутомляющим и успокоительным эффектом.
Способ применения: Одну чайную ложку травы бросить в термос, залить 1\2 стакана крутого кипятка, настоять 20 минут под крышкой. Процедить, давать малышу теплым по 1\4 стакана в день. Можно использовать после года.
ФЕНХЕЛЬ
Настой достаточно эффективен для снятия боли в животике, борется с вздутием, и коликах у грудничков. Чай из фенхеля можно использовать при катарах дыхательных путей.
Чай из фенхеля можно использовать при катарах дыхательных путей.
Способ применения: На стакан кипятка чайную ложку травы, настаивать 5 минут под крышкой, потом процедить, остудить и давать ребенку 2-3 раза в день в небольших количествах. Можно использовать до одного года.
КРАПИВА
Обладает кровоостанавливающими свойствами, помогает при анемии, поднимает иммунитет.
Способ применения: На стакан кипятка чайную ложку сухих листьев крапивы, настаивать 15 минут под крышкой. Дается в виде чая, можно подсластить напиток небольшим количеством меда, если у крохи нет аллергии, или сахаром. Можно использовать до одного года.
РОМАШКА
Отвар ромашки снимает воспаление, успокаивает нервную систему, улучшает сон ребенка, обладает ветрогонным действием, незаменим в лечении простудных заболеваний. Можно давать детям с 6 месяцев.
Способ приминения: 3 ч.л. сушеной ромашки залить крутым кипятком(200 мл), настоять 10 минут, потом процедить, можно добавить сахар, мед или фруктозу.
Ромашка для детей. Польза для детского организма.
Чай из цветков ромашки является практически единственным травяным напитком, разрешенным младенцам. В ромашке очень много полезных веществ, его используют для улучшения состояния всех систем организма, улучшения состояния кожи малыша. Ромашка для детей может применяться в виде чая, настоя, используют ее для приготовления ванночек для купания.
Полезные свойства ромашки
В цветках ромашки аптечной содержится большой перечень витаминов и микроэлементов. Есть в них кумарины, флавоноиды, аскорбиновая кислота, каротин, холин, полисахариды и органические кислоты. Настой из ромашки полезен для кровеносной, иммунной, нервной, пищеварительной системы. Чай из ромашки:
- оказывает спазмолитическое, противовоспалительное действие;
- снимает нервное напряжение;
- уменьшает спазмы кишечника, улучшает пищеварение;
- укрепляет иммунитет, активизирует защитные силы организма;
- эффективен в борьбе с инфекциями;
- обладает обезболивающими свойствами.

Ромашковый чай детям полезен тем, что он помогает избавиться от колик в животиках, которые не дают покоя младенцам. У грудных детей не сформирована микрофлора кишечника, пища не всегда правильно усваивается. Из-за этого может быть повышенное газообразование, запоры или понос. Все это сопровождается болезненными ощущениями в области живота. Ребенок плачет, плохо спит, теряет в весе. После осмотра педиатра, если он не обнаружит других причин боли и плача, можно давать малышу ромашковый чай.
Цветки ромашки могут использоваться для приготовления отвара. В нем можно купать новорожденного. Ромашка благоприятно воздействует на кожу, снимает раздражение, которое может появиться от подгузника. Хорошо помогает ромашка при потнице, аллергической сыпи. Ванны с добавлением этого растения способствуют более крепкому сну, поскольку успокаивают ребёнка.
Готовый ромашковый чай
В аптеке продается готовый ромашковый чай, именно на него стоит обратить внимание, если сбор будет использовать для грудничка. Самостоятельно собирать растение не стоит, если только цветы не были собраны на собственном дачном участке. Собирать цветы рядом с автомобильными дорогами нельзя, они пропитаны выхлопными газами, могут содержать радиоактивные вещества.
Самостоятельно собирать растение не стоит, если только цветы не были собраны на собственном дачном участке. Собирать цветы рядом с автомобильными дорогами нельзя, они пропитаны выхлопными газами, могут содержать радиоактивные вещества.
Готовые аптечные сборы выпускаются в разных формах:
- гранулированный чай;
- дозированный, в фильтр-пакетиках;
- в рассыпном виде.
Гранулированная форма чая — наиболее подходящий вариант ромашки для детей до года. В гранулах содержится экстракт ромашки, их очень легко растворить в теплой воде. Некоторые производители добавляют в такой чай мальтодекстрин, чтобы подсластить чай. Грудным детям такой чай нравится.
Ромашку россыпью лучше использовать для взрослых, ее нужно готовить, тщательно соблюдая пропорции, процеживать, чтобы в чай не попали частички цветов.
Чайные пакетики с ромашкой использовать удобно. Не стоит переживать, что доза будет превышена. Один пакетик строго рассчитан на одну чашку напитка.
Как заваривать ромашку для детей
На аптечной упаковке всегда есть инструкция по приготовлению, лучше руководствоваться ею, если нет особых указаний педиатра.
Для приготовления настоя для принятия внутрь потребуется взять 1 чайную ложку сухих цветов, залить стаканом кипятка. Настаивать под крышкой 15 минут. Если малыш не желает пить чай из ромашки, можно добавить в него немного сахара. Это может быть и мед, но нужно убедиться, что у ребенка нет аллергии на эту сладость.
Для приготовления настоя для полоскания 3 ч. ложки цветов нужно залить стаканом кипятка. Через 30 минут настой будет готов. Его нужно давать ребенку для полоскания горла или рта. Если малыш еще не умеет использовать полоскание, можно смачивать марлю в растворе и протирать воспаленные участки.
Чтобы приготовить отвар для принятия ванночки, потребуется 3 ст. ложки сухих цветков ромашки. Они заливаются литром кипятка, смесь доводится до кипения, плотно накрывается крышкой и оставляется на полчаса. Затем смесь тщательно фильтруется, разводится в 10 литрах теплой воды для купания.
Затем смесь тщательно фильтруется, разводится в 10 литрах теплой воды для купания.
Противопоказания и возрастные ограничения
Явного возрастного ограничения по возрасту для приема ромашки не существует, главное, соблюдать пропорции и правильно готовить отвар.
- Противопоказанием является индивидуальная непереносимость ромашки. Следует быть осторожным, предлагая впервые малышу чай из этого растения. Начинать нужно с минимальных доз. Если возникли хоть малейшие проявления аллергии, стоит прекратить прием препарата.
- Запрещено принимать чай из ромашки вместе с мочегонными и седативными препаратами. Ромашка обладает успокоительным и мочегонным эффектом, поэтому при приеме лекарств может возникнуть передозировка.
- Нельзя заниматься самолечением, назначать ребенку ромашковый чай самостоятельно, без ведома педиатра.
- Ромашка не дает железу усваиваться в полной мере, поэтому большое количество напитка из нее противопоказано детям, находящимся на грудном вскармливании.

Рекомендации по приему ромашкового чая
При приеме ребенком ромашкового чая нужно строго соблюдать дозировку, назначенную врачом. Для снятия болевых ощущений, успокоения ребенка при кишечных коликах достаточно после кормления давать ему 15 мл чая. Малышу до года нельзя выпивать более 100 мл напитка в сутки. Обязательно все время приема следить за состоянием малыша, при возникновении аллергической реакции следует обратиться к врачу, прием ромашки нужно прекратить.
Детям после 5 месяцев отвар от ромашки поможет избавиться от кашля при простуде. Отвар ромашки можно давать по 30 мл в теплом виде три раза в сутки. Детям от года до 3 лет следует увеличить дозу до 50-65 мл. Такой отвар сможет снять воспаление, окажет отхаркивающее, потогонное действие.
Автор: Токарева С.В.
Ромашка при простуде у детей: как помочь ребенку | glavrach.com
Простуды в детстве так же неизбежны, как синяки и ссадины, иначе иммунная система так и не научится противостоять инфекциям. Опасаясь, что частый прием лекарств навредит ребенку, многие родители полагаются на домашние средства – ромашку, шалфей и календулу, считая, что травы действуют мягче. Учтите, что ромашка при простуде детям полезна лишь в том случае, если рецепты изтравников не противоречат медицинским рекомендациям.
Опасаясь, что частый прием лекарств навредит ребенку, многие родители полагаются на домашние средства – ромашку, шалфей и календулу, считая, что травы действуют мягче. Учтите, что ромашка при простуде детям полезна лишь в том случае, если рецепты изтравников не противоречат медицинским рекомендациям.
Можно ли вылечить простуду ромашкой
Обычно простуда у ребенка проявляется как воспаление в носоглотке и ротовой полости, вызванное активизацией условно патогенной микрофлоры на фоне переохлаждения и ослабления защитных сил организма. К простудным заболеваниям относят:
• риниты;
• гаймориты;
• назофарингиты;
• ларингиты;
• трахеиты;
• хронические тонзиллиты;
• аденоидиты.
Простуда легко излечивается травами, но при респираторных инфекциях, таких как ангина, грипп или тяжелые случаи ОРВИ, одной ромашки будет мало. Больному нужна этиотропная терапия синдивидуальным подбором антибиотиков или антивирусных препаратов; фитотерапии отводится вспомогательная роль.
Ромашка против простуды: что говорят педиатры
Травники разрешают творить с ромашкой что душа пожелает – пить в виде отвара и настоя, полоскать горло, делать ингаляции, промывать нос. У научной медицины на этот счет иное мнение. Поскольку доказано, что противовоспалительное действие растения в борьбе с простудой проявляется сильнее при местном применении, ромашка назначается детям при боли в горле для полосканий, а при ринитах – для промывания носовой полости.
Не все местные средства одинаково эффективны. В частности, горячие ножные ванны с ромашкой признаны отвлекающим средством, а в виде горячего отвара для ингаляций ромашка детям при кашле поможет только после прекращения острого воспалительного процесса.
При острых инфекциях ингаляции с ромашкой вредны, так как тепловое воздействие способствует размножению микробов. Также запрещено использовать ромашковое масло в компрессионных ингаляторах и небулайзерах, иначе дело закончится пневмонией.
Малышам до 3 лет давать ромашку вообще не стоит, так как до сих пор не получены доказательства ее безопасности для детей младшего возраста. У грудничков ромашковый отвар может вызвать понос, а при частом применении вдобавок нарушает усвоение железа. По этим причинам ромашка при простуде для детей до года разрешается только в виде капель для носа. Ребятишки старше 3 лет могут пить ромашковый отвар или чай в качестве мягкого отхаркивающего и потогонного средства.
У грудничков ромашковый отвар может вызвать понос, а при частом применении вдобавок нарушает усвоение железа. По этим причинам ромашка при простуде для детей до года разрешается только в виде капель для носа. Ребятишки старше 3 лет могут пить ромашковый отвар или чай в качестве мягкого отхаркивающего и потогонного средства.
Как правильно заваривать ромашку ребенку
Для маленьких деток от 1 года до 3 лет подходят только слабые отвары ромашки и разведенный ромашковый чай. Настои можно использовать только после 5 лет, так как в них могут содержаться вредные примеси, разрушающиеся при тепловой обработке.
Безопасные концентрации биоактивных фитокомпонентов для детей ниже, чем для взрослых. Для приготовления отвара требуется 1–1,5 чайных ложки сухого сырья на полтора стакана воды (300 мл). Высушенные соцветия ссыпают в эмалированную кастрюлю и около получаса томят на водяной бане, затем остужают, процеживают и настаивают 40 минут, а потом доливают кипяченой воды до исходного объема.
Если ребенок склонен к аллергии, кастрюлю ставят на медленный огонь и кипятят жидкость 3–4 минуты. В таком случае потери действующих веществ небольшие, зато отвар будет полностью очищен от включений.
На заварку для ромашкового чая потребуется три столовых ложки цветочных головок и поллитра кипятка. Цветки заливают горячей водой, укутывают чайник полотенцем и оставляют на час-два. На одну чашку чая берут 2–3 столовых ложки заварки.
Настои ромашки для употребления внутрь готовят из расчета одна большая ложка соцветий на стакан горячей воды. Цветочные корзинки засыпают в термос, заливают водой, укутывают и дают настоятьсяоколо четырех часов. Настои для полосканий готовят так же, как заварку для чая.
Когда ромашка идет впрок: дозировка и правила применения
Деткам от 3 до 9 лет отвары и настои ромашки дают пить по четверти стакана трижды в сутки; для подростка 10–16 лет разовая доза увеличивается до трети стакана. Если малыш капризничает, подсластите лекарство медом. Продолжительность курса – от 2 недель до месяца и более.
Продолжительность курса – от 2 недель до месяца и более.
Для полоскания горла и промывания носа используют теплый отвар или чай из ромашки, разведенные кипяченой водой в пропорции 1:2. Перед употреблением в жидкость добавляют соль – по чайной ложке на литр. Процедуры повторяют до 4–5 раз в сутки на протяжении недели. Готовые отвары, настои и чаи из ромашки хранятся в холодильнике не более двух дней.
Растущий организм порою выдает непредсказуемые реакции на лекарства. Принимайте ромашку под контролем педиатра – доктор знает о полезных свойствах трав больше, чем соседские бабушки!
Сколько давать ромашки грудничку?
Ромашка – растение, обладающее противовоспалительным, противомикробным, успокаивающим действием. По сути, ромашка является лекарством. Ее натуральное происхождение в совокупности с широким спектром действия создает у большинства мам впечатление, что ромашку можно использовать по любому поводу. Так ли это? Можно ли давать ромашку грудничку? Если да, то в каких количествах? Рассмотрим эти вопросы подробнее.
Настой ромашки для грудничка может быть полезен при простудных заболеваниях, в случае раздражений на коже, а также при проблемах с животиком. При этом нужно знать, что аллергия на ромашку у грудничка не редкость, поэтому прежде, чем использовать ее, необходимо убедиться, что детский организм хорошо реагирует на растение. Купание в ромашке можно начинать сразу же, как заживет пупочная ранка. Для начала готовится слабый отвар и наносится на небольшой участок кожи, если за сутки не возникло покраснений, можно приступать к процедурам. Со временем концентрацию можно увеличить.
При простуде считается, что ромашка для грудничков помогает от горла, будучи противомикробным средством. Конечно, малыш не способен полоскать горло, поэтому можно просто опрыскивать ротовую полость спринцовкой. Также ромашка при простуде у грудничка может использоваться в виде ингаляций. Пары оказывают противовоспалительное действие.
Давно известно, что ромашка налаживает работу желудочно-кишечного тракта, поэтому эффективно использование ромашки при поносе у грудничка, при чрезмерном газообразовании и при запорах. Начинать нужно с мизерных доз, если малыш отреагировал хорошо, можно продолжать.
Начинать нужно с мизерных доз, если малыш отреагировал хорошо, можно продолжать.
Как «приготовить» ромашку?
Прежде чем заняться приготовлением отвара ромашки для грудничка, важно быть уверенным, что в имеющемся сборе не содержатся другие травы, которые могут оказаться опасными. Именно поэтому, когда ромашка предназначается для ребенка, не стоит экономить, покупая траву с рук, лучше зайти в аптеку и купить гарантированно качественную упаковку ромашки для наружного или внутреннего применения.
В том, что касается вопроса, как заварить ромашку для грудничка, нет ничего сложного:
- Если отвар планируется пить, то чайной ложки на стакан кипятка будет достаточно. Запаривается ромашка минут 20, после чего остужается до температуры тела.
- Если ромашка готовится для ванн, то столовая ложка заливается литром кипятка. После остывания до нужной температуры настой добавляется в детскую ванночку с водой.
- Для ингаляций столовую ложку сухой ромашки заливают одним стаканом кипятка, настаивают полчаса, после чего вливают получившийся отвар в литр горячей воды и подносят ребенка дышать испарениями.

Количество ромашки, допустимое для ребенка
Как и в случае с любым другим лекарством в применении ромашки важна дозировка. Конечно, лучше, чтобы врач решил, сколько давать ромашки грудничку, но общие правила все же могут пригодиться. Новорожденному в первый месяц жизни вообще не стоит предлагать настои трав. После месяца максимальное количество отвара не должно превышать объема в 50мл, то есть порции, рекомендуемые малышам, очень малы. Обычно педиатры советуют для налаживания работы кишечника давать по одной чайной ложечке отвара перед едой не больше четырех раз в день. Если использовать настой в качестве лекарства при простуде, то перед тем как поить ромашкой грудничка, его надо покормить, а потом дать ложечку ромашки, чтобы обработать слизистую. Опять же, нельзя переусердствовать и превысить допустимую норму, чтобы лечение пошло на пользу, а не во вред.
Ромашка для Грудничков (Как Приготовить Отвар?)
Все мы знаем, что наши предки лечились травами. Современная медицина достаточно серьезно относится к фитотерапии, если она обдумана и регулируется врачом-профессионалом. Многие травы способны помочь и взрослым, и детям при различных заболеваниях. Одним из самых действенных растений является ромашка для грудничков.
Современная медицина достаточно серьезно относится к фитотерапии, если она обдумана и регулируется врачом-профессионалом. Многие травы способны помочь и взрослым, и детям при различных заболеваниях. Одним из самых действенных растений является ромашка для грудничков.
Содержание:
Ромашка для кормящей мамы
Ванны с ромашкой младенцу
Отвары от кашля
Средство от кишечных колик
Осторожно, аллергия!
Отвар ромашки – это универсальное средство, сырье для которого растет в изобилии почти на всей территории нашей страны.
Положительное действие на организм это растение оказывает во многих случаях:
Ромашка для кормящей мамы
Поскольку вещества, попадающие в грудное молоко, достаются и малышу, кормящей женщине стоит самой пить чай с ромашкой. Такой фито-напиток успокаивает и маму, и дитя, укрепляет иммунитет. К тому же, фитотерапия способствует лактации, улучшает качество молока.
Такой фито-напиток успокаивает и маму, и дитя, укрепляет иммунитет. К тому же, фитотерапия способствует лактации, улучшает качество молока.
Ванны с ромашкой младенцу
Кроху весьма полезно купать в воде с травами. Но здесь очень важна мера и разумный подход. Слишком концентрированный настой может дать аллергическую реакцию – кожную или респираторную. К тому же, травы, в том числе и ромашка, сушат кожу, поэтому купание с ее использованием следует чередовать с купанием в обычной воде.
Настой, применяемый во время водных процедур следует приготовить следующим образом:
1 столовую ложку заливаем 1 литром кипятка, настаиваем примерно 2 часа, процеживаем и смешиваем с водой в ванночке, добиваясь оптимальной температуры. Купать кроху в таком настое не следует дольше 10 минут.
Отвары от кашля
Поскольку бактерицидное действие ромашки доказано наукой и опытом поколений, ее активно применяют для лечения респираторных заболеваний у детей и взрослых. От кашля она также эффективна. Однако, врачи рекомендуют давать младенцам по одной чайной ложке после кормления не более четырех раз в день.
От кашля она также эффективна. Однако, врачи рекомендуют давать младенцам по одной чайной ложке после кормления не более четырех раз в день.
Приготовить отвар можно следующим образом:
1 чайную ложку сухой травы заварить стаканом кипятка, настоять 40-60 минут и процедить.
Отвар ромашки для детей при простуде используется также и в качестве ингаляций.
В этом случае 1 столовую ложку лекарственного растения разводят стаканом кипятка, настаивают около часа, после этого добавляют еще литр горячей воды и остужают до 28-30 градусов. Дышать над целебным паром крохе нужно около 20 минут.
Ингаляции с ромашкой оказывают заживляющее действие на воспаленное горло, повышают местный иммунитет и выводят мокроту из бронхов, способствуя скорейшему прекращению кашля.
Средство от кишечных колик
Ромашковый чай успешно борется не только с простудой, но и с вздутием и метеоризмом, возникающим при становлении процессов пищеварения у грудного ребенка. Чайная ложечка такого целебного напитка перед кормлением поможет малышу пережить период колик наименее болезненно. Каждая мама, которая знает, как заваривать ромашку для грудничка, в состоянии помочь ему избавиться от газов и болей в животике.
Отвар делаем так:
чайную ложку сухих цветов лекарственного растения заливаем стаканом кипятка, настаиваем час. После процеживания можно применять остуженное средство от колик.
Осторожно, аллергия!
Подобная реакция на травы имеет место быть в младенческом возрасте. Чтобы избежать острого приступа аллергии, следует сначала попробовать небольшую дозу отвара.
Если вы решили купать малыша в ванночке с ромашкой, то сначала нанесите на маленький участок кожи раствор и подождите час. Зуд, покраснение и шелушение кожи свидетельствуют о том, что следует избегать купания с отваром этого растения.
В случае профилактики или лечения настоем, который нужно принимать внутрь при простуде или коликах, следует начинать с половины чайной ложки, постепенно увеличивая дозу и следя за самочувствием малыша. Если реакции не последовало, можно смело применять это средство.
Практически на всей территории нашей страны можно найти и самостоятельно собрать ромашку аптечную. Если вы решили поступить именно так, постарайтесь заниматься сбором растения в сухую и теплую погоду. Чем дальше от дорог, предприятий и скопления людей, тем более чистый природный продукт вам достанется.
Если решено приобрести уже готовый сбор, то безопаснее покупать его в аптеке: в этом случае в упаковке не будет посторонних примесей, способных навредить ребенку.
Покупка растения у частников, у бабушек на рынке небезопасна еще и потому, что может быть нарушена технология сушки и хранения, а это может вызвать аллергические реакции или кишечные расстройства, тогда как правильно приготовленный настой ромашки укрепит организм малыша и избавит от болезней.
Купание грудничка в отваре из ромашки . Завариваем ромашку — видео
как заваривать и давать pulmono.ru
Дети грудного возраста часто болеют простудными заболеваниями. Родители не всегда хотят проводить лечение таблетками, чтоб не подвергать их организм химическому воздействию. Им на помощь приходят целебные травы. Благодаря универсальному составу, ромашка при кашле у грудничка может быть отличным средством.
Целебные свойства ромашки
Ромашка по праву считается одним из лучших лекарственных растений, способных бороться с большим числом заболеваний. Она легкодоступна, так как произрастает во всех регионах. Если не удалось запастись травой летом, в любое время года её можно найти в аптеке. Стоит она копейки, а польза от неё бесценная.Из ромашки готовят настои и отвары. Полезно пить чай из ромашки или из сбора трав, куда входит это растение. Оно обладает такими свойствами:
- убивает бактерии и вирусы;
- снимает воспаление;
- успокаивает;
- укрепляет иммунитет.
Отвары применяют внутрь, как чай, и наружно для промываний и примочек. Она помогает при простудных заболеваниях и кашле. Употреблять можно и взрослым, и детям.
Можно ли ромашку грудничкам
Применять внутрь такое средство новорождённым не рекомендуется. Медики считают, что это может помешать детскому организму вырабатывать собственный иммунитет. А когда ребёнку исполнится 4 месяца, при простуде некрепкий отвар этого растения будет очень кстати.
Но надо посоветоваться с врачом, чтобы не навредить ещё неокрепшему организму.
Наружно можно применять ромашку даже с первого дня жизни. Ею полезно промывать глазки малыша, если они закисают. Если ребёнок простудился и у него течёт носик, его можно промывать некрепким отваром.
Не будет вреда, если прочищать ушки ваткой, смоченной в ромашковом отваре. У здорового грудничка это будет как профилактика простуды, а у больного – хорошая помощь в борьбе с инфекцией. Для грудничков ромашка от кашля – отличное средство, когда нет возможности для химиотерапии.
Как самостоятельно подготовить ромашку к использованию
Цветки ромашки приобретают в аптеке. Но некоторые люди предпочитают собирать её на полях самостоятельно. Чтобы собрать и использовать ромашку, надо знать несколько правил:- Нельзя собирать цветки у дорог и на полях, где проводятся сельхозработы с гербицидами и удобрениями. Растения с таких мест не приносят пользы. Они накапливают химические вещества и выхлопные газы, которые потом выделяются в отвар и наносят вред организму. Поэтому собирать их лучше в лесу, подальше от города и деятельности человека.
- Больше всего полезных веществ находится в цветках, остальные части растения менее полезны.
- Собирать растения лучше в утренние часы, сразу после росы.
- Для заваривания нужно применять только хорошо высушенные цветки. У них должен быть приятный цветочный запах. Они не должны пахнуть пылью или плесенью.
- Сушить ромашку надо в тени, избегая прямых солнечных лучей, которые разрушают полезные вещества.
Подготовленные таким образом цветки ромашки нужно хранить до следующего года в плотно закрытой таре. Лучше всего – в баночке с плотной крышечкой. Так они всегда будут под рукой, если с малышом случиться неприятность в виде простуды.
Как действует ромашка на организм ребёнка
Любые средства из цветков этого растения помогают малышу бороться с простудой. Благодаря полезным свойствам ромашки, при кашле у малыша лучше отходит мокрота, а воспалительные процессы купируются и прекращают распространяться. Дыхательные пути очищаются от инфекции.
Если у ребёнка нет температуры, но он сильно кашляет, ему полезно делать ингаляции с ромашкой. Это даст хороший успокаивающий эффект, и кашель прекратится. Насморк и горлышко также хорошо лечатся ромашкой. Но начинать лечение нужно сразу, как только есть подозрение, что ребёнок мог подхватить инфекцию – когда он переохладился или имел контакт с больными.
Если настой ромашки не помогает, инфекция не проходит и болезнь прогрессирует, надо обращаться к врачу. Он может назначить химиотерапию и предложить использовать отвар растения как вспомогательное средство.
Полезно добавлять отвар ромашки в купель младенца. Она действует успокаивающе на организм малыша, хорошо прочищает кожу и защищает организм от инфекций. Такое купание рекомендуется проводить регулярно хотя бы два раза в неделю. Оно помогает зажить пупочной ранке и укрепляет иммунитет.
Также тёплое купание с ромашкой полезно при кашле. Пары из купели разжижают мокроту и помогают ей отделяться. Но после купания очень важно, чтобы ребёнок был уложен в тёплую постель, иначе кашель не только возобновится, но и усилится.
Как правильно заваривать ромашку
Чтобы получить наилучший эффект от использования этого растения, надо знать, как его правильно заваривать, чтобы не разрушить полезные вещества. Отвар ромашки готовится очень просто:- При приготовлении отвара из аптечной ромашки в фильтрованных пакетиках, надо залить один из них 100 мл кипятка. Для этого взять большую чистую чашку, которую предварительно обдать крутым кипятком.
- Накрыть чашку крышечкой и укутать полотенцем, чтобы отвар дольше держался горячим.
- Настоять около получаса, вынуть и отжать пакетик.
- Долить 200 мл тёплой кипячёной воды.
Если используется домашний сбор, цветки необходимо кипятить на слабом огне около получаса. Для этого 1-2 ст. л. заливают водой до полулитра. Потом снимают с огня, укутывают и настаивают около часа. Перед употреблением отвар процеживают.
Можно заваривать траву в термосе, используя те же дозировки. Но хранить его надо в прохладном месте и применять не дольше суток.
Очень полезно готовить ромашковый чай. Груднички пьют его с удовольствием. Для его приготовления 1 ч. л. цветков заливается 250 мл кипятка и настаивается.
Но злоупотреблять нельзя, так как ромашка – очень сильное средство и его постоянное применение может привести к передозировке. Поэтому готовить такой чай нужно лишь в то время, когда ребёнку угрожает инфекция, и он начинает кашлять. При правильном применении ромашки кашель у младенца можно остановить на первой его стадии.
Как давать грудничку средства из ромашки
Средства из этого растения обладают сильным антибактерицидным действием. Если его употреблять постоянно, то у грудничка может нарушиться микробный баланс в кишечнике. Чтобы этого не произошло, чай или отвар дают ребёнку не более 3 раз в сутки. Его можно наливать в бутылочку и давать понемногу пить после кормления вместо воды.
При приготовлении средства для малышей важно соблюдать дозировку. Если взрослый может пить без вреда крепкий ромашковый чай, то для грудничка он может быть причиной неприятностей. При передозировке ромашки у малыша может разболеться головка и ухудшиться общее состояние.
Иногда дети плохо реагируют и на слабый раствор. Это означает, что ребёнок это растение не переносит. Следует быть внимательными к своему чаду, чтоб не пропустить такое состояние и не навредить.
Каким детям растение противопоказано
При простуде ромашка грудничку не всегда показана. Некоторые дети растение не переносят. Чтобы не получить опасные последствия от применения, нужно проверить реакцию ребёнка. Для этого капают на его запястье маленькую каплю средства. Перед этим делают маленькую царапинку стерильной иглой от шприца.Если в течение часа нет никаких изменений, ребёнка можно лечить ромашкой. А если место покраснело или появилась сыпь, значит нужно выбирать другое средство. Грудничкам до четырёх месяцев также нельзя пить такой настой, для них есть другие средства.
Если средства из ромашки использовать правильно, болезнь у ребёнка может не наступить. Вовремя начатая борьба с инфекцией не даёт микробам распространяться и захватывать новые территории для своей деятельности. В результате ребёнок остаётся здоровым и жизнерадостным. Но прежде чем применять ромашку грудничку, обязательно нужно посоветоваться с врачом.
Отвар ромашки для грудничка: показания и способы применения
Использование лекарств для маленьких детей является крайне нежелательным, а потому часто вместо них используют натуральные продукты, в частности, аптечные растения. Среди таких средств можно выделить отвар ромашки. Даже для грудничка он является практически полностью безопасным, и при этом сфера его использования достаточно огромна.
Какие же свойства привели к такой популярности цветка, и как применять его в народной медицине для детей?
Полезные свойства ромашки
Цветок давно используется в качестве эффективного средства в народной медицине. Она обладает мягким действием и отличается приятным вкусом. В основном используется аптечная ромашка. Она имеет вид мелких цветочков с белыми лепестками и желтой серединкой. Если растереть ее в руках, вы почувствуете характерный приятный аромат.
В народной медицине используются сушеные соцветия. Из них можно приготовить отвар, чай, ванну для купания или целебный настой, а также сделать эффективное лекарство от кашля или для закапывания в нос.
Растение богато витаминами и микроэлементами. В его состав входят такие вещества:
- витамин С;
- матрицин;
- флавоноиды;
- каротин;
- кумарины;
- линолевые, стеариновые, пальметиновые, олеиновые гликозиды кислот и т. д.
Актуальный вопрос: можно ли давать грудничку отвар ромашки? В большинстве случаев ответ положительный – можно. Однако перед тем как приниматься за такое лечение нужно проконсультироваться с педиатром.
У некоторых деток может наблюдаться аллергическая реакция в связи с индивидуальной непереносимостью некоторых веществ, входящих в состав растений. К тому же многое зависит от цели его применения при конкретном заболевании или для профилактики.
Возможные проблемы у грудничка
Когда же можно давать средства из ромашки грудничку? Растение является не основным лекарством, а скорее общеукрепляющим успокаивающим компонентом. Его применяют для облегчения зуда, раздражительности, чтобы убить микробов или укрепить иммунитет.
- Один из самых распространенных случаев – потница. Опрелости, раздражения на коже, высыпания и зуд – все это следствие неправильного ухода за ребенком. Тем не менее, такое явление наблюдается довольно часто из-за особенностей нежной кожи малыша и постоянной необходимости смены подгузника.
Для устранения проблемы применяются купания с заваренной ромашкой. Также можно протирать пораженные участки отваром или делать непродолжительные компрессы для успокоения зуда.
- Другая частая проблема связана с периодом прорезывания зубиков. Десны постоянно болят и раздражены, существует риск занести инфекцию в полость рта. В качестве антисептика используется ромашковый отвар. Также он эффективен при некоторых расстройствах ЖКТ и многих других заболеваниях, в том числе, связанных с нервной системой.
Приготовленный настой из этого растения можно использовать и для ускорения процесса выздоровления при простуде. Это отличное средство от кашля. Для принятия вовнутрь можно готовить детские чаи. Некоторые покупные детские смеси содержат цветки ромашки в качестве одного из основных компонентов сбора. Также от кашля хорошо помогают ингаляции, но проводить их нужно с особой осторожностью.
В целом использование ромашки для грудничков поддерживается педиатрами, но предварительная консультация все же является обязательным условием.
Способы применения и рецепты
Одним из наиболее частых способов использования ромашки являются купания с ее добавлением. Как правильно заварить ромашку для купания грудничка? Для детской ванночки достаточно будет слабой концентрации. Залейте полную столовую ложку сухого сырья литром кипятка, а после процедите и добавьте в воду.
Вначале отвар рекомендуется протестировать на небольшом участке кожи для предупреждения серьезной аллергической реакции. Такие периодические купания способствуют заживлению пупочной ранки, убивают микробов, повышают иммунитет и оказывают расслабляющие действие. Главное, что даже если вода попадет малышу в нос, это не только не окажет вреда, а, наоборот, предотвратит попадание инфекций в организм.
Примочки и настои
Кроме купания можно использовать и другие способы обработки кожи ребенка. Например, можно использовать отвар в большей концентрации для локальных примочек и обтираний. Это актуально для тех случаев, когда нужно обработать поврежденную кожу, в том числе, и пупок, а также при потнице и других дерматологических проблемах.
Так вы можете добраться даже до труднодоступных зон. К тому же ромашковая водичка отлично снимает раздражение, возникшее вследствие длительного ношения подгузника или из-за натираний.
Также используется настой из ромашки для грудничка. В связи с более длительным завариванием вода сильнее насыщается полезными веществами и оказывает явно выраженное действие. Для того чтобы приготовить такой настой нужно залить соцветия кипятком минимум на 20-30 минут. Можно заварить их на водяной бане, это тоже даст неплохой эффект.
Прием внутрь
Очень часто настой дается детям внутрь в качестве пищевой добавки для устранения различных нарушений в здоровье. Так как это растение является отличным антисептиком, можно давать ромашки настой для промывания десен во время прорезывания зубок. Также это эффективный иммуностимулятор, поэтому отвары готовят для борьбы с насморком и против кашля.
- Для того чтобы побороть приступы кашля и улучшить отхаркивание мокроты, нужно заварить небольшое количество соцветий и процедить их. Теплый отвар ромашки быстро избавит малыша от кашля. Для грудничков достаточно давать по 1 ложечке 3 раза в день.
- При нарушениях работы ЖКТ также полезно давать чай с аптечной ромашкой для грудничков. Его можно приготовить самостоятельно или купить специальную готовую смесь. При этом важно не переусердствовать с суточной нормой, а в первые недели лучше вообще отказаться от такого питья.
Закапывания в нос
Также ромашку можно капать в нос грудничку. Для этого готовят слабый отвар, так как большая концентрация способна пересушить слизистую оболочку. Достаточно пары капель для того, чтобы ускорить выздоровление малыша и устранить большее количество болезнетворных микробов.
Нос промывают также слабой ромашковой водичкой. Все эти мероприятия способствуют снижению количества болезнетворных микробов и стимулируют иммунные процессы в организме.
Также от насморка хорошо помогает такой же настой, как и от кашля. Его принимают внутрь, а дополнительно один-два раза в день прокапывают слабой водичкой нос.
Если соблюдать рекомендации педиатра и не злоупотреблять народными средствами, ребенок будет здоров. Ромашка – отличное натуральное средство, но и оно требует осторожности в обращении.
Материалы, размещённые на данной странице, носят информационный характер и предназначены для образовательных целей. Посетители сайта не должны использовать их в качестве медицинских рекомендаций. Определение диагноза и выбор методики лечения остаётся исключительной прерогативой вашего лечащего врача.
Это безопасно и работает?
Люди говорят, что ромашковый чай может помочь младенцам при газах, коликах и проблемах со сном. Вот что думает медицинское сообщество.
Для многих из нас история Кролика Питера была знакомством с успокаивающими свойствами ромашкового чая. Но вымышленная ссылка существует не просто так: ромашка может быть эффективным средством облегчения газов, а — потенциально коликов, — для младенцев и детей ясельного возраста.
Как ромашковый чай действует на младенцев?Ромашка — ветрогонное растение, что означает, что она известна своей способностью предотвращать образование газов и способствовать их отталкиванию, что делает ее идеальной для успокоения суетливых младенцев.
«Это помогает отводить газы», - говорит Паула Гардинер, доцент кафедры семейной медицины Массачусетского университета, которая проводила исследования воздействия фитотерапии на детей. «Он также воздействует на мелкие мышцы кишечника и расслабляет их.”
Ромашка имеет и другие преимущества. Это мягкое седативное средство, поэтому взрослые (не говоря уже о Кролике Питере) часто принимают его перед сном, и оно также действует как противовоспалительное средство. «Его использовали тысячи лет, и сейчас это одна из наиболее широко используемых трав», — говорит Гардинер.
А как насчет ромашкового чая при коликах?Ромашка для колик — это немного серая зона , хотя то же самое можно сказать и о самих коликах, которые иногда используются в качестве универсального диагноза для детей, которые много плачут .
Действительно ли детские газовые капли действительно работают? Трава считается безопасной для детей от шести месяцев и старше, в то время как родители обычно вводят продукты, помимо грудного молока и смеси, обычно в дозировке около 15 миллилитров три раза в день (и, очевидно, при комфортной температуре).
Но моложе шести месяцев это немного другой вопрос. Точных данных о влиянии ромашки на младенцев мало, но Гардинер отмечает, что несколько прошлых клинических исследований показали, что она может работать и без побочных эффектов.В одном испытании 68 младенцев с коликами в возрасте от двух до восьми недель получали ромашку в сочетании с другими травами, и колики были устранены более чем у половины детей без каких-либо побочных эффектов. Другое исследование 93 грудных младенцев с коликами показало, что их плач уменьшился у более чем 80 процентов тех, кто получал травяной экстракт.
Однако органы здравоохранения обычно рекомендуют давать только грудное молоко и молочную смесь младенцам в первые несколько месяцев их жизни, независимо от наличия доказанных рисков.А родители с младенцами обычно стараются проявлять осторожность.
«Маловероятно, что родители будут предлагать младенцам в Канаде что-либо кроме грудного молока или детской смеси в то время», — говорит CJ Blennerhassett, зарегистрированная акушерка в Галифаксе. «Всемирная организация здравоохранения рекомендует, чтобы в первые шесть месяцев у младенцев не было ничего, кроме этих двух вещей».
Чем отличается ромашка от воды при коликах?Гардинер считает ромашку более безопасной альтернативой, чем gripe water , которая в основном представляет собой смесь трав, но может также содержать бикарбонат натрия и, в некоторых случаях, спирт.«Я думаю, что безопасность превыше всего, поэтому я была бы очень осторожна с водой», — говорит она.
Есть ли аллергия на ромашковый чай?Похоже, что с ромашкой связано мало побочных эффектов, хотя у любого, у кого аллергия на амброзию, могут быть проблемы с ней.
В качестве альтернативы ромашке есть другие ветрогонные травы, из которых можно готовить чаи, такие как тмин, фенхель и кориандр, которые, как известно, помогают пищеварению.
Мир лечебных трав огромен, и их множество с различными успокаивающими эффектами.Для ромашки этих преимуществ много, даже если вы даете ее младенцам, а не вымышленным кроликам.
Подробнее:
Это меняет все: вам не нужно отрыгивать ребенка!
7 вещей, которые нельзя говорить родителям ребенка с коликами
Ромашковый чай для младенцев? И другие травяные детские чаи — Happiest Baby
На протяжении веков чаи, способствующие пищеварению, рекомендовали несчастным младенцам.
Итак, безопасен ли ромашковый чай для младенцев? Да. Традиционно матери заваривают младенцам ромашковый чай, а также чай из перечной мяты, фенхеля или укропа, чтобы помочь расстроить крошечные животики.
Древние корни этой практики отражены в названиях, которые разные культуры выбрали для этих трав. По-испански мята перечная называется yerba buena , что означает «хорошая трава»; на сербском это nana , что означает «бабушка». Укроп использовали для урегулирования желудков в Древнем Египте и Греции, а также во времена викингов.Его английское название происходит от древнескандинавского слова dilla , что означает «успокаивать или успокаивать».
Ромашковый чай для младенцев
Ромашковый чай для младенцев обладает успокаивающими свойствами; мята перечная может облегчить спазмы кишечника; укроп помогает унять газы; и фенхель, как сообщается, расширяет кровеносные сосуды кишечника, возможно, облегчая пищеварение.
Интересно, что некоторые исследования показали уменьшение плача после того, как суетливым детям дали травы. Согласно израильскому отчету, чай, содержащий ромашку, фенхель, вербену, солодку и мяту, уменьшал нервозность больше, чем плацебо.И итальянское исследование показало, что капли ромашки, фенхеля и экстракта мелиссы имеют некоторую пользу.
Травяной чай для младенцевВ целом, я предпочитаю не давать детям каких-либо пероральных добавок или лекарств, но если вы хотите попробовать детский чай, вот как:
Как давать ребенку ромашковый и другие травяные чаи
- Приготовьте для младенцев чай из укропа или фенхеля, раздавив несколько семян двумя ложками или положив их в небольшой пакет и несколько раз разомнув дном тяжелой кружки.
- Затем поместите две чайные ложки измельченных семян в стакан с кипящей водой. Дать настояться 10 минут
- Затем процедите и дайте остыть.
- Предлагайте ребенку чайную ложку этого отвара несколько раз в день.
Укроп также содержится в «воде колик» — народном средстве от коликов, которое можно найти в магазинах США, Великобритании и стран Содружества. Эффективность этого средства никогда не доказывалась, и оно часто содержит нежелательный сахар, бикарбонат натрия и другие добавки.
Примечание: никогда не давайте чай из звездчатого аниса! У младенцев звездочка анисового чая может вызвать неврологические проблемы, в том числе судороги.
Посмотреть больше записей с тегом baby, кормление
Есть вопросы о продукте Happiest Baby? Наши консультанты будут рады помочь! Свяжитесь с нами по адресу [email protected].
Заявление об ограничении ответственности: информация на нашем сайте НЕ является медицинской консультацией для какого-либо конкретного человека или состояния.Это только общая информация. Если у вас есть какие-либо медицинские вопросы или опасения по поводу вашего ребенка или себя, обратитесь к своему врачу.
Преимущества, дозировка и побочные эффекты
Изображение: Shutterstock
Если вы хотите расслабиться и получить удовольствие от вечера или у вас проблемы со сном ночью, все, что вам нужно, — это чашка теплого ромашкового чая. Благодаря своим успокаивающим и расслабляющим свойствам ромашковый чай является популярным напитком во всем мире. Но знаете ли вы, что ромашковый чай также успокаивает младенцев?
Настой — популярное домашнее средство от колик и снятия нервозности у младенцев.Здесь MomJunction расскажет, насколько безопасен ромашковый чай для младенцев, его преимущества и побочные эффекты, если таковые имеются.
Что такое ромашковый чай?
Ромашковый чай — это травяной настой, приготовленный из сухих цветков ромашки и горячей воды (1). Ромашка обычно встречается в Европе и бывает двух разновидностей: немецкая ромашка и римская ромашка (2).
Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США классифицирует ромашку как «общепризнанную безопасную» (GRAS) для использования в пищевых продуктах. Хотя нет данных о безопасности ромашки для кормящих матерей или младенцев, она безопасно используется для младенцев.Однако может быть редкий риск сенсибилизации (3). Поэтому вам нужно поговорить с педиатром, прежде чем использовать ромашковый чай для вашего ребенка.
Когда детям можно пить ромашковый чай?
Ромашковый чай можно давать детям в возрасте шести месяцев и старше (4).
Это считается безопасным после того, как ребенку исполнится год, когда вы также можете вводить другие продукты и вероятность пищевой аллергии меньше (5). Младенцы в возрасте до шести месяцев должны получать только грудное молоко.
Ни в коем случае НЕ вводите ромашковый чай без консультации с педиатром или детским диетологом.Если вы получите добро, вы можете ввести его в небольших количествах.
Сколько ромашкового чая можно пить ребенку?
Для первой дозы вы можете придерживаться 0,5 унции (15 мл). Если ребенок хорошо его принимает, вы можете начать давать 30 мл чая на дозу всякий раз, когда у ребенка возникают колики, суетливость, дискомфорт в желудке и другие состояния, которые, как считается, облегчаются ромашковым чаем.
Исследование показало, что около 5 унций (147 мл) травяного чая на дозу приносят максимальную пользу ребенку (6).
Однако лучше выбрать меньшее количество. Около 2–3 унций (60–90 мл) ромашкового чая в день (24 часа) считается безопасным для употребления и также может быть полезным.
В любом случае лечащий врач может посоветовать ребенку идеальную дозировку этого чая.
Преимущества ромашкового чая для младенцев
Ромашковый чай может принести следующие преимущества младенцам:
1. Может уменьшить колики и суетливость
Исследования показали, что ромашковый чай может помочь контролировать колики у младенцев.Однако клинические испытания, подтверждающие это утверждение, ограничены (4). Согласно некоторым исследованиям, регулярное употребление чая помогает контролировать хронические колики. Также было обнаружено, что дети, которые склонны к суетливости, также чувствуют себя лучше после употребления ромашкового чая. Однако неизвестно, как ромашка действует в этих условиях.
2. Может помочь при сне
В традиционной медицине экстракт ромашки использовался для лечения проблем со сном. Как пероральное, так и местное применение ромашки оказывает успокаивающее действие, которое помогает вызвать сон (1).Таким образом, его использование может оказаться полезным в случаях, когда у младенца нарушен режим сна. Однако существует ограниченное количество клинических исследований, подтверждающих предполагаемое преимущество.
3. Действует как релаксант пищеварения
Традиционно ромашковый чай использовался для лечения проблем с пищеварением. Считается, что ромашка содержит несколько биологически активных соединений, которые могут помочь расслабить пищеварительный тракт, тем самым способствуя пищеварению (1). Считается, что ромашковый чай также помогает при спазмах желудка (7).
4. Помогает облегчить симптомы простуды
Ромашковый чай считается средством для снятия дискомфорта в верхних дыхательных путях, вызванного простудой и кашлем. Если дать ребенку ромашковый чай во время простуды, это поможет облегчить дыхание. Это также может помочь в стимулировании иммунной системы для борьбы с вирусной инфекцией (9).
5. Обладает противовоспалительными свойствами
Ромашка обладает антиоксидантными свойствами (8). Это свойство может быть полезно, когда ребенок страдает воспалительным заболеванием кожи, например, солнечным ожогом или опрелостью.Благодаря тому же свойству ромашковый чай также считается полезным для уменьшения воспаления и раздражения десен во время прорезывания зубов (9).
6. Возможно облегчение некоторых заболеваний.
Согласно фольклору и традиционной медицине, ромашковый чай снижает интенсивность некоторых заболеваний желудочно-кишечного тракта, таких как синдром раздраженного кишечника (СРК) и гастроэзофагеальный рефлюкс (ГЭР). Однако клинические исследования, подтверждающие это мнение, ограничены.
Обратите внимание, что исследований о пользе ромашкового чая для взрослых, не говоря уже о младенцах, недостаточно. Итак, посоветуйтесь с педиатром вашего ребенка по поводу того, как давать ему ромашковый чай.
Также, если вы используете ромашку для малыша, нужно быть осторожным при ее покупке.
Как купить ромашковый чай для младенцев?
Вот как вы можете выбрать лучший ромашковый чай для своего ребенка:
- Известная торговая марка и магазин: Всегда покупайте чай надежного и популярного бренда.Это гарантирует, что вы получите чистый ромашковый чай без каких-либо фальсификаций и загрязнений. Кроме того, купите его в известном магазине, чтобы убедиться, что чай не испорчен.
- Выбирайте только чай в пакетиках: Чайные пакетики производятся на заводе и часто запечатаны в отдельные пакеты. Это делает их менее подверженными бактериальному заражению, даже когда основная упаковка открыта.
- Никогда не покупайте рассыпной ромашковый чай: Исследование показало, что неупакованный / рассыпной ромашковый чай, продаваемый в магазинах трав, часто заражен спорами бактерий Clostridium botulinum , которые могут вызывать детский ботулизм, то есть колонизацию бактерий. в кишечнике (6).
Младенцы в возрасте до 12 месяцев подвергаются наибольшему риску ботулизма, поскольку их естественные кишечные бактериальные цветы не могут подавить бактерии Clostridium (10). После первого года в кишечнике ребенка будет достаточно хороших бактерий, чтобы конкурировать с вредными бактериями. Тем не менее, избегайте использования рассыпного ромашкового чая для младенцев.
- Выберите чистый ромашковый чай: Убедитесь, что вы покупаете только чистый ромашковый чай в пакетиках, без добавленных ингредиентов, таких как перечная мята, чайные листья, листья ройбуша или лаванда, поскольку вы не знаете, как организм ребенка отреагирует на них.
После того, как вы купите чай из правильного источника, вам необходимо правильно его приготовить. Посмотрим, как это сделать.
Как приготовить ромашковый чай для младенцев?
Чтобы заварить ромашковый чай для младенцев, выполните следующие действия:
- Кипятите воду.
- Поместите чайный пакетик в чашку и залейте кипятком.
- Подождите 10 минут.
- Снимите пакетик с чаем и дайте воде стать теплой.
- Давайте чай маленькими глотками или ложкой ребенку.Вы также можете использовать бутылочку для кормления или поильник.
Но прежде чем давать ребенку ромашковый чай, полезно узнать о его побочных эффектах.
Есть ли побочные эффекты ромашкового чая для младенцев?
Да. Как и любой другой продукт питания, ромашковый чай может иметь побочные эффекты. Возможные побочные эффекты у младенцев:
1. Пищевая аллергия:
У ребенка может быть аллергия на ромашковый чай. Симптомы включают кожную крапивницу, тошноту, рвоту, отек лица и сильную вялость.Тяжелая аллергия вызывает состояние, называемое анафилактическим шоком, при котором симптомы усиливаются (11). Если вы подозреваете аллергическую реакцию на ромашковый чай, обратитесь к врачу.
Ромашка также может иметь перекрестную реактивность с эхинацеей, пиретрумом, расторопшей и другими членами семейства астровых. Итак, если у вашего ребенка аллергия на любой из них, вероятность аллергии на ромашку также выше.
2. Реакция на лекарства:
Ромашка может вступать в реакцию с некоторыми лекарствами, включая противогрибковые.Поэтому, если ваш ребенок принимает какие-либо лекарства, дважды проконсультируйтесь с врачом, прежде чем давать ребенку ромашковый чай (12).
3. Реакция на другие продукты питания:
Ромашка может реагировать с другими продуктами питания, потребляемыми младенцем. Он может вступать в реакцию с другими растениями из того же ботанического семейства, что и ромашка, например с подсолнечником (13). Так что будьте особенно осторожны, когда хотите дать ребенку ромашку.
4. Может вызвать осложнения при некоторых заболеваниях:
Если у вашего ребенка врожденные проблемы, ромашка может осложнить болезнь.Например, если у вашего ребенка врожденный диабет 1 типа, ромашка может вызвать резкое падение уровня сахара в крови, вызывая гипогликемию, что может быть вредным для ребенка.
Проконсультируйтесь с педиатром, прежде чем давать ребенку ромашковый чай, особенно если ребенок принимает лекарства или имеет врожденные проблемы со здоровьем.
Ромашковый чай — отличное домашнее средство от некоторых недугов ребенка. Но в то же время ученые заявляют, что недостаточно доказательств эффективности травяных чаев для младенцев, и для этого необходимы дополнительные исследования (14).Лучший способ обезопасить ребенка — это выбрать безопасные дозировки и самую чистую форму травяного чая.
Вы пробовали ромашковый чай для ребенка? Расскажите об этом в комментариях.
Ссылки:
Статьи о здоровье MomJunction написаны после анализа различных научных отчетов и утверждений авторов-экспертов и организаций. Наши ссылки (цитаты) состоят из ресурсов, созданных властями в соответствующих областях. Вы можете узнать больше о достоверности информации, которую мы представляем, в нашей редакционной политике.Могу ли я дать своему ребенку чай? (Насколько это безопасно)
В детстве моя мама была и остается заядлой любительницей чая. В ее глазах нет ничего, что можно исправить теплой настойкой из ромашки. Теперь, когда я стала мамой, я начала задаваться вопросом: «Могу ли я дать ребенку чай?»
Новым родителям часто советуют воздерживаться от чего-либо, кроме грудного молока и смеси (1) . Но многие травы, такие как укроп и мята, используются синтетически при расстройстве желудка, даже для младенцев.
Так чем же отличается чайная форма? Посмотрим, к чему сводится ответ.
Могу ли я дать своему ребенку чай?
Если ребенку исполнилось шесть месяцев, можно давать чай, но только в умеренных количествах.
До шести месяцев безопасно кормить ребенка грудным молоком или смесью. В других жидкостях не сбалансировано содержание электролитов, и незрелые почки вашего ребенка не справляются с ними. Также важно не заменять грудное вскармливание или кормление смесью чаем. Это может привести к плохой прибавке в весе и более низкому, чем оптимальное, потреблению железа (2) .
Примечание редактора:
Д-р Лия Александер, MD, FAAPМногие любители чая знают, что травяные чаи могут оказывать положительное воздействие на организм взрослых. Они помогают расслабиться, зарядиться энергией и улучшить настроение после тяжелого дня.
Младенцам нельзя предлагать какой-либо чай. Лучшие из них, такие как ромашка, способствуют сну и пищеварению (3) .
Ромашка, в частности, обладает несколькими успокаивающими свойствами, которые могут избавить от газов или суетливых детей.
Другие травяные чаи, которые считаются безопасными в умеренных количествах, включают (4) :
Тем не менее, исследований влияния чая на младенцев не проводилось. Некоторые травы обычно считаются безопасными для младенцев. Тем не менее, вы всегда должны сохранять небольшие количества, и мы рекомендуем вам сначала проконсультироваться с педиатром (5) .
Прием молока
Слишком частое употребление чая в качестве альтернативы грудному молоку ребенку может привести к уменьшению его количества. Грудное молоко работает по требованию, поэтому, если ваш ребенок не ест так много, ваш организм начинает вырабатывать меньше (6) .Ромашковый чай для младенцев
Ромашка известна как ветрогонное растение. Он обладает свойствами, которые якобы предотвращают газообразование и способствуют вытеснению газа. Некоторые предполагают, что он работает, расслабляя мышцы тонкого кишечника, облегчая отхождение газов и дефекацию.
Еще одно большое преимущество ромашки — это мягкое успокаивающее средство. Многие взрослые принимают его перед сном. Об этом даже упоминается в рассказе о кролике Питере.
Ромашка успокаивает вашего ребенка.но используйте его в умеренных количествах — чашка ромашки не поможет им уснуть всю ночь.
Последнее преимущество ромашки, о котором мы упомянем, — это еще и противовоспалительное действие (7) . Люди использовали его тысячи лет — он по-прежнему популярен, если не более популярен.
Ромашка и другие травяные чаи при коликах
Ромашка может облегчить многие проблемы, но когда дело доходит до коликов, это серая зона.
Детские колики — это состояние, при котором ребенок чрезмерно плачет в течение первых 12 недель жизни.Эксперты не совсем уверены в том, что происходит, но предполагают, что это связано с такими причинами, как газ, переедание, голод или непереносимость определенных веществ (8) .
Некоторые специалисты экспериментировали, давая детям младше шести месяцев ромашку от колик. В одном исследовании врачи вводили смесь немецкой ромашки, фенхеля, вербены, мяты и солодки детям в возрасте от двух до восьми недель.
Это клиническое испытание показало, что ромашковый чай помог более чем половине младенцев примерно за семь дней (9) .О значительных побочных эффектах не сообщалось. Но родителям, ищущим облегчения от частых пробуждений в течение ночи, не повезло — похоже, это не повлияло на ночные пробуждения.
В другом исследовании врачи вводили пектин из ромашки и яблока младенцам, страдающим острой диареей. Родители сообщили, что схватка закончилась раньше, чем те, кто принимал плацебо (10) .
Когда вашему ребенку исполнится шесть месяцев и старше, можно попробовать ромашковый чай.
Многократно доказано, что ромашка успокаивает симптомы простуды, особенно при вдыхании в виде пара. Хотя он не вылечит простуду, его успокаивающее действие может сделать более комфортным для больных детей.
Аллергия и ромашка
Ромашковый чай вызывает лишь несколько побочных эффектов. Если вы или ваш партнер чувствительны к траве, не давайте ее ребенку. Людям с аллергией на амброзию также будет сложно пить ромашку (11) .
Если у вас есть сомнения, обратитесь к педиатру. В противном случае есть другие ветрогонные травы, которые можно использовать для улучшения пищеварения ребенка, например фенхель.
Чаев, чтобы избавиться от
Не все чаи безопасны для младенцев — некоторые могут быть вредными. Чаи, которых следует избегать, включают:
- Чай звездчатого аниса, особенно японского звездчатого аниса.
- Сладкие чаи — они могут вызвать проблемы с развивающимися зубами вашего ребенка.
- Черные чаи, такие как английский чай для завтрака.
- Любой чай с кофеином, включая зеленый и белый чай — младенцам стимуляторы не нужны (12) . Также есть опасения по поводу последствий пренатального воздействия кофеина.
- Чай из цветков липы может служить источником ботулизма — бактерии, вызывающей опасную для жизни инфекцию (13) .
Здесь за чаем
Могу я дать ребенку чай? Да, если вашему ребенку шесть месяцев и старше, его можно успокоить, дав ему несколько глотков травяного чая во время болезни.
Когда дело доходит до младенцев, родители всегда должны проявлять осторожность. Если не указано иное, придерживайтесь грудного молока или молочной смеси.
Давая чай, убедитесь, что он внесен в список безопасных. Избегайте чаев с кофеином, цветов липы и звездчатого аниса, так как они могут вызвать отравление и другие заболевания. Всегда давайте его в умеренных количествах и не заменяйте грудное молоко или смесь чаем.
5 преимуществ ромашки для вашего ребенка — Ann & Eli Apothecary
Ромашка римская (Chamaemelum nobile) — нежное и успокаивающее растение с множеством преимуществ для здоровья малышей и младенцев.Я настоятельно рекомендую всегда иметь дома ромашку, когда у вас есть маленькие дети, чтобы облегчить общие недуги. Вот 5 простых способов использовать ромашку для хорошего самочувствия вашего ребенка:
УСТРАНИТЬ КОЛИЧЕСТВО, ГАЗ И ПРОБЛЕМЫ ПИЩЕВАРЕНИЯ
При рождении пищеварительная система ребенка еще не полностью развита. Поэтому часто в первые месяцы жизни у вашего ребенка возникают расстройства пищеварения, такие как колики, газы, вздутие живота или запор. Ромашка эффективна для облегчения этих проблем и способствует пищеварению у детей благодаря своим спазмолитическим, противовоспалительным и успокаивающим свойствам.
В случае колик:
С 3 недель добавьте чайную ложку ромашкового гидрозоля или две столовые ложки ромашкового чая в небольшую бутылку с водой и давайте ее ребенку в течение дня. Вы также можете ассоциировать его с чаем из семян фенхеля.
В случае газов или вздутия живота:
Давайте ребенку 1-2 чайные ложки ромашкового чая, разбавленного водой, после каждого приема пищи.
При запоре:
С 4-недельного возраста смешайте 1 столовую ложку ромашкового гидрозоля или две столовые ложки ромашкового чая в бутылке с водой.Пусть ребенок пьет его в течение дня.
Для детей от 6 месяцев: разведите 1 каплю эфирного масла благородной ромашки в чайной ложке масла сладкого миндаля и аккуратно помассируйте животик ребенка.
РАЗДРАЖЕНИЕ КОЖИ
Ромашка успокаивает раздраженную кожу, покраснение, зуд и общие кожные заболевания у младенцев. Он обладает успокаивающими и противовоспалительными свойствами благодаря богатой концентрации флавоноидов и идеально подходит для чувствительной кожи младенцев. Чтобы успокоить кожу ребенка, вы можете использовать ромашку в разных формах: гидрозоль, цветочная вода, эфирное масло или травяной чай.
Чтобы успокоить зуд:
Добавьте 2–3 столовых ложки гидрозоля ромашки в воду для ванны ребенка. Если у вас нет гидрозоля, вы можете приготовить чашку ромашкового чая и смешать его с водой для детской ванны.
Для снятия раздражения и покраснения:
Нанесите гидрозоль ромашки или цветочную воду на стерильный компресс. Наносите на раздраженный участок (предварительно очищенный и высушенный) 2-3 раза в день. Вы также можете нанести гидрозоль ромашки и цветочную воду в распылитель и нанести на раздраженную кожу.
РАЗВИТИЕ СНА И СНИЖЕНИЕ БЕСПОКОЙСТВА
Все родители хорошо знают: с момента рождения ребенка у вас вряд ли будет непрерывная ночь. Хотя циклы сна у младенцев меняются с течением времени, нарушения сна распространены среди младенцев и могут иметь различные причины: беспокойство, зубная боль, страх темноты, кошмары и т. Д. … Ромашка помогает успокоить нервное возбуждение у ребенка, расслабить и улучшить сон качество.
Перед тем, как уложить ребенка спать:
Дайте ей несколько чайных ложек ромашкового чая, разбавленного небольшим количеством воды, перед сном.
Вы также можете сделать ей расслабляющий массаж с 1 каплей эфирного масла благородной ромашки (Chamaemelum nobile), разведенным в чайной ложке масла сладкого миндаля. Это не только поможет вашему малышу расслабиться и безмятежно заснуть, но и укрепит вашу связь.
ИЗБАВИТЬ БОЛЬ ПРИ ЗУБАХ У РЕБЕНКА
Прорезывание зубов часто бывает трудным как для ребенка, так и для родителей. Трудно видеть, как ваш малыш испытывает боль, становится раздражительным, не будучи в состоянии сделать что-либо, чтобы его успокоить.Ромашка — мягкая и эффективная натуральная альтернатива для облегчения боли, дискомфорта и раздражительности, связанных с прорезыванием зубов у ребенка. Благодаря своим противовоспалительным, успокаивающим и обезболивающим свойствам он помогает уменьшить боль и воспаление десен, а также расслабить ребенка.
Для снятия боли при прорезывании зубов:
Положите гидрозоль ромашки в холодильник и приложите его к стерилизованному компрессу. Массажируйте десны и внутреннюю поверхность щек пропитанным компрессом 2–3 раза в день.
Вы также можете нанести гидрозоль ромашки в распылитель и наносить его в рот ребенку 3 раза в день.
СПОСОБНОЕ РАЗДРАЖЕНИЕ ГЛАЗ
Ромашку можно применять у младенцев с конъюнктивитом и раздражением глаз. Он эффективен для снятия застойных явлений в глазах и снятия воспаления конъюнктивита, вызывающего зуд в глазах. Его использование очень простое и безопасное для малышей. Просто промывайте глаза несколько раз в день ромашковым чаем, и через несколько дней симптомы со стороны конъюнктивы и раздражение глаз исчезнут.
Для снятия конъюнктивита:
Нанесите охлажденный ромашковый чай на компресс. Промойте глазки малыша пропитанным компрессом, подчеркнув уголки глаз и ресницы. Смочите новый компресс из ромашкового чая и аккуратно нанесите его на веки на 1-2 минуты. Повторяйте процедуру 4–5 раз в день (или чаще), чтобы помочь бороться с инфекцией.
Ромашковый чай для младенцев и малышей — травяной чай для младенцев
Когда у младенцев можно есть ромашку?
По нашему профессиональному мнению, ромашку можно вводить детям в возрасте от 12 месяцев при покупке в надежных источниках.Важно отметить, что споры ботулизма были обнаружены в некоторых источниках сушеной ромашки, продаваемой на развес, а не в чайных пакетиках или другой пищевой упаковке. Младенческий ботулизм — редкое, но потенциально смертельное заболевание желудочно-кишечного тракта, которое обычно влияет на младенцы младше 12 месяцев. Всегда покупайте ромашковый чай в надежных источниках.
Предпосылки и происхождение ромашки
Ромашка — это общее название семейства диких астр, чьи звездные цветы пахнут яблоками, яркими и сладкими.Цветы часто сушат, чтобы приготовить травяной чай, но и цветы, и листву также можно использовать для приправы еды, от салатов и супов до освежающих напитков, таких как ромашковый лимонад, и для десертов, таких как ромашковое мороженое. Как и у всех растений, есть разные разновидности, которые можно попробовать, и много общих названий — бабуна, майвид и булавочная головка, чтобы назвать некоторые из них. Информация здесь относится к одной из самых распространенных разновидностей — ромашке немецкой. Этот сорт возник в Европе и теперь растет во всем мире, где его выращивают как источник продуктов питания, лекарств и эфирных масел для ароматерапии, косметики и других продуктов.
При употреблении в виде чая ромашка может действовать как очень мягкое успокаивающее средство, успокаивая тело и разум. Узнайте, как познакомить детей с этим древним лечебным чаем!
Джулиан, 12 месяцев, впервые пробует ромашковый чай. Ади, 23 месяца, пробует ромашковый чай.
Безопасна ли ромашка для младенцев?
Имеются ограниченные исследования его безопасности для младенцев и кормящих матерей, однако он классифицирован правительством США как «общепризнанный как безопасный» для употребления в пищу человеком.Тем не менее, важно отметить, что исследование показало, что некоторые источники сушеной ромашки с отрывными листьями содержат споры ботулизма, поэтому всегда покупайте ромашку в надежных источниках. Детский ботулизм встречается очень редко, но может привести к летальному исходу.
Полезна ли ромашка для младенцев?
Да, в умеренных количествах. При употреблении в небольших количествах ромашка не содержит значительного количества витаминов и минералов, но обладает противовоспалительными свойствами и может помочь пищеварению и облегчить кишечные расстройства.Он также использовался, чтобы облегчить боли, связанные с прорезыванием зубов.
Ромашка известна как «детская трава» из-за своей нежной природы; издавна его применяли для лечения колик и диареи у младенцев. Однако есть несколько исследований, которые изолировали его влияние на младенцев. Младенцы с коликами испытывают продолжительный плач, и некоторые исследования показали, что ромашка может помочь в сочетании с другими травами, но ромашка сама по себе не изучалась.
Есть также исследования, которые показывают, что экстракт ромашки может помочь при спазмах от диареи.Всегда обращайтесь за советом к своему педиатру, если вы хотите предложить ромашку в любой форме, кроме чая. Например, если вы хотите попробовать настойку ромашки, обсудите варианты с медицинскими работниками вашего ребенка и поищите безалкогольный препарат.
Ромашка — обычная опасность удушья для младенцев?
Нет. Ромашковый чай — не обычная опасность удушья, хотя теоретически можно подавиться любой пищей. Обязательно создавайте безопасную среду для приема пищи и всегда оставайтесь рядом с ребенком во время еды.Ознакомьтесь с нашими предложениями по сервировке в соответствии с возрастом!
Для получения дополнительной информации посетите наш раздел, посвященный давлению и удушью, и ознакомьтесь с типичными опасностями, связанными с удушьем.
Ромашка — распространенный аллерген?
Нет. Аллергия на ромашку — редкость, но не редкость. Ромашка является частью того же семейства растений, что и амброзия, и в результате люди с аллергией на амброзию могут быть чувствительны к ромашке. У чувствительных детей ромашка может усугубить уже существующую экзему.Хотя это случается нечасто, были сообщения о серьезных аллергических реакциях на ромашку, поэтому лучше начинать медленно. Как и при представлении любой новой еды, начните с того, что предложите небольшое количество для первых нескольких порций. Если побочных реакций нет, постепенно увеличивайте количество во время следующих приемов пищи.
Как познакомить детей с ромашкой?
Каждый ребенок развивается в индивидуальном порядке. Приведенные ниже рекомендации по приготовлению предназначены только для информационных целей и не заменяют профессиональные индивидуальные советы вашего педиатра или медицинского работника, диетолога или диетолога или специалиста по педиатрическому питанию и питанию.Никогда не пренебрегайте профессиональным медицинским советом и не откладывайте его поиск из-за того, что вы прочитали или увидели здесь.
От 0 до 12 месяцев: Избегайте, если это не рекомендовано лечащим врачом вашего ребенка.
От 12 до 24 месяцев: В этом возрасте предлагайте не более 4 унций в день теплого ромашкового чая в открытой или соломенной чашке. По причинам, указанным выше, покупайте в надежном источнике.
Для получения дополнительной информации о том, как нарезать пищу для младенцев, посетите нашу страницу о размерах и формах продуктов.
Рецепт: ромашковый чай
(12 месяцев +)
Возраст: 12 месяцев +
Ингредиенты
- 1 пакетик чая ромашки или 1 столовая ложка сушеных цветков ромашки
- 1 стакан воды
Указания
- Доведите воду до кипения. Снять с огня.
- Накройте и погрузите ромашку в горячую воду в течение 5 минут.
- Процедите чай и дайте ему остыть, прежде чем подавать ребенку.
- Налейте до 4 унций ромашкового чая в чашку для ребенка, а остальное — в свою.Подавайте и пейте вместе с ребенком, чтобы показать, как это делается!
Сочетания вкусов
Ромашковый чай мягкий и легкий, с землистыми цветочными нотами и сладким ароматом яблок. Приправьте его яркими ароматами, такими как корица, имбирь, лимон, мята или апельсин, чтобы сбалансировать его травяной вкус. Попробуйте замочить в сливках или молоке или добавить их в жидкость для готовки при приготовлении зерен, таких как амарант, овес или киноа, чтобы добавить пище яркую травянистую окраску. Ромашковый чай также вкусен сам по себе или в сочетании со сладкими фруктами, такими как инжир, личи или манго.
ПровереноK. Rappaport, OTR / L, MS, SCFES, IBCLC
A. Gilbaugh, RD, CNSC
К. Гренавицке, OTD, OTR / L, SCFES, IBCLC, CNT
S. Bajowala, MD, FAAAAI. (отделение аллергии)
Р. Руис, доктор медицинских наук, главный педиатр и детский гастроэнтеролог
М. Брэдли, травник
Пищевая ценность и польза для здоровья
Последнее обновление
Питание является неотъемлемой частью развития вашего ребенка, так как многое может зависеть от его приема пищи.Это особенно верно, если ваш ребенок еще слишком мал, чтобы кормить себя, а его иммунная система и органы еще слишком недоразвиты, чтобы он мог есть здоровую пищу. Следовательно, лучше всего проявлять осторожность при введении нового питания вашему малышу.
Чай считается здоровой частью любого рациона. Он богат минералами и антиоксидантами и обладает успокаивающими свойствами. Ромашковый чай — один из самых популярных и полезных чаев, доступных сегодня на рынке. Однако здесь возникает вопрос — в то время как ромашковый чай безопасен и полезен для взрослого человека, безопасен ли он для младенцев?
Что такое ромашковый чай?
Ромашковый чай, изготовленный из сушеных цветков ромашки, считается одним из самых полезных для здоровья видов чая.Известно, что он успокаивает нервы, помогает решить проблемы с пищеварением и облегчает боль в горле. На самом деле сушеную ромашку можно использовать для приготовления масел и компрессов, которые используются для борьбы с беспокойством и бессонницей. Использование ромашки в качестве лекарства настолько древнее, что его можно проследить до фараонов Египетской империи.
Когда можно давать ребенку ромашковый чай?
Ромашковый чай богат минералами и антиоксидантами, которые очень полезны для нашего организма, но когда дело касается вашего ребенка, ромашка имеет уникальную особенность — ее обычно используют для борьбы с коликами у младенцев.Тем не менее, врачи рекомендуют вводить ромашку детям только после 6 месяцев и начинать их с очень малых доз.
Пищевая ценность ромашкового чая
Один из наиболее важных моментов, которые следует учитывать при добавлении чего-либо в рацион вашего ребенка, — это питание, а ромашка богата полезными веществами.
- Ромашковый чай содержит небольшие дозы основных витаминов, таких как витамин А.
- Ромашка также чрезвычайно богата минералами, такими как кальций, магний и фолиевая кислота.
- Ромашка обладает антибактериальными, противовоспалительными, антиаллергенными, жаропонижающими свойствами и является отличным усилителем иммунитета.
Когда вы обдумываете все эти моменты, вы не можете игнорировать огромные питательные преимущества, которые дает знакомство вашего ребенка с ромашкой.
Удивительные преимущества ромашкового чая для младенцев
Ромашковый чай имеет огромную пользу как для взрослых, так и для детей. Вот несколько удивительных преимуществ ромашкового чая для младенцев:
1.Предотвращает инфекции
Ромашковый чай известен как прекрасное антибактериальное дополнение к рациону вашего ребенка. Эти антибактериальные свойства могут помочь бороться с некоторыми типами инфекций, которые очень часто встречаются у младенцев.
2. Улучшает пищеварение
Ромашковый чай считается прекрасным пищеварительным средством. Известно, что у маленьких детей бывают газы, запоры и другие проблемы с пищеварением, которые могут вызвать дискомфорт у вашего малыша. Врачи рекомендуют ромашковый чай при запоре у ребенка как легкодоступное домашнее средство.
3. Борьба с коликами
Ромашковый чай можно использовать для предотвращения и борьбы с коликами у вашего ребенка. Колики — распространенная форма дискомфорта у маленьких детей, а ромашковый чай особенно полезен при коликах у младенцев. Рекомендуется давать малышу ромашковый чай не реже 3 раз в неделю.
4. Помощь со сном
Ромашковый чай — натуральное успокаивающее средство, которое одновременно безопасно и полезно для здоровья. Этот чай отлично подходит для того, чтобы успокоить вашего ребенка и уложить его спать — чай не только действует как естественный и безопасный релаксант, помогая вашему ребенку заснуть без суеты, но также значительно улучшает качество сна ребенка.Фактически, ромашковый чай для младенцев, помогающий реализовать график сна, — один из наиболее часто используемых приемов для молодых родителей.
5. Облегчает боль при прорезывании зубов
Одно из самых больших преимуществ ромашкового чая — то, что он действует как естественное легкое болеутоляющее. Хотя он не облегчит сильную боль у взрослых, ромашковый чай обладает болеутоляющими свойствами, которые достаточно сильны, чтобы облегчить боль при прорезывании зубов у ребенка.
6. Борется с болезнями
Противовоспалительные и антибактериальные свойства ромашкового чая могут сыграть важную роль в борьбе с заболеваниями, которым ваш ребенок может быть подвержен из-за его все еще развивающейся иммунной системы.
Сколько ромашкового чая вы можете дать своему ребенку?
Один из наиболее важных моментов, которые следует помнить при добавлении этого чая в рацион ребенка, — это его дозировка. Если вы не будете осторожны с дозировкой, этот чай может нанести вред вашему ребенку. Рекомендуемая дозировка ромашкового чая для младенцев — одна чайная ложка ромашкового чая, смешанная со стаканом теплой воды, кормить каждые 24-48 часов.
Как купить лучший ромашковый чай для вашего ребенка
Важно помнить, что покупка правильного сорта ромашкового чая для вашего ребенка так же важна, как и дозировка или метод приготовления.Вот несколько советов, которые помогут вам купить лучший ромашковый чай для новорожденных:
- Купить органический ромашковый чай
- Купите чайные листья ромашки вместо чайных пакетиков
- Купить чистый ромашковый чай без кофеина
Есть ли побочные эффекты ромашкового чая на маленького ребенка?
Как и в случае с любым видом пищи или напитков, добавленных в рацион вашего ребенка, могут возникнуть побочные эффекты, если количество не контролируется. Вот несколько побочных эффектов чрезмерного употребления ромашкового чая:
1.Проблемы с пищеварением
В ограниченных дозах ромашковый чай облегчает газообразование, предотвращает запоры и борется с ними, а также улучшает пищеварение. Однако при употреблении в больших дозах он может вызвать диарею и боли в животе.
2. Проблемы с кожей
Ограниченные дозы ромашкового чая могут значительно укрепить иммунитет. Однако чрезмерное употребление может привести к кожным заболеваниям, таким как кожный зуд и сыпь.
3. Проблемы с дыханием
В определенных пределах ромашковый чай может облегчить боль в горле благодаря своим противовоспалительным свойствам.Однако при чрезмерном употреблении он может вызвать затруднение дыхания у вашего ребенка.
4. Рвота
Как и в случае чрезмерного употребления любой пищи, если вы кормите ребенка слишком большим количеством ромашкового чая, его вырвет. Это может привести к тому, что он будет меньше есть и вызвать больше осложнений.
Как приготовить и подать ромашковый чай для младенцев
Вот несколько советов, как заварить ромашковый чай для вашего ребенка:
- Вскипятите воду в чайнике или кастрюле.
- Добавьте одну чайную ложку ромашкового чая.
- Добавьте каплю лимона и половину чайной ложки сахара (по желанию)
- Дайте остыть.
- Подавать в бутылке или с помощью пипетки.
Не забудьте купить ребенку ромашковый чай без кофеина, так как кофеин может нанести вред здоровью вашего ребенка. Прежде чем добавлять что-либо в рацион ребенка, проконсультируйтесь с диетологом и врачом, чтобы понять, безопасно ли это и сколько безопасно для вашего ребенка.
Ресурсы и ссылки:
Сегодняшний родитель
Также читайте: Брокколи для младенцев — преимущества и рецепт
.



 Однако необходимо осознавать, что при принятии решения воздержаться от проведения инвазивной диагностики, установить диагноз будет возможно только после рождения ребёнка.
Однако необходимо осознавать, что при принятии решения воздержаться от проведения инвазивной диагностики, установить диагноз будет возможно только после рождения ребёнка. при наличии хронических гепатитов, ВИЧ – необходимо заключение инфекциониста о возможности проведения ИПД с указанием диагноза и результатов свежих анализов с вирусной нагрузкой.
при наличии хронических гепатитов, ВИЧ – необходимо заключение инфекциониста о возможности проведения ИПД с указанием диагноза и результатов свежих анализов с вирусной нагрузкой. Это ни в коем случае не означает, что ребенок родится больным, но дает врачу основания направить будущую маму на дополнительное обследование.
Это ни в коем случае не означает, что ребенок родится больным, но дает врачу основания направить будущую маму на дополнительное обследование. Влияние, которое они оказывают на развитие плода, необратимо. В пример можно привести известный всем синдром Дауна. Но есть и еще более тяжелые хромосомные нарушения.
Влияние, которое они оказывают на развитие плода, необратимо. В пример можно привести известный всем синдром Дауна. Но есть и еще более тяжелые хромосомные нарушения.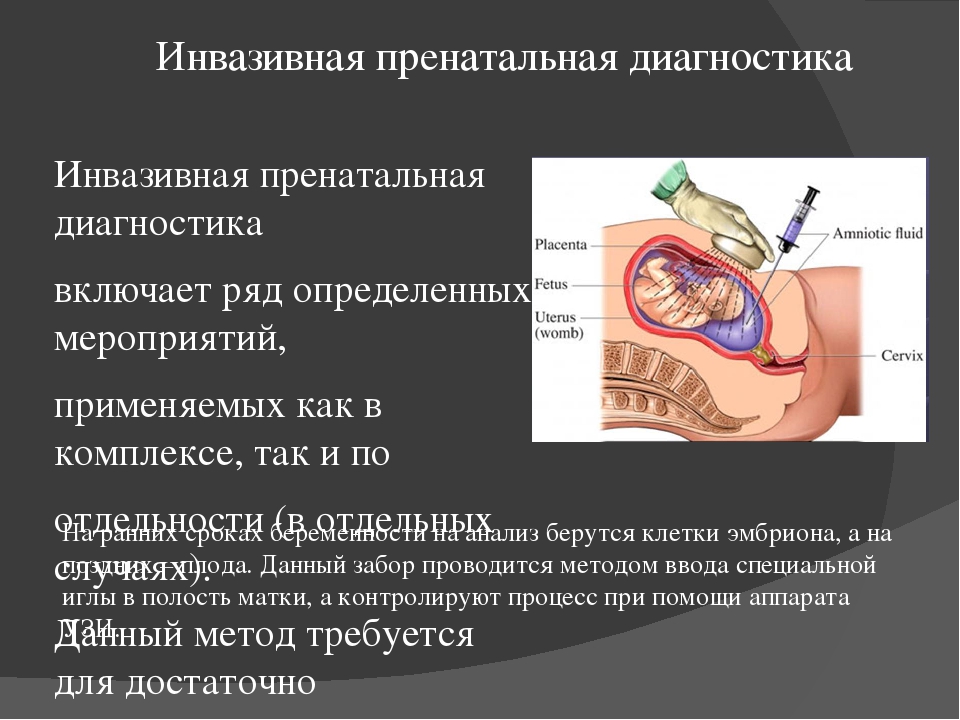
 Все это позволяет свести неприятные ощущения и риски к минимуму, проводить диагностику оперативно и с высокой точностью.
Все это позволяет свести неприятные ощущения и риски к минимуму, проводить диагностику оперативно и с высокой точностью. Биохимические маркеры — это гормональные исследования крови беременных. УЗИ отслеживает толщину воротниковой зоны. Показатели такой диагностики: 5% ложноположительных при чувствительности 60−80%.
Биохимические маркеры — это гормональные исследования крови беременных. УЗИ отслеживает толщину воротниковой зоны. Показатели такой диагностики: 5% ложноположительных при чувствительности 60−80%.
 Современная пренатальная диагностика плода включает инвазивные и неинвазивные методики, которые позволяют выявить большинство врожденных и наследственных патологий плода, например хромосомные нарушения или нарушения в работе сердца, а также произвести подтверждение отцовства и определить пол ребенка.
Современная пренатальная диагностика плода включает инвазивные и неинвазивные методики, которые позволяют выявить большинство врожденных и наследственных патологий плода, например хромосомные нарушения или нарушения в работе сердца, а также произвести подтверждение отцовства и определить пол ребенка. Современные неинвазивные исследования позволяют выявить хромосомные нарушения, а также аномалии в развитии плода без риска для здоровья матери и ребенка.
Современные неинвазивные исследования позволяют выявить хромосомные нарушения, а также аномалии в развитии плода без риска для здоровья матери и ребенка. Как правило, продолжительность жизни детей с синдром Эдвардса не превышает одного года. Синдром вызывает как физические отклонения — аномалии мозгового и лицевого черепа, деформирование ушных раковин, аномальное развитие стоп, так и психики — синдром вызывает глубокую олигофрению.
Как правило, продолжительность жизни детей с синдром Эдвардса не превышает одного года. Синдром вызывает как физические отклонения — аномалии мозгового и лицевого черепа, деформирование ушных раковин, аномальное развитие стоп, так и психики — синдром вызывает глубокую олигофрению.
 Наиболее резкое увеличение риска происходит в возрасте после 35 лет, и далее риск продолжает быстро увеличиваться, как считается в связи со старением основной массы яйцеклеток. Синдром Дауна является врожденным заболеванием, но его не относят к наследственным заболеваниям, т.к. в данном случае патология не передаётся от родителей потомству, но возникает во время гаметогенеза.
Наиболее резкое увеличение риска происходит в возрасте после 35 лет, и далее риск продолжает быстро увеличиваться, как считается в связи со старением основной массы яйцеклеток. Синдром Дауна является врожденным заболеванием, но его не относят к наследственным заболеваниям, т.к. в данном случае патология не передаётся от родителей потомству, но возникает во время гаметогенеза.
 Первый этап — это консультация со специалистом. В ходе консультации предоставляется вся основная информация о тесте, определяется необходимость его выполнения и возможные ограничения.
Первый этап — это консультация со специалистом. В ходе консультации предоставляется вся основная информация о тесте, определяется необходимость его выполнения и возможные ограничения.




 Частота таких случаев не превышает десятой доли процента.
Частота таких случаев не превышает десятой доли процента.
 Данный способ помогает узнать более чем о 200 видах отклонений, возникших по причине генетических мутаций.
Данный способ помогает узнать более чем о 200 видах отклонений, возникших по причине генетических мутаций.



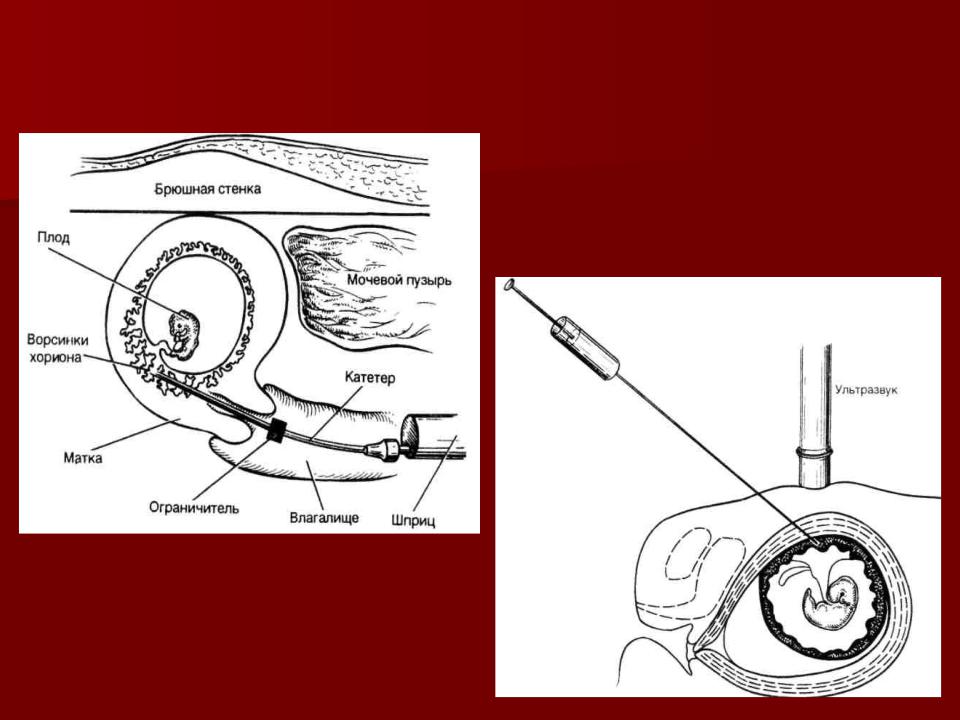 Может быть известное заболевание в семье будущего ребенка, либо при планировании беременности проводится скрининг на наследственные заболевания, при помощи которого выявляется, носителями каких мутаций являются будущие родители, и, следовательно, какие генетические заболевания могут быть у ребенка.
Может быть известное заболевание в семье будущего ребенка, либо при планировании беременности проводится скрининг на наследственные заболевания, при помощи которого выявляется, носителями каких мутаций являются будущие родители, и, следовательно, какие генетические заболевания могут быть у ребенка. Снижение концентрации альфа-фетопротеина в околоплодных водах может быть зафиксировано при синдроме Дауна, при наличии у беременной сахарного диабета.
Снижение концентрации альфа-фетопротеина в околоплодных водах может быть зафиксировано при синдроме Дауна, при наличии у беременной сахарного диабета.
 Из всех гормонов, участвующих в изменении эндокринного баланса организма и во многом определяющих особенности течения беременности и родов, наибольшее значение следует придавать содержанию кортизола, эстрадиола, эстриола, прогестерона и плацентарного лактогена в околоплодных водах в течение беременности и в родах.
Из всех гормонов, участвующих в изменении эндокринного баланса организма и во многом определяющих особенности течения беременности и родов, наибольшее значение следует придавать содержанию кортизола, эстрадиола, эстриола, прогестерона и плацентарного лактогена в околоплодных водах в течение беременности и в родах. Это доступные биохимические тесты, их обязательно делают женщинам, стоящим на учёте в женской консультации. Результат такого теста представляет собой расчётную цифру, показывающую риск рождения ребёнка с генетической патологией у женщины определённого возраста с такими показателями гормонов и данными УЗИ. Если этот расчётный риск получается высоким, то женщину направляют на инвазивное исследование — амниоцентез.
Это доступные биохимические тесты, их обязательно делают женщинам, стоящим на учёте в женской консультации. Результат такого теста представляет собой расчётную цифру, показывающую риск рождения ребёнка с генетической патологией у женщины определённого возраста с такими показателями гормонов и данными УЗИ. Если этот расчётный риск получается высоким, то женщину направляют на инвазивное исследование — амниоцентез. Точность метода достигает 99,9%, так как исследуется генетический материал плода (его ДНК) в венозной крови будущей матери.
Точность метода достигает 99,9%, так как исследуется генетический материал плода (его ДНК) в венозной крови будущей матери. Надо помнить, что стандартный биохимический скрининг можно пройти бесплатно, за счет ОМС в женской консультации. НИПТ — достаточно дорогое исследование, которое можно сделать только за плату в коммерческих лабораториях.
Надо помнить, что стандартный биохимический скрининг можно пройти бесплатно, за счет ОМС в женской консультации. НИПТ — достаточно дорогое исследование, которое можно сделать только за плату в коммерческих лабораториях. В остальных случаях существуют ограничения.
В остальных случаях существуют ограничения.
 Данные мутации выявляются в крови без выделения ДНК плода, т.е. оценивается не хромосомная мутация плода, а наличие аномальных вариантов генов у матери.
Данные мутации выявляются в крови без выделения ДНК плода, т.е. оценивается не хромосомная мутация плода, а наличие аномальных вариантов генов у матери. При ЭКО с донорской яйцеклеткой и суррогатном материнстве этот тест нецелесообразен, так как определять мутации, связанные с генетическими заболеваниями нужно по крови той женщины, чья яйцеклетка дала начало эмбриону.
При ЭКО с донорской яйцеклеткой и суррогатном материнстве этот тест нецелесообразен, так как определять мутации, связанные с генетическими заболеваниями нужно по крови той женщины, чья яйцеклетка дала начало эмбриону. Если у Вас беременность одноплодная естественная или в результате ЭКО с собственной яйцеклеткой, то выполнение данных панелей возможно.
Если у Вас беременность одноплодная естественная или в результате ЭКО с собственной яйцеклеткой, то выполнение данных панелей возможно.
 Диагностическую процедуру проводят как в I триместре (17-22 недель), так и во II триместре на сроке 34 недели. Методика позволяет определить степень зрелости и пол плода, патологии сердца и гемолитические заболевания, аномалии развития нервной системы зародыша.
Диагностическую процедуру проводят как в I триместре (17-22 недель), так и во II триместре на сроке 34 недели. Методика позволяет определить степень зрелости и пол плода, патологии сердца и гемолитические заболевания, аномалии развития нервной системы зародыша.

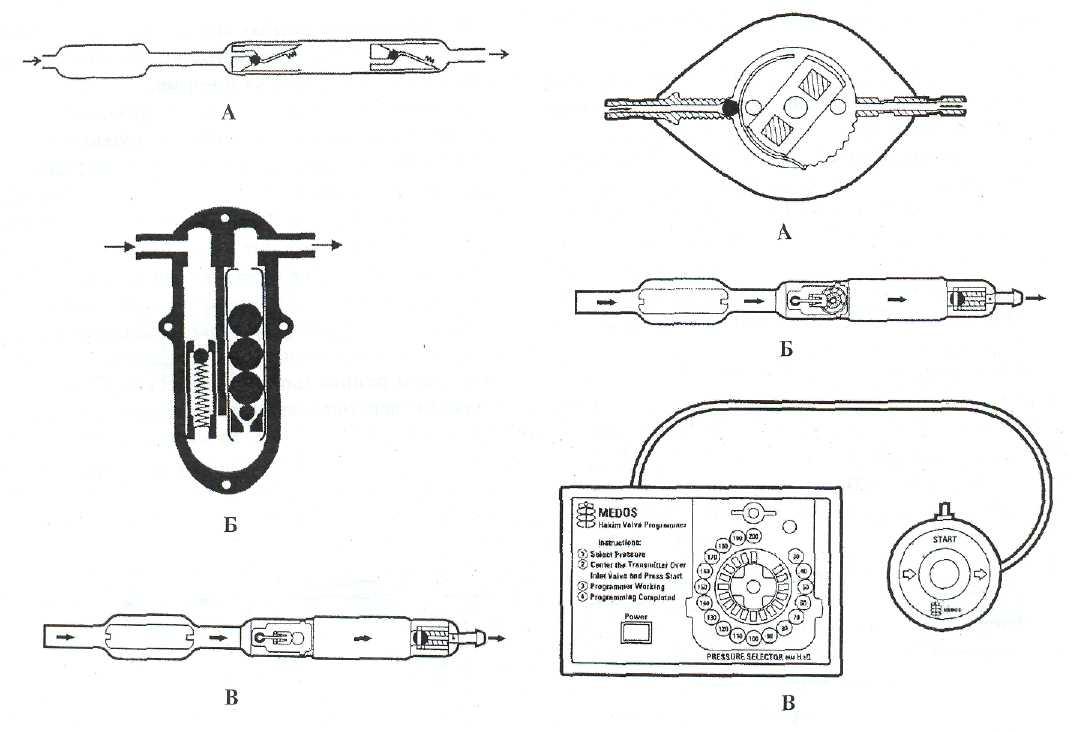
 При отсутствии противопоказаний к его прохождению, необходимо просто сдать кровь в одной из клиник «Мать и Дитя» не натощак. Результаты исследования будут готовы через 14 дней после сдачи крови на анализ.
При отсутствии противопоказаний к его прохождению, необходимо просто сдать кровь в одной из клиник «Мать и Дитя» не натощак. Результаты исследования будут готовы через 14 дней после сдачи крови на анализ.
 Его осложнения включают сердечный приступ, инсульт, слепоту, почечную недостаточность и ампутацию.
Его осложнения включают сердечный приступ, инсульт, слепоту, почечную недостаточность и ампутацию.
 Некоторые производители присматриваются к алгоритмам AP, которые взаимодействуют с насосом, чтобы инициировать систему с обратной связью.В разработке этой технологии был достигнут значительный прогресс, и она все еще считается технологией ближайшего будущего.
Некоторые производители присматриваются к алгоритмам AP, которые взаимодействуют с насосом, чтобы инициировать систему с обратной связью.В разработке этой технологии был достигнут значительный прогресс, и она все еще считается технологией ближайшего будущего.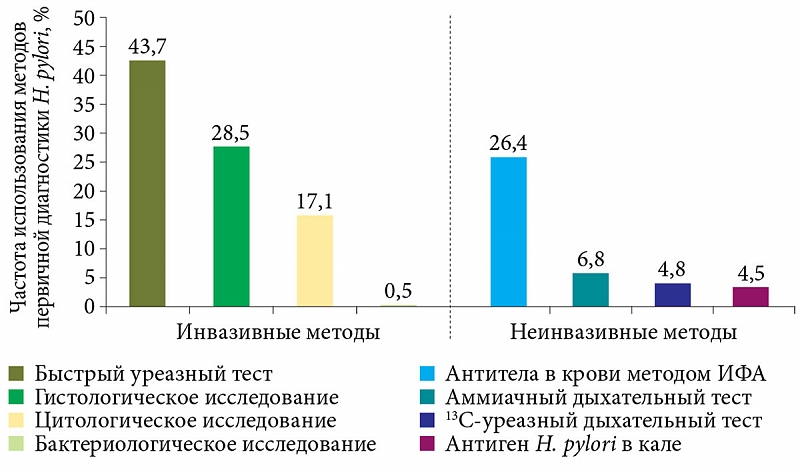 HbA1c, который измеряет гликированный гемоглобин, можно измерять только каждые 3-6 месяцев. Это позволяет диабету бесконтрольно прогрессировать в течение длительных периодов времени и мешает медицинским работникам быстро оценивать эффективность терапии.Исследования показывают, что тестирование в месте оказания медицинской помощи или самоконтроль уровней HbA1c всегда следует подтверждать результатами лабораторных тестов, и не следует принимать решения в ответ на результаты измерений HbA1c, не требующих подтверждения от CLIA.
HbA1c, который измеряет гликированный гемоглобин, можно измерять только каждые 3-6 месяцев. Это позволяет диабету бесконтрольно прогрессировать в течение длительных периодов времени и мешает медицинским работникам быстро оценивать эффективность терапии.Исследования показывают, что тестирование в месте оказания медицинской помощи или самоконтроль уровней HbA1c всегда следует подтверждать результатами лабораторных тестов, и не следует принимать решения в ответ на результаты измерений HbA1c, не требующих подтверждения от CLIA.
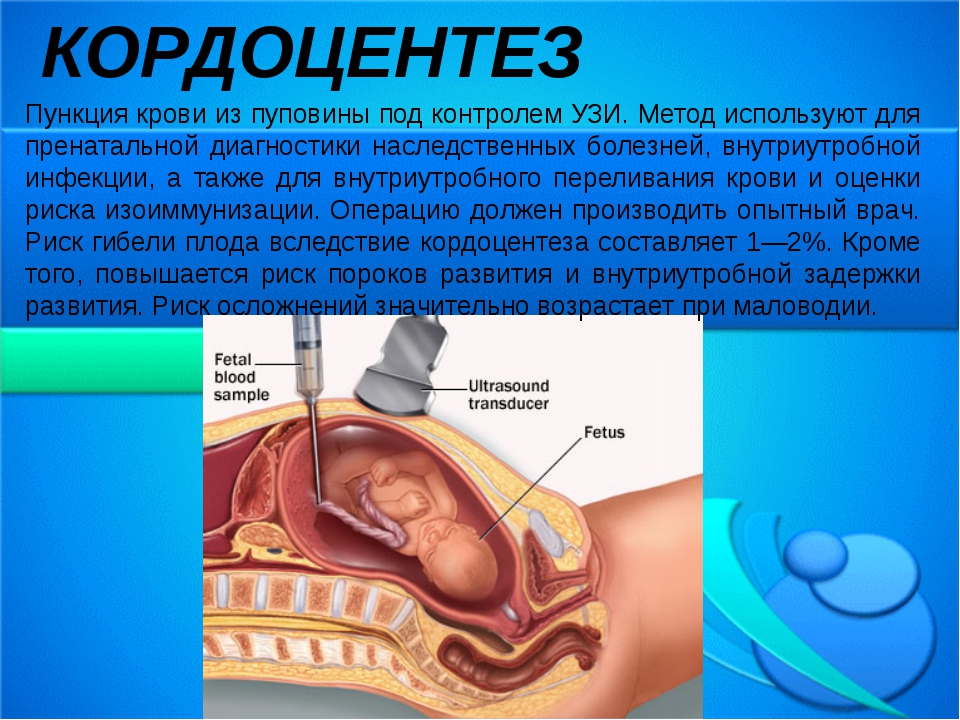 Однако постоянный мониторинг и неинвазивные методы определения глюкозы по-прежнему будут представлять угрозу для рынка. Учитывая дорогостоящий характер этих тестов и технологий, доступ по-прежнему будет ограничен счетчиками высокого класса. Большинство счетчиков сегодня предлагается почти по той же цене, и каждый счетчик снабжен минимальной возможностью загрузки через USB; это обеспечит некоторый рост рынка.
Однако постоянный мониторинг и неинвазивные методы определения глюкозы по-прежнему будут представлять угрозу для рынка. Учитывая дорогостоящий характер этих тестов и технологий, доступ по-прежнему будет ограничен счетчиками высокого класса. Большинство счетчиков сегодня предлагается почти по той же цене, и каждый счетчик снабжен минимальной возможностью загрузки через USB; это обеспечит некоторый рост рынка. Рынок полосовой прокладки характеризуется сильным падением цен и имеет тенденцию сглаживать рост рынка. Рынок обычных глюкометров и тест-полосок SMBG испытывает сильное ценовое давление: только на рынке США насчитывается более 88 брендовых счетчиков. Учитывая, что существуют серьезные ограничения по возмещению расходов для аптек с доставкой по почте, рынок SMBG достиг насыщения в 2013 году.
Рынок полосовой прокладки характеризуется сильным падением цен и имеет тенденцию сглаживать рост рынка. Рынок обычных глюкометров и тест-полосок SMBG испытывает сильное ценовое давление: только на рынке США насчитывается более 88 брендовых счетчиков. Учитывая, что существуют серьезные ограничения по возмещению расходов для аптек с доставкой по почте, рынок SMBG достиг насыщения в 2013 году.
 Г-жа Равишанкар получила степень магистра биологических наук в Институте технологии и науки Бирла, Пилани, Индия. Для получения дополнительной информации о глобальной практике и предложениях Frost & Sullivan в области наук о жизни, пожалуйста, напишите
Г-жа Равишанкар получила степень магистра биологических наук в Институте технологии и науки Бирла, Пилани, Индия. Для получения дополнительной информации о глобальной практике и предложениях Frost & Sullivan в области наук о жизни, пожалуйста, напишите  Эти небольшие фрагменты обычно содержат менее 200 строительных блоков ДНК (пар оснований) и возникают, когда клетки отмирают и разрушаются, а их содержимое, включая ДНК, попадает в кровоток.
Эти небольшие фрагменты обычно содержат менее 200 строительных блоков ДНК (пар оснований) и возникают, когда клетки отмирают и разрушаются, а их содержимое, включая ДНК, попадает в кровоток.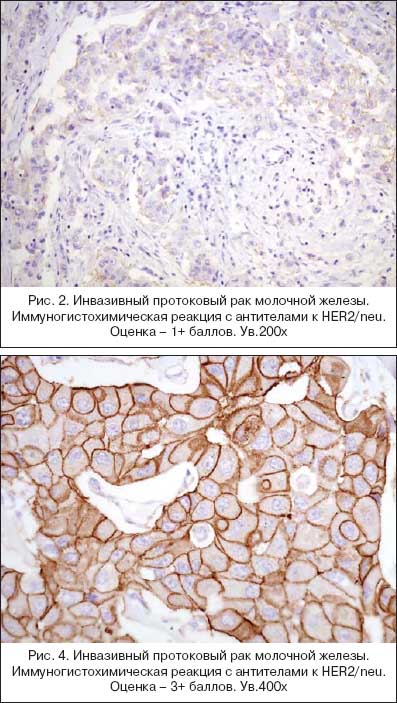 Точность теста зависит от заболевания.
Точность теста зависит от заболевания. Поскольку НИПТ анализирует вкДНК плода и матери, этот тест может выявить генетическое заболевание матери.
Поскольку НИПТ анализирует вкДНК плода и матери, этот тест может выявить генетическое заболевание матери. Если процент фрагментов вкДНК из определенной хромосомы больше ожидаемого, то у плода повышенная вероятность наличия состояния трисомии (положительный результат теста). Положительный результат скрининга указывает на то, что для подтверждения результата необходимо провести дальнейшее тестирование (называемое диагностическим тестированием, поскольку оно используется для диагностики заболевания).
Если процент фрагментов вкДНК из определенной хромосомы больше ожидаемого, то у плода повышенная вероятность наличия состояния трисомии (положительный результат теста). Положительный результат скрининга указывает на то, что для подтверждения результата необходимо провести дальнейшее тестирование (называемое диагностическим тестированием, поскольку оно используется для диагностики заболевания). Резюме и рекомендации. Eur J Hum Genet. 2015 г. 1. doi: 10.1038 / ejhg.2015.56. [Epub перед печатью] PubMed: 25828867.
Резюме и рекомендации. Eur J Hum Genet. 2015 г. 1. doi: 10.1038 / ejhg.2015.56. [Epub перед печатью] PubMed: 25828867. 2020 Октябрь; 136 (4): e48-e69. DOI: 10.1097 / AOG.0000000000004084. PubMed: 32804883.Skrzypek H, Hui L. Неинвазивное пренатальное тестирование на анеуплоидию плода и единичные генные нарушения. Лучшая практика Res Clin Obstet Gynaecol. 2017 июл; 42: 26-38. DOI: 10.1016 / j.bpobgyn.2017.02.007. Epub 2017 28 февраля. PubMed: 28342726.
2020 Октябрь; 136 (4): e48-e69. DOI: 10.1097 / AOG.0000000000004084. PubMed: 32804883.Skrzypek H, Hui L. Неинвазивное пренатальное тестирование на анеуплоидию плода и единичные генные нарушения. Лучшая практика Res Clin Obstet Gynaecol. 2017 июл; 42: 26-38. DOI: 10.1016 / j.bpobgyn.2017.02.007. Epub 2017 28 февраля. PubMed: 28342726.

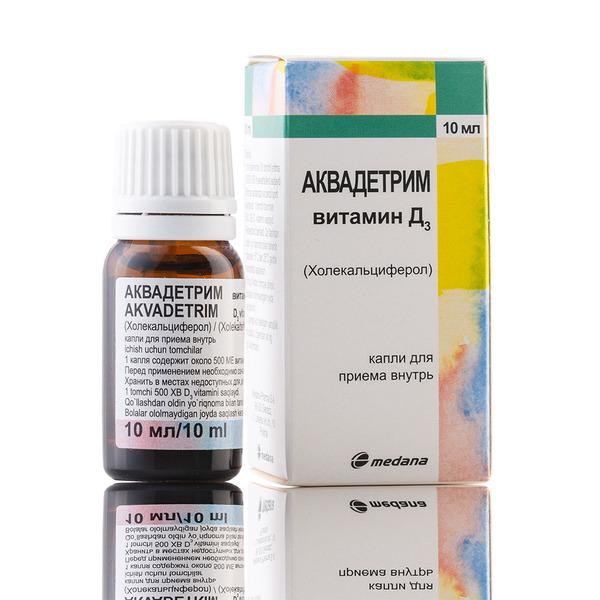
 1 Кроме того, нанесение специальных косметических средств, защищающих кожу от солнечных ожогов и фотостарения, блокирует выработку витамина Д практически на 100%12.
1 Кроме того, нанесение специальных косметических средств, защищающих кожу от солнечных ожогов и фотостарения, блокирует выработку витамина Д практически на 100%12. Нехватка витамина Д может привести к развитию детского рахита, при котором происходит размягчение костных тканей. В результате возникают деформации костей скелета (плоский затылок, искривление конечностей, деформация ребер и т.д.). Кроме того, часто наблюдается слабость мышц, дисфункция вегетативной нервной системы и склонность к простудным заболеваниям. Получить суточную норму витамина Д с продуктами питания достаточно сложно, именно поэтому малышам часто назначается прием препаратов витамина Д.
Нехватка витамина Д может привести к развитию детского рахита, при котором происходит размягчение костных тканей. В результате возникают деформации костей скелета (плоский затылок, искривление конечностей, деформация ребер и т.д.). Кроме того, часто наблюдается слабость мышц, дисфункция вегетативной нервной системы и склонность к простудным заболеваниям. Получить суточную норму витамина Д с продуктами питания достаточно сложно, именно поэтому малышам часто назначается прием препаратов витамина Д. ч. из-за снижения выработки в коже вит. Д и малого пребывания на солнце.
ч. из-за снижения выработки в коже вит. Д и малого пребывания на солнце.

 В ряде исследований отмечено снижение заболеваемости инфекциями дыхательных путей на фоне приема витамина D.
В ряде исследований отмечено снижение заболеваемости инфекциями дыхательных путей на фоне приема витамина D.
 Отмечалось ухудшение когнитивной функции и заболеваемости болезнью Альцгеймера при низких уровнях витамина D.
Отмечалось ухудшение когнитивной функции и заболеваемости болезнью Альцгеймера при низких уровнях витамина D.
 Есть ряд заболеваний, при которых врач отдельно назначает прием вещества в каплях. Среди показаний к применению:
Есть ряд заболеваний, при которых врач отдельно назначает прием вещества в каплях. Среди показаний к применению:

 Повышает иммунитет, обеспечивает anti-age эффект, поддерживает работу сердечно-сосудистой системы, красоту и здоровье кожи, а также является незаменимым помощником для укрепления костной системы у взрослых и детей.
Повышает иммунитет, обеспечивает anti-age эффект, поддерживает работу сердечно-сосудистой системы, красоту и здоровье кожи, а также является незаменимым помощником для укрепления костной системы у взрослых и детей.




 В начале ХХ века наш соотечественник И.Шабад обнаружил, что рыбий жир трески достаточно эффективен для профилактики и лечения рахита, В 1920 году американский ученый Мелланби установил, что активным веществом в рыбьем жире является жирорастворимый витамин, а выделил витамин D Mc Collum в 1922 году, после чего стали активно изучать действие витамин Д на кости, мышцы, кишечник и почки.
В начале ХХ века наш соотечественник И.Шабад обнаружил, что рыбий жир трески достаточно эффективен для профилактики и лечения рахита, В 1920 году американский ученый Мелланби установил, что активным веществом в рыбьем жире является жирорастворимый витамин, а выделил витамин D Mc Collum в 1922 году, после чего стали активно изучать действие витамин Д на кости, мышцы, кишечник и почки.
 Солнечное облучение кожи в течении 10-30 минут способствует образованию 200МЕ витамина Д. При благоприятных условиях в коже ребенка образуется необходимое количество витамина D.
Солнечное облучение кожи в течении 10-30 минут способствует образованию 200МЕ витамина Д. При благоприятных условиях в коже ребенка образуется необходимое количество витамина D.
 Также рахит различают по трем степеням тяжести (I – легкая, II – среднетяжелая, III – тяжелая) по характеру течения бывает острый, подострый, рецидивирующий.
Также рахит различают по трем степеням тяжести (I – легкая, II – среднетяжелая, III – тяжелая) по характеру течения бывает острый, подострый, рецидивирующий. У детей, больных рахитом, нарушается время появления и порядок прорезывания зубов, дефекты эмали. При рахите наблюдается задержка развития статических, моторных функций, наблюдается нарушение функции многих внутренних органов и систем (легочной, сердечно-сосудистой, гепато-лиенальный синдром). В ряде случаев возможно развитие гипохромной анемии, связанной не только с дефицитом железа, но и со структурно-функциональными изменениями самих эритроцитов.
У детей, больных рахитом, нарушается время появления и порядок прорезывания зубов, дефекты эмали. При рахите наблюдается задержка развития статических, моторных функций, наблюдается нарушение функции многих внутренних органов и систем (легочной, сердечно-сосудистой, гепато-лиенальный синдром). В ряде случаев возможно развитие гипохромной анемии, связанной не только с дефицитом железа, но и со структурно-функциональными изменениями самих эритроцитов.


 Целесообразно продолжить прием поливитаминных препаратов, начатых еще во время беременности или вышеуказанных специальных молочных смесей.
Целесообразно продолжить прием поливитаминных препаратов, начатых еще во время беременности или вышеуказанных специальных молочных смесей. Специфическая профилактика рахита им проводится, начиная с 3-4- месяцев жизни под контролем размеров большого родничка, окружности головы, а также с учетом всех параметров клинической картины (чтобы исключить возможную патологию!). Поскольку при малых размерах и закрытом родничке после 6 месяца (вариант нормы) возможно развитие рахита, то профилактическую дозу витамина Д в таких случаях следует заменить лечебной.
Специфическая профилактика рахита им проводится, начиная с 3-4- месяцев жизни под контролем размеров большого родничка, окружности головы, а также с учетом всех параметров клинической картины (чтобы исключить возможную патологию!). Поскольку при малых размерах и закрытом родничке после 6 месяца (вариант нормы) возможно развитие рахита, то профилактическую дозу витамина Д в таких случаях следует заменить лечебной. Восстановительная терапия включает массаж и ЛФК, которые назначаются через 2 недели после начала медикаментозной терапии, курсы хвойно-солевых ванн.
Восстановительная терапия включает массаж и ЛФК, которые назначаются через 2 недели после начала медикаментозной терапии, курсы хвойно-солевых ванн. Состояние обусловлено недостатком витамина D. Патология связана с дисбалансом минерального обмена. Рахит называют болезнью «осенних» детей, так как именно солнечный свет помогает клеткам кожи преобразовывать витамин D из пассивного состояния в активное. Рахит поражает главным образом детей, хотя патология может развиться у взрослых (остеомаляция).
Состояние обусловлено недостатком витамина D. Патология связана с дисбалансом минерального обмена. Рахит называют болезнью «осенних» детей, так как именно солнечный свет помогает клеткам кожи преобразовывать витамин D из пассивного состояния в активное. Рахит поражает главным образом детей, хотя патология может развиться у взрослых (остеомаляция).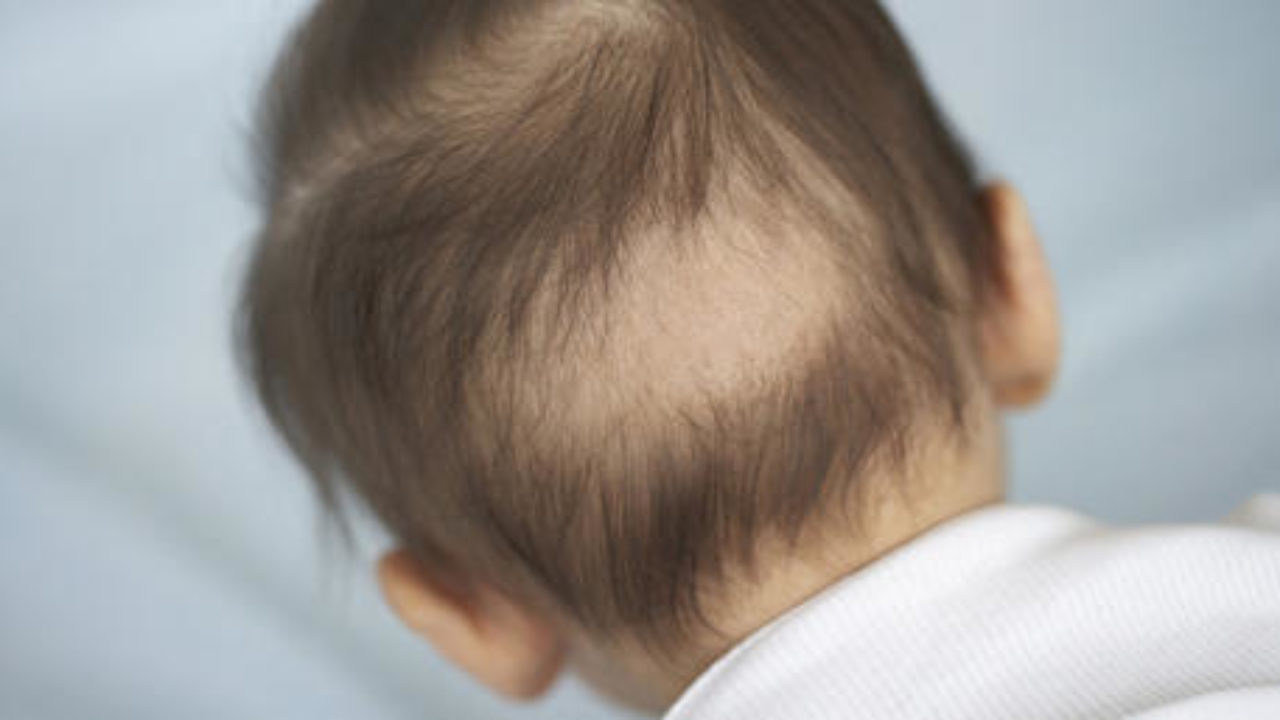
 Метаболический ацидоз выявляют посредством анализа газов крови (артериальной).
Метаболический ацидоз выявляют посредством анализа газов крови (артериальной).


























 Правила и рекомендации для водных процедур — в материале РИА Новости.Как выбрать ванночку для малыша— Для купания новорожденного понадобится отдельная детская ванночка вместимостью примерно 35 литров. Она должна быть сделана из качественного экологичного пластика, — рассказала педиатр-неонатолг Гульнара Цыкунова.Важно, чтобы в ванночке отсутствовали трещины, царапины, вмятины, а дно было не скользким. Емкость должна быть вместительной (размер подбирается с учетом роста ребенка + 10 сантиметров), если родители будут купать в ней ребенка вплоть до года и старше. Если в планах перевести малыша через три месяца во взрослую ванну — в этом нет необходимости.Изделие не должно быть слишком тяжелым, чтобы можно было перемещать его по необходимости в одиночку, но и не слишком легким, чтобы оно не переворачивалось во время купания. Не лишним будет и наличие в детской ванночке отверстия для слива, с помощью которого проще избавиться от использованной воды.Существует несколько разновидностей детских ванн:Приготовим необходимое для купанияДля водных процедур с малышом понадобятся: детская ванна, ковшик для ополаскивания, банная рукавица из байки или губка, детское мягкое полотенце, термометр, детские мыло и шампунь, а примерно с полугодового возраста — еще и игрушки, чтобы развлекать ребенка.
Правила и рекомендации для водных процедур — в материале РИА Новости.Как выбрать ванночку для малыша— Для купания новорожденного понадобится отдельная детская ванночка вместимостью примерно 35 литров. Она должна быть сделана из качественного экологичного пластика, — рассказала педиатр-неонатолг Гульнара Цыкунова.Важно, чтобы в ванночке отсутствовали трещины, царапины, вмятины, а дно было не скользким. Емкость должна быть вместительной (размер подбирается с учетом роста ребенка + 10 сантиметров), если родители будут купать в ней ребенка вплоть до года и старше. Если в планах перевести малыша через три месяца во взрослую ванну — в этом нет необходимости.Изделие не должно быть слишком тяжелым, чтобы можно было перемещать его по необходимости в одиночку, но и не слишком легким, чтобы оно не переворачивалось во время купания. Не лишним будет и наличие в детской ванночке отверстия для слива, с помощью которого проще избавиться от использованной воды.Существует несколько разновидностей детских ванн:Приготовим необходимое для купанияДля водных процедур с малышом понадобятся: детская ванна, ковшик для ополаскивания, банная рукавица из байки или губка, детское мягкое полотенце, термометр, детские мыло и шампунь, а примерно с полугодового возраста — еще и игрушки, чтобы развлекать ребенка. Не стоит нагревать ванную до состояния парной, ребенку в ней будет душно. Температура воздуха в помещении не должна сильно отличаться от температуры в других комнатах. В рекомендациях врачей, как купать ребенка, нет правила, что воду для процедуры обязательно нужно кипятить. Достаточно использовать проточную из крана. Температура воды для купания новорожденного должна быть 36—37 градусов. При водных процедурах разрешается добавлять настои ромашки, череды, календулы, шалфея, однако по этому поводу лучше проконсультироваться с врачом.Не стоит резко опускать ребенка в набранную ванну. Погружение должно быть медленным, головку нужно поддерживать. Важно следить за тем, как малыш реагирует на воду и ее температуру. Если первый опыт будет негативным, то в дальнейшем купание может стать для ребенка нелюбимой процедурой.В план действий, как купать младенца, в первую очередь включена гигиена лица. Нужно умыть личико без мыла, уделив особое внимание уголкам глаз. Затем следует омыть тело и голову.
Не стоит нагревать ванную до состояния парной, ребенку в ней будет душно. Температура воздуха в помещении не должна сильно отличаться от температуры в других комнатах. В рекомендациях врачей, как купать ребенка, нет правила, что воду для процедуры обязательно нужно кипятить. Достаточно использовать проточную из крана. Температура воды для купания новорожденного должна быть 36—37 градусов. При водных процедурах разрешается добавлять настои ромашки, череды, календулы, шалфея, однако по этому поводу лучше проконсультироваться с врачом.Не стоит резко опускать ребенка в набранную ванну. Погружение должно быть медленным, головку нужно поддерживать. Важно следить за тем, как малыш реагирует на воду и ее температуру. Если первый опыт будет негативным, то в дальнейшем купание может стать для ребенка нелюбимой процедурой.В план действий, как купать младенца, в первую очередь включена гигиена лица. Нужно умыть личико без мыла, уделив особое внимание уголкам глаз. Затем следует омыть тело и голову. Исключением является только повышенная температура у ребенка. В этом случае его лучше не купать, а обтирать влажной губкой или тканью.А вот после прививки педиатры рекомендуют воздержаться от купания в течение 48 часов. Горячая вода часто провоцирует повышение температуры тела. Кроме того, при распаривании может развиваться инфильтрат — уплотнение в месте введения препарата.Однако для прививок, которые не сопровождаются температурной реакцией, отказ от ванны не является обязательным требованием. Главное — не распаривать и не растирать место укола.
Исключением является только повышенная температура у ребенка. В этом случае его лучше не купать, а обтирать влажной губкой или тканью.А вот после прививки педиатры рекомендуют воздержаться от купания в течение 48 часов. Горячая вода часто провоцирует повышение температуры тела. Кроме того, при распаривании может развиваться инфильтрат — уплотнение в месте введения препарата.Однако для прививок, которые не сопровождаются температурной реакцией, отказ от ванны не является обязательным требованием. Главное — не распаривать и не растирать место укола. xn--p1ai/awards/
xn--p1ai/awards/

 Достаточно использовать проточную из крана. Температура воды для купания новорожденного должна быть 36—37 градусов.
Достаточно использовать проточную из крана. Температура воды для купания новорожденного должна быть 36—37 градусов.

 Также важно завести отдельные полотенца для умывания и подмывания малыша.
Также важно завести отдельные полотенца для умывания и подмывания малыша. Также необходимо следить и за температурой воды. Оптимальной температурой для купания младенца считается 36-37 градусов. В чуть более прохладной воде малыш скорее всего будет двигаться активнее, быстрее устанет и, как следствие, скорее заснет. Комфортность воды можно проверить, опустив локоть в воду, но лучше приобрести специальный детский водный термометр. Он поможет следить за температурой воды в течение купания, чтобы она не сильно охлаждалась. Если в водопроводе вода жесткая, то лучше ее предварительно пропускать через фильтр. Можно использовать травы: отвар ромашки или календулы смягчают воду и предотвращают раздражение кожи грудничка.
Также необходимо следить и за температурой воды. Оптимальной температурой для купания младенца считается 36-37 градусов. В чуть более прохладной воде малыш скорее всего будет двигаться активнее, быстрее устанет и, как следствие, скорее заснет. Комфортность воды можно проверить, опустив локоть в воду, но лучше приобрести специальный детский водный термометр. Он поможет следить за температурой воды в течение купания, чтобы она не сильно охлаждалась. Если в водопроводе вода жесткая, то лучше ее предварительно пропускать через фильтр. Можно использовать травы: отвар ромашки или календулы смягчают воду и предотвращают раздражение кожи грудничка. Разденьте малыша и аккуратно медленно опустите в воду. Ваша рука должна держать ребенка за плечи снизу, а его головка располагаться в области вашего запястья. Свободной рукой аккуратно поливайте малыша водой. Разговаривайте во время купания, успокаивайте его своим голосом, чтобы не было испуга. Прежде чем начать мыть ребенка дайте ему освоиться и привыкнуть, успокаивайте его массажными движениями руки. После этого можно приступать к купанию. Если малыш заплакал, попав в воду, то возможной причиной может быть дискомфортная для него температура. Попробуйте сделать воду чуть теплее или прохладнее, следите за реакцией ребенка. Также старайтесь не создавать много брызг, при их попадании на лицо он может испугаться.
Разденьте малыша и аккуратно медленно опустите в воду. Ваша рука должна держать ребенка за плечи снизу, а его головка располагаться в области вашего запястья. Свободной рукой аккуратно поливайте малыша водой. Разговаривайте во время купания, успокаивайте его своим голосом, чтобы не было испуга. Прежде чем начать мыть ребенка дайте ему освоиться и привыкнуть, успокаивайте его массажными движениями руки. После этого можно приступать к купанию. Если малыш заплакал, попав в воду, то возможной причиной может быть дискомфортная для него температура. Попробуйте сделать воду чуть теплее или прохладнее, следите за реакцией ребенка. Также старайтесь не создавать много брызг, при их попадании на лицо он может испугаться. А главное — как не навредить?
А главное — как не навредить?
 При плохой переносимости время приема ванны следует сократить до 5-10 минут или отдать предпочтение душу.
При плохой переносимости время приема ванны следует сократить до 5-10 минут или отдать предпочтение душу.

 Сильнопачкающихся активных детей удобнее начинать мыть с головы, постепенно доходя до ног. Это делается для того, чтобы несколько раз не смывать моющее средство.
Сильнопачкающихся активных детей удобнее начинать мыть с головы, постепенно доходя до ног. Это делается для того, чтобы несколько раз не смывать моющее средство.
 Главное, ориентироваться на самочувствие ребенка. Если у малыша температура, но он чувствует себя хорошо и просит купаться, не стоит ограничивать его в этом. При лихорадке теплая ванна снизит температуру и улучшит настроение.
Главное, ориентироваться на самочувствие ребенка. Если у малыша температура, но он чувствует себя хорошо и просит купаться, не стоит ограничивать его в этом. При лихорадке теплая ванна снизит температуру и улучшит настроение.

 Особенно это относится к паховой зоне, где кожа наиболее тонкая, влажность повышена, свободный доступ воздуха затруднен.
Особенно это относится к паховой зоне, где кожа наиболее тонкая, влажность повышена, свободный доступ воздуха затруднен.  Если же на теле появились прыщики или высыпания – можно добавить в ванночку немного отвара дубовой коры.
Если же на теле появились прыщики или высыпания – можно добавить в ванночку немного отвара дубовой коры.
 В ванную комнату необходимо поместить невысокий стульчик, на котором будет сидеть главный «купатель». Кроме этого, желательно иметь полочку — на ней мы поставим часы, чтобы ориентироваться в продолжительности купания. Особое внимание следует уделить двери, но не в том смысле, о котором вы наверняка подумали, — дескать, чтоб плотно закрывалась. Ситуация совершенно иная. Для человеческого организма неестественно резкое изменение влажности воздуха. Когда из распаренной ванны вы понесете ребенка в сухой воздух комнаты, могут возникнуть проблемы (например, с ушами). Поэтому очень важно во время купания не закрывать дверь в ванную комнату! И ее (дверь) надо подготовить, чтобы она самопроизвольно не закрывалась.
В ванную комнату необходимо поместить невысокий стульчик, на котором будет сидеть главный «купатель». Кроме этого, желательно иметь полочку — на ней мы поставим часы, чтобы ориентироваться в продолжительности купания. Особое внимание следует уделить двери, но не в том смысле, о котором вы наверняка подумали, — дескать, чтоб плотно закрывалась. Ситуация совершенно иная. Для человеческого организма неестественно резкое изменение влажности воздуха. Когда из распаренной ванны вы понесете ребенка в сухой воздух комнаты, могут возникнуть проблемы (например, с ушами). Поэтому очень важно во время купания не закрывать дверь в ванную комнату! И ее (дверь) надо подготовить, чтобы она самопроизвольно не закрывалась.





 Чтобы это проверить, нужно сделать пробу: каплю ромашкового настоя нанести ребёнку на руку и подождать полчаса. Если аллергической реакции нет, то настой можно использовать.
Чтобы это проверить, нужно сделать пробу: каплю ромашкового настоя нанести ребёнку на руку и подождать полчаса. Если аллергической реакции нет, то настой можно использовать. Для этого потребуется:
Для этого потребуется: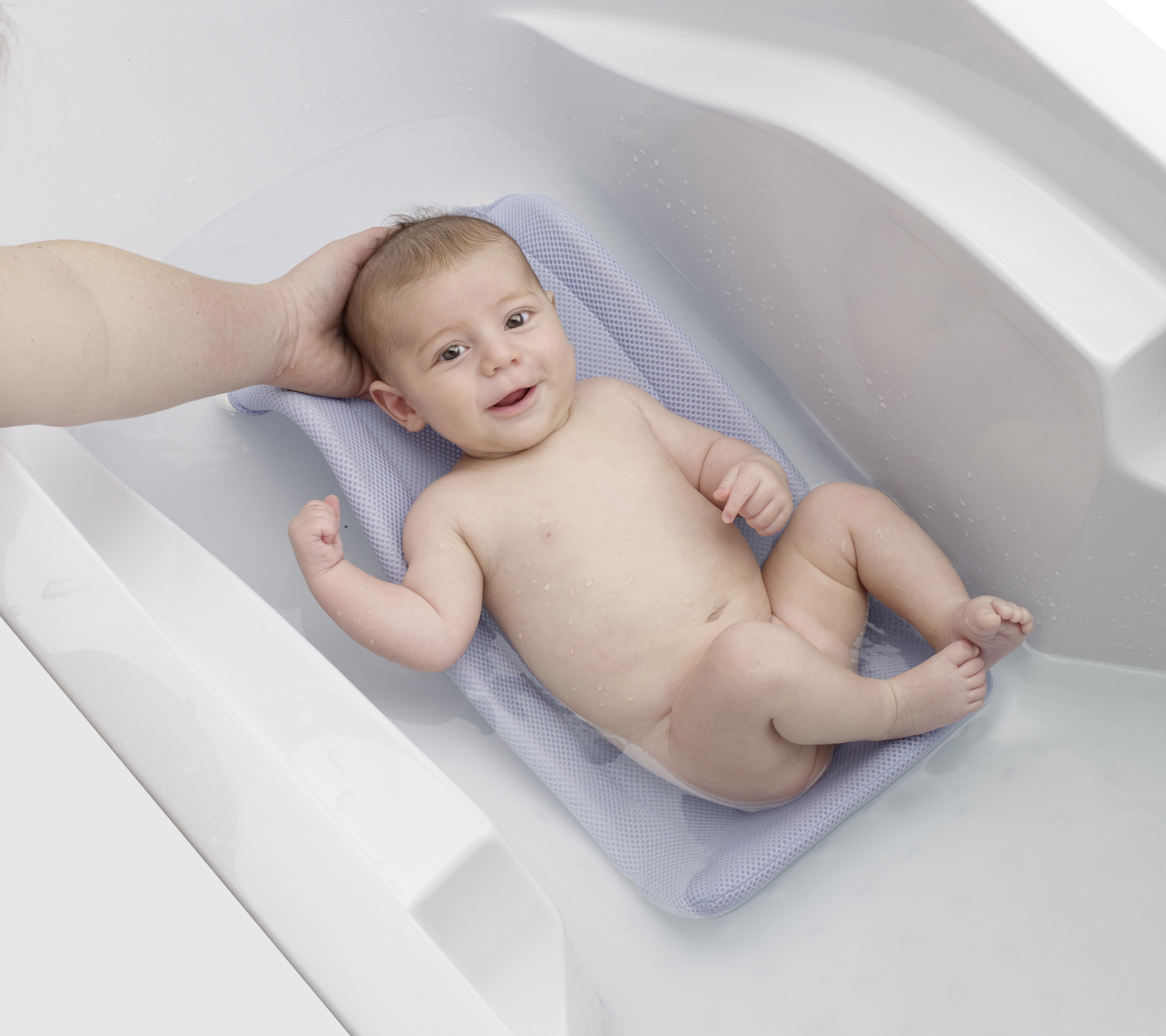 Положите ребёнка в ванночку осторожно, на пелёнку, сначала ножки, постепенно погружая всё тельце, придерживая головку. Смотрите, чтобы вода не попала в рот. Поглаживайте малыша руками, промойте все складочки.
Положите ребёнка в ванночку осторожно, на пелёнку, сначала ножки, постепенно погружая всё тельце, придерживая головку. Смотрите, чтобы вода не попала в рот. Поглаживайте малыша руками, промойте все складочки. Череда уменьшает кожные воспаления, сыпь, помогает избавиться от корочек на голове. Добавлять её в воду для младенцев рекомендуют не чаще одного раза в неделю, так как череда сушит детскую кожу. Необходимые ингредиенты:
Череда уменьшает кожные воспаления, сыпь, помогает избавиться от корочек на голове. Добавлять её в воду для младенцев рекомендуют не чаще одного раза в неделю, так как череда сушит детскую кожу. Необходимые ингредиенты: Главное, чтобы эта процедура приносила ребёнку пользу и удовольствие.
Главное, чтобы эта процедура приносила ребёнку пользу и удовольствие. борется с избыточной влажностью кожи.
борется с избыточной влажностью кожи. У качественно высушенного сырья цветоложе легко растирается между пальцами и становится кожисто сухим.
У качественно высушенного сырья цветоложе легко растирается между пальцами и становится кожисто сухим.
 л. сырья, доводят до кипения, остужают, 2 раза процеживают и используют для процедур. Дополнительно разводить отвар водой не требуется.
л. сырья, доводят до кипения, остужают, 2 раза процеживают и используют для процедур. Дополнительно разводить отвар водой не требуется. Во время травяных ванн не допускается применение пенки, мыла и других косметических средств.
Во время травяных ванн не допускается применение пенки, мыла и других косметических средств. Регулярность процедур не больше 2 раз в неделю.
Регулярность процедур не больше 2 раз в неделю.

 Это растение с древних времен известно своими лекарственными свойствами:
Это растение с древних времен известно своими лекарственными свойствами:
 Приготовить целебную ванночку можно не только ребенку первого года жизни, детям от года до трех, страдающим кожными заболеваниями, ромашка тоже может принести большую пользу. Можно также делать примочки и компрессы с отваром на пораженные места. Противопоказание может быть только одно: использование лекарственного сырья, собранного в загрязненном месте. В этом случае от лечения будет гораздо больше вреда, а не пользы.
Приготовить целебную ванночку можно не только ребенку первого года жизни, детям от года до трех, страдающим кожными заболеваниями, ромашка тоже может принести большую пользу. Можно также делать примочки и компрессы с отваром на пораженные места. Противопоказание может быть только одно: использование лекарственного сырья, собранного в загрязненном месте. В этом случае от лечения будет гораздо больше вреда, а не пользы.
 Когда температура достигает 37 градусов, можно помещать в ванночку младенца. Как купать новорожденного в ромашке, может подсказать врач-педиатр или медицинская сестра.
Когда температура достигает 37 градусов, можно помещать в ванночку младенца. Как купать новорожденного в ромашке, может подсказать врач-педиатр или медицинская сестра.
 О том, как применять фильтр-пакеты, можно прочитать в приложенной к ним инструкции. Череда хорошо снимает кожное раздражение, помогает бороться с опрелостями и частыми проявлениями аллергии. Также ванна с чередой способствует улучшению детского сна. Рекомендуемая частота принятия лечебных ванночек без вреда здоровью – два раза в неделю. Лечение назначает врач.
О том, как применять фильтр-пакеты, можно прочитать в приложенной к ним инструкции. Череда хорошо снимает кожное раздражение, помогает бороться с опрелостями и частыми проявлениями аллергии. Также ванна с чередой способствует улучшению детского сна. Рекомендуемая частота принятия лечебных ванночек без вреда здоровью – два раза в неделю. Лечение назначает врач. Об этом действии ромашки известно давно, поэтому трава активно используется в народной медицине для лечения различных нервных заболеваний у детей и взрослых. Главное – принимать ванны с лечебной травой не разово, а систематически, тогда от курса будет заметный эффект, и грудничок станет намного спокойнее.
Об этом действии ромашки известно давно, поэтому трава активно используется в народной медицине для лечения различных нервных заболеваний у детей и взрослых. Главное – принимать ванны с лечебной травой не разово, а систематически, тогда от курса будет заметный эффект, и грудничок станет намного спокойнее.

 Достаточно промокнуть кожу ребенка мягким полотенцем.
Достаточно промокнуть кожу ребенка мягким полотенцем. Если воспользоваться во время купания лекарственными травами, то можно еще и получить хороший бонус для здоровья. Однако травы подходят далеко не любые. В данной статье мы рассмотрим, какие травы можно использовать, и в каких ситуациях лучше это делать.
Если воспользоваться во время купания лекарственными травами, то можно еще и получить хороший бонус для здоровья. Однако травы подходят далеко не любые. В данной статье мы рассмотрим, какие травы можно использовать, и в каких ситуациях лучше это делать. Лучше всего ориентироваться в этом вопросе на мнение врача. Назначение ванночек указывает на какие-либо отклонения, в противном случае введение лекарственных трав способно только навредить.
Лучше всего ориентироваться в этом вопросе на мнение врача. Назначение ванночек указывает на какие-либо отклонения, в противном случае введение лекарственных трав способно только навредить. Каждая трава обладает своими собственными свойствами. Следует определиться с тем, какое воздействие требуется, после чего уже подбирать подходящее растение.
Каждая трава обладает своими собственными свойствами. Следует определиться с тем, какое воздействие требуется, после чего уже подбирать подходящее растение. Она имеет успокаивающие, релаксационные свойства.
Она имеет успокаивающие, релаксационные свойства.
 Иногда малыш только капризничает, у него на коже появляются разные сыпи или аллергические реакции. Зачастую могут усилиться колики.
Иногда малыш только капризничает, у него на коже появляются разные сыпи или аллергические реакции. Зачастую могут усилиться колики. Специалисты обычно советуют осторожно относиться к таким растениям, как:
Специалисты обычно советуют осторожно относиться к таким растениям, как:
 Эти ванны можно использовать отдельно или внутри обычной ванны, а также складывать или складывать для удобного хранения (некоторые даже включают крючок для подвешивания), что делает их идеальными для домов с меньшим пространством для хранения.
Эти ванны можно использовать отдельно или внутри обычной ванны, а также складывать или складывать для удобного хранения (некоторые даже включают крючок для подвешивания), что делает их идеальными для домов с меньшим пространством для хранения.
 На предложенных фото вы увидите, как интересно и забавно будет украсить обычные блюда в этот праздник.
На предложенных фото вы увидите, как интересно и забавно будет украсить обычные блюда в этот праздник. Склеиваете по краям полосы картона, формируя их конусом. Обклеиваете цветной бумагой. Сверху ставится тарелка, а на нее выкладывается закуска. Овощи и сыр можно порезать в виде листочков, зубчиков и т.д. Например, так:
Склеиваете по краям полосы картона, формируя их конусом. Обклеиваете цветной бумагой. Сверху ставится тарелка, а на нее выкладывается закуска. Овощи и сыр можно порезать в виде листочков, зубчиков и т.д. Например, так: Например, выложить мордочку птички на пицце.
Например, выложить мордочку птички на пицце.
 Оригинально смотрится слоеное желе, где каждый слой имеет свой цвет. Например, нижний слой делаем из молока, а верхний – из апельсинового сока. Сверху украшаем смородиной, ежевикой и листочком мяты. Получается просто чудесно! Интересно будет подать желе в виде слоеного торта, где каждый слой будет разного цвета.
Оригинально смотрится слоеное желе, где каждый слой имеет свой цвет. Например, нижний слой делаем из молока, а верхний – из апельсинового сока. Сверху украшаем смородиной, ежевикой и листочком мяты. Получается просто чудесно! Интересно будет подать желе в виде слоеного торта, где каждый слой будет разного цвета. Их обязательно следует включить в меню.
Их обязательно следует включить в меню. А еще — придумать оригинальное меню на детский день рождения.
А еще — придумать оригинальное меню на детский день рождения. Симпатичные божьи коровки не дадут маленьким гостям заскучать.
Симпатичные божьи коровки не дадут маленьким гостям заскучать.

 Предлагаем приготовить один из вечных хитов. Слегка подмораживаем 1 кг клубники и пробиваем в блендере. Добавляем 500 г ванильного мороженого, 200 г клубничного джема и 50 г меда. Взбиваем массу еще раз, раскладываем по формочкам и охлаждаем. Перед подачей украсим их дроблеными орехами, шоколадной крошкой, кусочками фруктов или мармеладом.
Предлагаем приготовить один из вечных хитов. Слегка подмораживаем 1 кг клубники и пробиваем в блендере. Добавляем 500 г ванильного мороженого, 200 г клубничного джема и 50 г меда. Взбиваем массу еще раз, раскладываем по формочкам и охлаждаем. Перед подачей украсим их дроблеными орехами, шоколадной крошкой, кусочками фруктов или мармеладом. В таком случае обязательно поделитесь ценным опытом с другими читателями клуба «Едим Дома!».
В таком случае обязательно поделитесь ценным опытом с другими читателями клуба «Едим Дома!». Дети с удовольствием помогают приготовиться к торжеству, принимают самое активное участие в подготовке праздничных мероприятий.
Дети с удовольствием помогают приготовиться к торжеству, принимают самое активное участие в подготовке праздничных мероприятий.  Мороженое можно приготовить в домашних условиях, замораживая смесь в морозильной камере в металлической посуде. Если вы заботитесь о правильном питании для ребёнка, забудьте о газировках с искусственными красителями; лучше подать к столу фруктовые соки или приготовленные своими руками морсы и компоты.
Мороженое можно приготовить в домашних условиях, замораживая смесь в морозильной камере в металлической посуде. Если вы заботитесь о правильном питании для ребёнка, забудьте о газировках с искусственными красителями; лучше подать к столу фруктовые соки или приготовленные своими руками морсы и компоты. Вот несколько идей детского праздничного меню на День рождения, включая оформление салатов и детских бутербродов:
Вот несколько идей детского праздничного меню на День рождения, включая оформление салатов и детских бутербродов: Готовим фарш как на котлеты. Вставляем 6 кусочков сосиски по периметру и запекаем в духовке 30 минут. А еще можно завернуть котлетку в бекон, получится еще вкуснее и красивее:
Готовим фарш как на котлеты. Вставляем 6 кусочков сосиски по периметру и запекаем в духовке 30 минут. А еще можно завернуть котлетку в бекон, получится еще вкуснее и красивее: Основные ингредиенты для детских бутербродов: сыр, вареная колбаса, сливочное масло вместо клея. Глаза бутербродных животных делаются из маслин. Еще ребенку можно приготовить очень красочные бутерброды в виде божьих коровок из помидор.
Основные ингредиенты для детских бутербродов: сыр, вареная колбаса, сливочное масло вместо клея. Глаза бутербродных животных делаются из маслин. Еще ребенку можно приготовить очень красочные бутерброды в виде божьих коровок из помидор. Украсить можно грибочками из яйца и помидора и фаршированными томатами с мышками из овощного салатика внутри, цветами из свежих огурцов, лебедями из яблок.
Украсить можно грибочками из яйца и помидора и фаршированными томатами с мышками из овощного салатика внутри, цветами из свежих огурцов, лебедями из яблок.

 День рождения малыша наступит через два дня. Шарики заказаны, подарки подготовлены, благодаря детским форумам придуманы конкурсы. Дело за малым – праздничный стол.
День рождения малыша наступит через два дня. Шарики заказаны, подарки подготовлены, благодаря детским форумам придуманы конкурсы. Дело за малым – праздничный стол.


 Чертежи с размерами | (80 Фото Идей & Видео)
Чертежи с размерами | (80 Фото Идей & Видео)
 ложки,
ложки, А ножки грибов окунаем в сахарный сироп А после этого в мак.
А ножки грибов окунаем в сахарный сироп А после этого в мак. При постоянном помешивании варим на медленном огне до исчезновения пены
При постоянном помешивании варим на медленном огне до исчезновения пены
 )
) ложки манной крупы
ложки манной крупы Во время приготовления французских тостов расскажите детям немного о Франции и французской кухне.
Во время приготовления французских тостов расскажите детям немного о Франции и французской кухне.
 В оставшуюся клубничную массу влейте полтора стакана кипятка и проварите 10 минут
В оставшуюся клубничную массу влейте полтора стакана кипятка и проварите 10 минут






 Что касается детских салатов, то выбор компонентов для них серьезно ограничен: во-первых, не должно быть ничего вредного, а во-вторых, дети не любят слишком экзотических блюд ввиду их нетрадиционного вкуса. Салат «Зеленое солнышко» соответствует всем требованиям и пользуется популярностью у детей.
Что касается детских салатов, то выбор компонентов для них серьезно ограничен: во-первых, не должно быть ничего вредного, а во-вторых, дети не любят слишком экзотических блюд ввиду их нетрадиционного вкуса. Салат «Зеленое солнышко» соответствует всем требованиям и пользуется популярностью у детей.

 Сок «Нектар для Золушки» представляет из себя идеальное сочетание овощных и фруктовых ингредиентов, а также отличается уникальным ароматом, вкусом и привлекательным цветом.
Сок «Нектар для Золушки» представляет из себя идеальное сочетание овощных и фруктовых ингредиентов, а также отличается уникальным ароматом, вкусом и привлекательным цветом. Когда дело доходит до вечеринок, будьте проще и старайтесь не дарить шоколад или сладости.
Когда дело доходит до вечеринок, будьте проще и старайтесь не дарить шоколад или сладости. Соответственно спланируйте свое меню.
Соответственно спланируйте свое меню. Сделайте жизнь всех проще, не предоставляя столовые приборы, а вместо этого предлагая им закуски, которые дети будут с удовольствием есть во время игр. Вы можете подавать им бутерброды с разными начинками, которые можно держать двумя пальцами.Если у вас обеденная вечеринка после обеда, вы можете даже съесть салаты, закуски и основное блюдо. Если вы устраиваете большую вечеринку для своего маленького чемпиона, то рекомендуется вызвать поставщика, чтобы убедиться, что все стандартизировано, и вы не тратите время на кухне. Вот несколько вариантов напитков и блюд на день рождения вашего ребенка, из которых вы можете выбрать.
Сделайте жизнь всех проще, не предоставляя столовые приборы, а вместо этого предлагая им закуски, которые дети будут с удовольствием есть во время игр. Вы можете подавать им бутерброды с разными начинками, которые можно держать двумя пальцами.Если у вас обеденная вечеринка после обеда, вы можете даже съесть салаты, закуски и основное блюдо. Если вы устраиваете большую вечеринку для своего маленького чемпиона, то рекомендуется вызвать поставщика, чтобы убедиться, что все стандартизировано, и вы не тратите время на кухне. Вот несколько вариантов напитков и блюд на день рождения вашего ребенка, из которых вы можете выбрать. Наличие сальмонеллы в том или ином продукте питания можно определить только при помощи проведенного лабораторного анализа. Медицине известны случаи смертельного исхода сальмонеллеза.
Наличие сальмонеллы в том или ином продукте питания можно определить только при помощи проведенного лабораторного анализа. Медицине известны случаи смертельного исхода сальмонеллеза.
 Препарат подбирается с учетом состояния больного, его возраста, наличия у него противопоказаний к лечению тем или иным лекарственным средством. Помимо антибактериальных препаратов назначаются витамины, пробиотики. Пациенту с диагнозом сальмонеллеза необходимо как можно больше пить жидкости. В том случае, если обезвоживание организма все-таки произошло, назначаются солевые растворы. Например, Регидрон.
Препарат подбирается с учетом состояния больного, его возраста, наличия у него противопоказаний к лечению тем или иным лекарственным средством. Помимо антибактериальных препаратов назначаются витамины, пробиотики. Пациенту с диагнозом сальмонеллеза необходимо как можно больше пить жидкости. В том случае, если обезвоживание организма все-таки произошло, назначаются солевые растворы. Например, Регидрон.
 Микроорганизмы сохраняют жизнеспособность в воде на протяжении нескольких месяцев, а в почве могут находиться до 1,5 лет. Термическая обработка продуктов питания – наиболее надежный способ борьбы с патогенами. Бактерии погибают при температуре 70°С в течение 10 минут.
Микроорганизмы сохраняют жизнеспособность в воде на протяжении нескольких месяцев, а в почве могут находиться до 1,5 лет. Термическая обработка продуктов питания – наиболее надежный способ борьбы с патогенами. Бактерии погибают при температуре 70°С в течение 10 минут.
 Иммунитет к сальмонеллезу остается неустойчивым и сохраняется не более 12 месяцев.
Иммунитет к сальмонеллезу остается неустойчивым и сохраняется не более 12 месяцев.
 Не откладывайте консультацию — позвоните по телефону
+7 (495) 775-73-60
Не откладывайте консультацию — позвоните по телефону
+7 (495) 775-73-60


 Каждый член семьи в период амбулаторного лечения родственника должен пользоваться индивидуальным набором посуды. Туалетная и ванная комнаты нуждаются в ежедневной уборке.
Каждый член семьи в период амбулаторного лечения родственника должен пользоваться индивидуальным набором посуды. Туалетная и ванная комнаты нуждаются в ежедневной уборке.
 Вызывается сальмонеллами — представителями семейства Enterobacteriaceae. У детей, особенно младшего возраста, болезнь протекает особенно тяжело и может привести к серьезным осложнениям. Сальмонеллез считается медико-социальной проблемой не только в Украине, но и в западных странах.
Вызывается сальмонеллами — представителями семейства Enterobacteriaceae. У детей, особенно младшего возраста, болезнь протекает особенно тяжело и может привести к серьезным осложнениям. Сальмонеллез считается медико-социальной проблемой не только в Украине, но и в западных странах.
 Около 95% случаев заболевания происходит после употребления продуктов, зараженных сальмонеллами. Особое внимание следует обратить на мясные фарши и полуфабрикаты, так как они могут храниться в условиях, идеальных для существования бактерий.
Около 95% случаев заболевания происходит после употребления продуктов, зараженных сальмонеллами. Особое внимание следует обратить на мясные фарши и полуфабрикаты, так как они могут храниться в условиях, идеальных для существования бактерий. Это приводит к нарушению перистальтики (мышечных сокращений), а также всасывания воды и минеральных солей, которые накапливаются в просвете кишки и провоцируют диарею. Если у ребенка ослаблены механизмы защиты, сальмонеллы попадают в кровь и лимфу, с помощью которых разносятся по организму. Во внутренних органах они формируют очаги инфекции, что приводит к цикличности заболевания и тяжелому состоянию пациента.
Это приводит к нарушению перистальтики (мышечных сокращений), а также всасывания воды и минеральных солей, которые накапливаются в просвете кишки и провоцируют диарею. Если у ребенка ослаблены механизмы защиты, сальмонеллы попадают в кровь и лимфу, с помощью которых разносятся по организму. Во внутренних органах они формируют очаги инфекции, что приводит к цикличности заболевания и тяжелому состоянию пациента. Наблюдается боль в надчревной области. Поражается только желудок, кишечник не задействован.
Наблюдается боль в надчревной области. Поражается только желудок, кишечник не задействован.

 Поэтому кроме вышеперечисленных симптомов сальмонеллеза, у пациента могут быть признаки пиелонефрита, менингита, цистита и т.д.
Поэтому кроме вышеперечисленных симптомов сальмонеллеза, у пациента могут быть признаки пиелонефрита, менингита, цистита и т.д. Для этого используют реакцию непрямой гемагглютинации (РНГА) или реакцию иммунофлюоресценции (РИФ).
Для этого используют реакцию непрямой гемагглютинации (РНГА) или реакцию иммунофлюоресценции (РИФ). Для этого применяют пробиотики, в составе которых находятся молочнокислые бактерии. Они колонизируют пищеварительный тракт и нормализуют его функцию.
Для этого применяют пробиотики, в составе которых находятся молочнокислые бактерии. Они колонизируют пищеварительный тракт и нормализуют его функцию.
 Salmonella является одной из четырех основных причин диарейных болезней во всем мире.
Salmonella является одной из четырех основных причин диарейных болезней во всем мире.
 Однако в некоторых случаях, особенно у детей и пожилых пациентов, связанное с болезнью обезвоживание может становиться тяжелым и представлять угрозу для жизни.
Однако в некоторых случаях, особенно у детей и пожилых пациентов, связанное с болезнью обезвоживание может становиться тяжелым и представлять угрозу для жизни.
 Противомикробные препараты обычно назначаются и в случаях, когда инфекция распространяется из кишечника на другие части организма.
Противомикробные препараты обычно назначаются и в случаях, когда инфекция распространяется из кишечника на другие части организма. п.), которые могут быть носителями Salmonella, должны происходить под тщательным наблюдением.
п.), которые могут быть носителями Salmonella, должны происходить под тщательным наблюдением.





 Чем большее количество микробов и их токсинов попало в организм, тем короче инкубационный период и тяжелее протекает заболевание.
Чем большее количество микробов и их токсинов попало в организм, тем короче инкубационный период и тяжелее протекает заболевание. При дальнейшем нарастании обезвоживания нарушения водно-минерального обмена могут стать необратимыми.
При дальнейшем нарастании обезвоживания нарушения водно-минерального обмена могут стать необратимыми. К этим симптомам быстро присоединяются понос и боли в животе. Испражнения становятся жидкими, водянистыми, темно-зеленого цвета (похожими на болотную тину). При своевременно начатом лечении заболевание может ограничиться симптомами поражения желудка и тонкой кишки (гастроэнтерит), а при отсутствии лечения инфекционный процесс распространяется и на толстую кишку (колит) — в испражнениях появляются слизь и кровь, боли в животе усиливаются и становятся схваткообразными (заболевание напоминает дизентерию). Кроме обезвоживания, при тяжелом течении болезни опасными осложнениями являются острая почечная недостаточность и инфекционно-токсический шок
К этим симптомам быстро присоединяются понос и боли в животе. Испражнения становятся жидкими, водянистыми, темно-зеленого цвета (похожими на болотную тину). При своевременно начатом лечении заболевание может ограничиться симптомами поражения желудка и тонкой кишки (гастроэнтерит), а при отсутствии лечения инфекционный процесс распространяется и на толстую кишку (колит) — в испражнениях появляются слизь и кровь, боли в животе усиливаются и становятся схваткообразными (заболевание напоминает дизентерию). Кроме обезвоживания, при тяжелом течении болезни опасными осложнениями являются острая почечная недостаточность и инфекционно-токсический шок При отсутствии Регидрона можно приготовить раствор самостоятельно (на 1 л воды — 1 столовая ложка сахара и 1 чайная ложка соли). Метод отпаивапия («оральная регидратация») является основным методом лечения обезвоживания, и в стационаре он позволяет избежать необходимости внутривенного введения жидкости.
При отсутствии Регидрона можно приготовить раствор самостоятельно (на 1 л воды — 1 столовая ложка сахара и 1 чайная ложка соли). Метод отпаивапия («оральная регидратация») является основным методом лечения обезвоживания, и в стационаре он позволяет избежать необходимости внутривенного введения жидкости.
 Если один из членов семьи заболел сальмонеллезом, после изоляции больного необходимо провести дезинфекцию и обследовать членов семьи (бактериологическое обследование — анализ кала).
Если один из членов семьи заболел сальмонеллезом, после изоляции больного необходимо провести дезинфекцию и обследовать членов семьи (бактериологическое обследование — анализ кала). 
 Поэтому перед тем, как есть продукты животного происхождения, подвергайте их тщательной термической обработке. Опасные бактерии находятся не только в пище, но и на бытовых предметах, и в питьевой воде.
Поэтому перед тем, как есть продукты животного происхождения, подвергайте их тщательной термической обработке. Опасные бактерии находятся не только в пище, но и на бытовых предметах, и в питьевой воде.

 Инкубационный период сальмонеллеза варьируется от нескольких часов до 2 суток. Заразиться могут и дети, и взрослые.
Инкубационный период сальмонеллеза варьируется от нескольких часов до 2 суток. Заразиться могут и дети, и взрослые.
